尿源性脓毒症并发急性肾损伤的高风险因素分析
胡睿,曹华,刘芝艳(湖南省郴州市第四人民医院,湖南 郴州 423000)
作为临床上常见、严重的脓毒症,临床尚未明确其发生机制,普遍认为与身体某部位感染(肺炎、胆管炎、泌尿系统感染等)有关,表现为体温升高、心率加快、呼吸频率>20次/min等症状,若不及时诊治,随着病情进展,可发展为脓毒性休克,危及生命安全。调查显示,我国每年死于严重感染性休克的患者为21万人左右。临床发现,20%-30%脓毒血症患者的感染病灶位于泌尿生殖道,以泌尿系梗阻性疾病较常见[1]。尿源性脓毒症在脓毒血症患者中占比较高,具有病情严重、死亡风险高等特点,调查发现尿源性脓毒症死亡率高达25%-60%。急性肾损伤是尿源性脓毒症的常见、严重并发症,起病隐匿、进展快,可造成肾功能的不可逆损伤,延长住院天数,增加医疗费用,增加死亡风险[2-3]。所以,进一步明确尿源性脓毒症合并急性肾损伤的高风险因素对相应预防措施的合理制定具有一定的指导意义。为此,本研究选取我院接诊的98例尿源性脓毒症患者为研究对象,探究尿源性脓毒症并发急性肾损伤的高风险因素,现报道如下。
1 资料与方法
1.1 一般资料
1.1.1 样本来源 本研究对象为我院2021年1月-2022年12月期间接诊的尿源性脓毒症患者。
1.1.2 纳入标准及排除标准 纳入标准:①患者病历资料齐全;②按照sepsis3.0标准,筛选诊断尿源性脓毒症。排除标准:①合并心理疾患;②既往有慢性肾脏病史、器官移植史;③合并占位性病变、重要脏器功能衰竭等;④近期(3个月以内)接受过放化疗、免疫抑制剂等治疗。
结合研究筛选条件,纳入98例尿源性脓毒症患者,按照有无合并急性肾损伤进行分组:合并急性肾损伤患者为A组(n=47)、未合并急性肾损伤患者为B组(n=51)。
本研究已取得我院伦理委员会的批准。
1.2 方法 首先,组织参与调查研究人员统一培训,使其在实践中明确规范自身行为;其次,收集、整理我院尿源性脓毒症患者病历资料,分析尿源性脓毒症患者基本资料(基本情况、健康状况、既往疾病史、实验室检查结果等),明确尿源性脓毒症患者合并急性肾损伤的影响因素,以指导制定合理、规范的干预方案。
1.3 观察指标
1.3.1 分析患者基线资料、实验室检查结果 基线资料包括性别结构、平均年龄、24h尿量、APACHE Ⅱ评分、既往有无糖尿病史等。实验室检查结果包括尿标本的白细胞、血红蛋白、红细胞体积分布宽度、血清蛋白、总胆红素、血尿素、血肌酐、乳酸、C反应蛋白、降钙素原等。
APACHE Ⅱ评分判定标准:以急性生理和慢性健康状况评分(acute physiology and chronic health valuation Ⅱ,APACHEⅡ)为工具,包括三部分,即急性生理评分、年龄评分及慢性健康评分,总分71分,分值越高表示预后越差。
C反应蛋白正常参考范围为0-10mg/L;降钙素原正常参考范围为<0.5μg/L;血尿素正常参考范围为2.0-7.1mmol/L;血肌酐正常范围为44-133μmol/L;乳酸正常参考范围为0.5-1.7mmol/L。
1.3.2 因素分析 Logistic多元回归分析尿源性脓毒症并发急性肾损伤发生的独立危险因素。
1.4 统计学处理 采用SPSS26.0软件对所得数据进行统计分析,计量资料符合正态分布的采用(±s)表示,组间比较采用t检验;计数资料以百分率(%)表示,组间比较采用χ2检验(Chi-Squared Test);Logistic单因素分析各变量对尿源性脓毒症并发急性肾损伤的影响,Logistic多元回归分析尿源性脓毒症并发急性肾损伤发生的独立危险因素。
2 结果
2.1 比较两组基线资料 A组与B组在年龄、有糖尿病史、24h尿量、APACHE Ⅱ评分方面的差异有统计学意义(P<0.05),见表1。
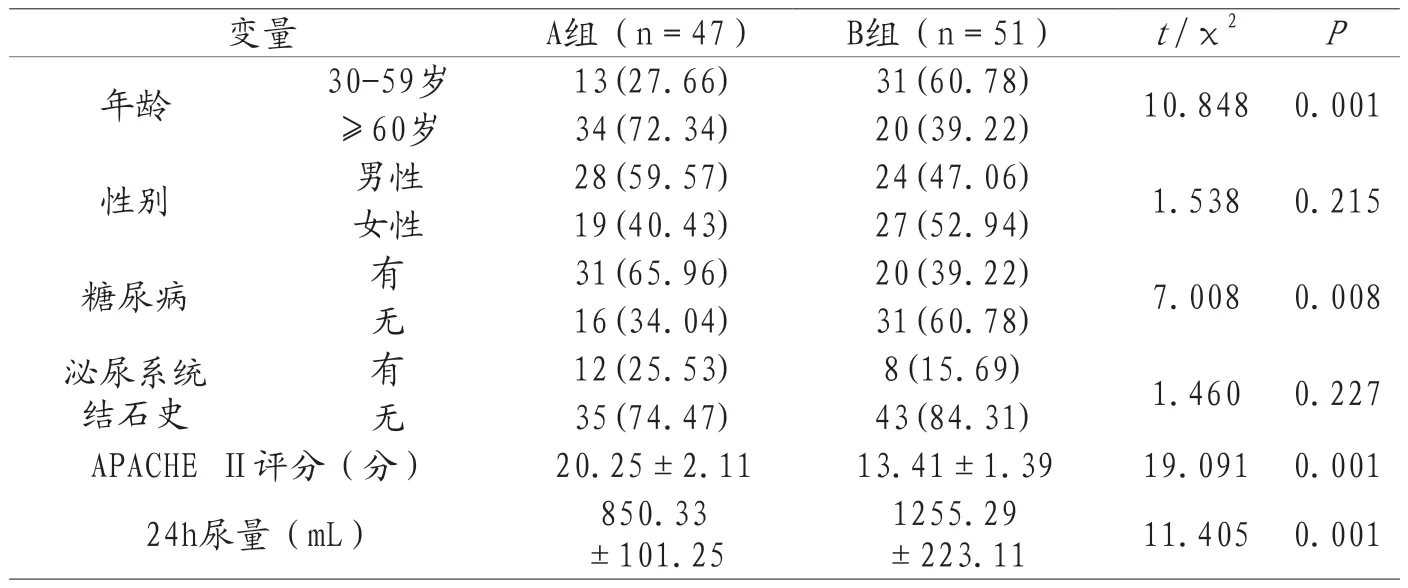
表1 两组基线资料比较
2.2 比较两组实验室检查结果 A组血清蛋白低于B组,血尿素、乳酸、C反应蛋白及降钙素原水平高于B组(P<0.05),见表2。

表2 两组实验室检查结果比较
2.3 因素分析 将表1、表2中有意义的变量赋值后(赋值说明见表3)进一步进行回归分析,得到多因素Logistic回归模型,分析显示;降钙素原≥0.5μg/L(OR=5.429)、C反应蛋白≥10mg/L(OR=5.155)、APACHE Ⅱ评分≥18分(OR=6.031)是尿源性脓毒症并发急性肾损伤的高风险因素(P<0.05),详见表4。

表3 赋值表

表4 多因素Logistic回归分析
3 讨论
尿源性脓毒症的发生与泌尿生殖道感染有关,在脓毒症病例中较常见,病死率较高,可达25%-60%。上尿路梗阻性病变是尿源性脓毒症的重要病因,以尿路结石较常见,调查发现78%尿源性脓毒症与尿路梗阻有关,其中17%患者进行泌尿外科治疗后进展为尿源性脓毒症,与泌尿生殖道结构异常、免疫缺陷、医源性泌尿系感染等原因存在联系[4-5]。
急性肾损伤是尿源性脓毒症的常见并发症之一,被认为是尿源性脓毒症患者死亡的独立危险因素[6]。所以,尽早识别急性肾损伤已成为改变尿源性脓毒症临床结局、预后的关键。
研究中针对患者基线资料、实验室检查结果进行分析,发现A组与B组在年龄、有无糖尿病史、24h尿量、APACHE Ⅱ评分方面的差异显著,且A组血清蛋白低于B组,血尿素、乳酸、C反应蛋白水平高于B组,说明尿源性脓毒症合并急性肾损伤与年龄、有无糖尿病史、24h尿量、APACHEⅡ评分、血清蛋白、血尿素、乳酸、C反应蛋白存在联系,在此基础上进行多因素Logistic回归分析,显示降钙素原≥0.5μg/L(OR=5.429)、C反应蛋白≥10mg/L(OR=5.155)、APACHE Ⅱ评分≥18分(OR=6.031)是尿源性脓毒症并发急性肾损伤的高风险因素。降钙素原作为一种无激素活性的降钙素前体物质,具有半衰期长、体内分布范围广等特点[7-8]。C反应蛋白是一种急性时相蛋白,机体感染/损伤时,血清C反应蛋白会迅速上升。尿源性脓毒症合并急性肾损伤的发生可导致血清C反应蛋白水平升高[9]。APACHE II评分是用于评价危急重症患者病情严重程度及预后转归的重要指标之一。研究指出,脓毒症患者APACHE II评分越高,则表示院内感染率、死亡风险越高[10]。因此,认为APACHE II评分可预测尿源性脓毒症合并急性肾损伤的发生。
综上所述,尿源性脓毒症合并急性肾损伤发病率高、死亡率高,与降钙素原≥0.5μg/L、C反应蛋白≥10mg/L、APACHEⅡ评分≥18分密切相关,为此可采取针对性干预措施,促进患者病情恢复,改善预后。鉴于相关报道较少,今后仍需开展相关研究,深入探索尿源性脓毒症合并急性肾损伤的高风险因素,以指导临床采取相应的预防措施。

