基于Nrf2/ARE通路探讨尼可地尔对冠脉微循环障碍大鼠的保护作用
陈立强 刘敬 刘兰博 刘春苗
(1河北医科大学第四医院,河北 石家庄 050011;2石家庄市第四医院)
冠脉微循环障碍是当前常见心脏疾病,随疾病发展可导致心肌梗死、心功能下降等,改善冠状动脉微循环障碍成为治疗冠心病的主要目标。当冠脉微循环障碍发生后,炎症反应随之而来,研究发现核转录因子NF-E2相关因子(Nrf)2/抗氧化反应元件(ARE)信号通路与血管氧化应激损伤之间存在密切联系,而氧化应激损伤是冠心病发生及发展的关键因素〔1〕。Kelch样环氧氯丙烷相关蛋白(Keap)1可在生理状态下与Nrf2发生耦联,而Nrf2在细胞氧化过程中起到抑制作用,该反应过程中还存在醌氧化还原酶(NQO)1、过氧化氢酶(CAT)及血红素加氧酶(HO)-1等因子参与,并且可结合ARE序列〔2〕。冠脉微循环障碍发生后可激活Nrf2/ARE信号通路,促进多种抗氧化酶表达,从而发挥抗氧化作用,降低心肌损伤〔3〕。本研究通过检测冠脉微循环障碍大鼠模型Nrf2/ARE信号通路相关因子表达及心肌损伤情况,探究尼可地尔对于冠脉微循环障碍的改善效果。
1 资料与方法
1.1实验动物 选取SD大鼠50只,均为SPF级雄性大鼠,由凯学生物科技(上海)有限公司提供,体质量289~312 g,平均(302.45±2.39)g,入组后所有动物进行为期1 w的适应性饲养,温度18~22 ℃,这期间所有动物自由饮水、进食。
1.2实验仪器及材料 电子天平(FA1104,上海天平仪器厂产品),切片机(HM340E 型,德国),恒温水浴箱(上海新苗医疗器械制造有限公司),光学显微镜、显微照相机(OLYMPUS 公司,日本),石蜡包埋机(TKY-BMB,湖北泰康医疗设备有限公司)。止血钳、剪刀、苏木素液、伊红、碘伏、无菌手套等。
1.3动物分组 将50只动物随机分为对照组、假手术组、模型组、低剂量组、高剂量组,各10只,造模前所有动物进行普通饲养。
1.4制备冠脉微循环障碍大鼠模型 模型制备前所有大鼠禁食12 h,期间自由饮水,无菌环境内进行模型制备,常规麻醉,取大鼠仰卧位固定于手术台上,连接动物呼吸机,切开胸腔,使用胰岛素针刺入左心室,观察到回血后注射月桂酸钠,1 ml/kg,确保其进入冠状动脉,待大鼠心率稳定后缝合。假手术组手术操作与手术组一致,但不进行月桂酸钠注射,然后进行常规缝合。对照组不进行任何手术干预,术后各组常规饲养,期间不使用抗生素及抗凝剂,对大鼠生存状态进行密切观察。
1.5干预方法 将适应性饲养及造模,排除不成功大鼠后的剩余大鼠进行常规饲养,即对照组、假手术组、模型组、低剂量组、高剂量组,各8只,饲养期间温度保持在18~22 ℃,保持动物房内良好通风。根据体表面积法进行大鼠用药剂量换算,大鼠给药剂量=成人每日剂量(g)×大鼠体质量与体表面积比值/人体质量与体表面积比值。大鼠尼可地尔用药剂量0.784 kg/(mg·d)为高剂量组,0.392 kg/(mg·d)为低剂量组,将尼可地尔溶于生理盐水,每日灌胃;其他组每日进行同剂量生理盐水灌胃,每只大鼠的给药体积2 ml/d,结合大鼠生长情况调整用药剂量,连续进行28 d干预,1次/d。
1.6超声心动图检测 对大鼠进行全身麻醉,固定于超声心动图仪器上,探头扫描大鼠左胸第3、4肋间,连续测定3个不同心动周期左室收缩末期内径(LVESD)、左室舒张末期内径(LVEDD),计算大鼠左室射血分数(LVEF),并邀请专业人员进行盲评,确定大鼠是否造模成功。
1.7血清样本采集 常规麻醉大鼠,抽取腹主动脉血,离心处理,转速设置为3 500 r/min,离心时间设置为10 min,分离上层清液低温存储备用。
1.8心脏标本 在完成取血后,胸腔做切口,分离心脏并取出,冲洗后将其均分为2部分,分别用于病理观察及RT-q聚合酶链反应(PCR)、Western印迹检测。
1.9病理学观察 制备石蜡切片,甲醛固定心肌组织,经脱水透明处理后进行石蜡包埋,制成组织切片,厚度约4 μm。烘烤组织切片,经脱蜡处理后进行染色,苏木素染色50 s,伊红染色50 s,经反复处理后制成树胶封片,镜下观察苏木素-伊红染色(HE)情况。同样取组织切片,进行马休黄-酸性品红-苯胺蓝染色,经脱蜡处理后天青石蓝染色3~5 min,Mayer苏木素染色3~5 min,依次进行马休黄、酸性品红、苯胺蓝染色,制成树胶封片后镜下观察染色情况。取心肌组织进行透射电镜观察,甲醛固定后经磷酸漂洗液漂洗后进行锇酸固定,再次漂洗后将组织置于冰上,脱水处理后进行环氧树脂包埋,切片后采用枸橼酸铅和醋酸铀双重染色,透射电镜下观察心肌超微结构变化。
1.10血清样本测定 采用放射免疫法进行检测,样本取提前制备好的血清样本,对谷胱甘肽-过氧化物酶(GSH-Px)、丙二醛(MDA)及超氧化物歧化酶(SOD)水平进行检测,操作严格按照试剂盒说明进行,且由同组人员完成所有操作。
1.11RT-qPCR检测 取心肌组织样本,高压蒸汽灭菌后于液氮中进行组织研磨,直至组织研磨成粉末状,使用裂解液对组织粉末进行裂解处理,并对其进行离心处理,温度设置为4 ℃,时间5 min,转速12 000 r/min,分离上清,加入等体积异丙醇,充分混匀后孵育30 min,再次离心处理,弃上清,加入配制好的乙醇溶液,再次离心后弃上清,多次处理后室温下晾干3 min,根据沉淀量加入适量DEPC水,充分混匀后获得RNA,测定RNA浓度,确定提取RNA纯度在1.8~2.0,对1 μg RNA体积进行计算。逆转录获得cDNA,然后进行PCR检测,测定HO-1、Keap1、CAT、Nrf2及NQO1 mRNA表达情况。
1.12Western印迹检测 提取总蛋白,取心肌组织,液氮低温处理后进行组织研磨,移入离心管中加入蛋白裂解液,反应结束后进行离心处理,转速12 000 r/min,时间为5min,分离上清进行蛋白测定。经蛋白定量、电泳、转膜后进行免疫反应,依次加入一抗、二抗,反应结束后进行显色曝光,对目的条带灰度值进行分析,并根据测定结果计算蛋白的相对表达量,分别测定Nrf2、Keap1、NQO1、CAT、HO-1蛋白表达情况。
1.13统计学方法 采用SPSS18.0软件进行方差分析、LSD-t检验。
2 结 果
2.1大鼠心功能改善情况 与对照组相比,模型组LVEDD、LVESD均升高,LVEF降低;与假手术组相比,模型组LVESD升高,LVEF降低;与模型组相比,低剂量组LVEDD、LVESD均降低,LVEF升高,高剂量组LVEDD、LVESD均降低,LVEF明显升高,差异均有统计学意义(P<0.05)。见表1、图1。
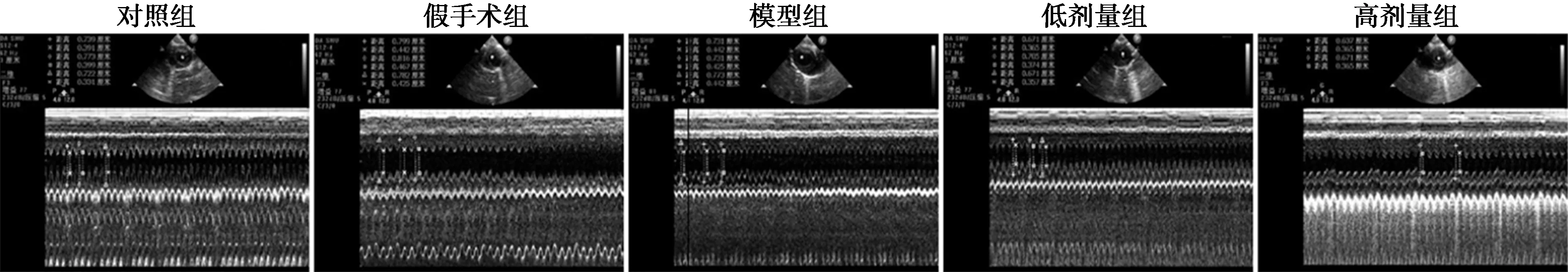
图1 各组超声心动图
表1 5组心功能对比
2.2各组心肌组织病理学变化 模型组冠脉微血管内分布有红色或白色血栓混合物,心肌纤维化明显;对照组、假手术组无血栓,但存在少量红细胞,尼可地尔干预后两组心肌排列明显改善,纤维化及血栓减轻。马休黄-酸性品红-苯胺蓝染色显示模型组栓塞严重,空白组、假手术组无血栓,经尼可地尔干预两组血栓明显改善。透射电镜观察显示,模型组心肌细胞破裂、闰盘间隙过大,线粒体呈絮状改变,内部复杂性降低,Z线明显不平,对照组及假手术组袭击细胞排列整齐,尼可地尔干预后两组线粒体损伤缓解,细胞排列整齐,Z线改善。见图2。
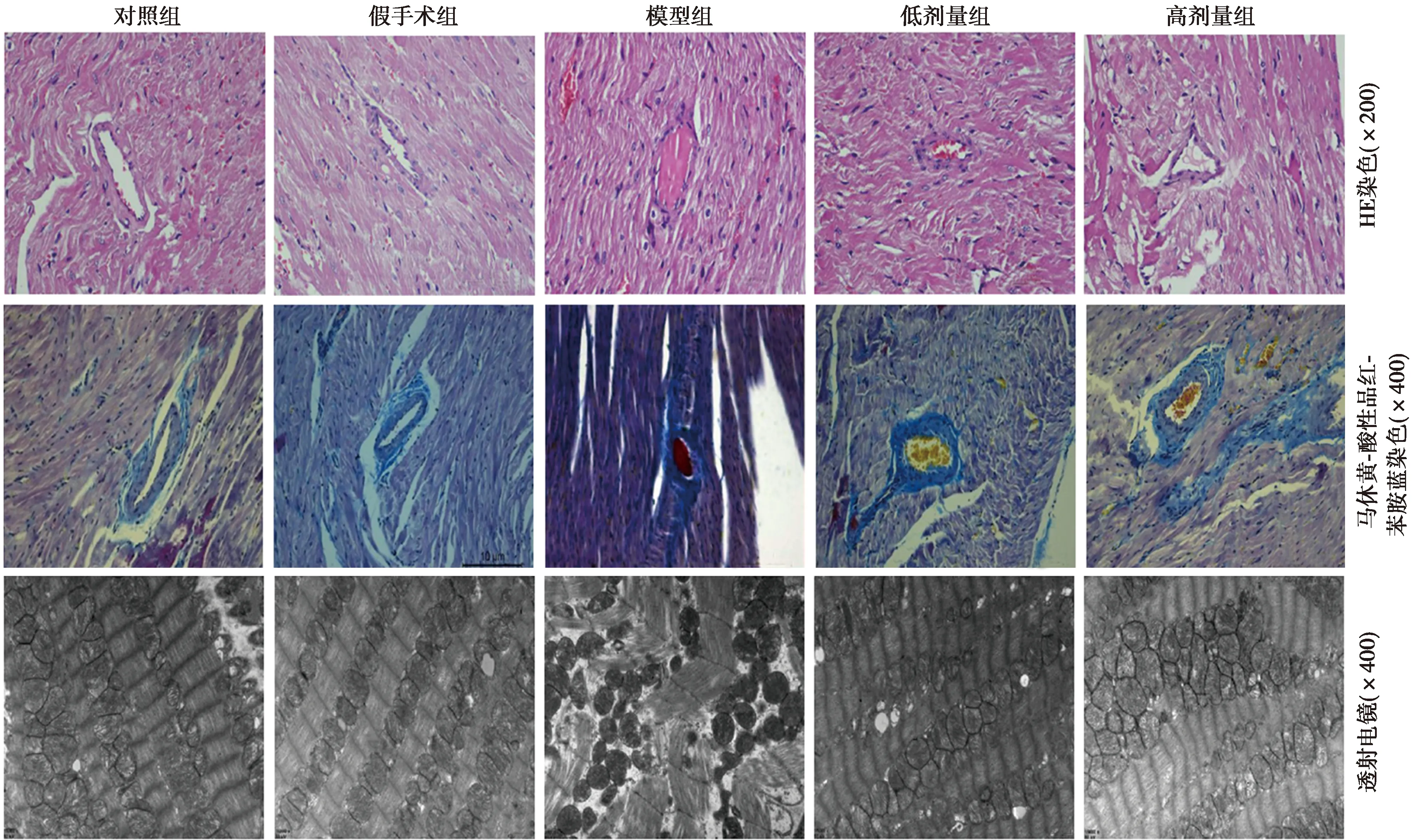
图2 各组不同染色方法冠脉微血管观察及心肌细胞、线粒体表现
2.35组血清样本MDA、SOD、GSH-Px水平 与对照组相比,模型组MDA升高,高剂量组MDA降低,高剂量、低剂量组SOD升高,高剂量组GSH-Px升高;与假手术组相比,模型组MDA升高,高剂量、低剂量组SOD升高,高剂量组GSH-Px升高;与模型组相比,高剂量组MDA降低,高剂量、低剂量组SOD升高,高剂量组GSH-Px升高,差异均有统计学意义(P<0.05)。见表2。
表2 5组MDA、SOD、GSH-Px、HO-1、Keap1、CAT、Nrf2及NQO1 mRNA表达对比
2.45组组织HO-1、Keap1、CAT、Nrf2及NQO1 mRNA表达 与对照组相比,高剂量组HO-1、CAT、Nrf2及NQO1 mRNA水平升高,Keap1降低,低剂量组Nrf2、HO-1升高;与假手术组相比,高剂量组Nrf2、NQO1、CAT、HO-1 mRNA升高,低剂量组HO-1升高;与模型组相比,高剂量组Nrf2、NQO1、CAT、HO-1 mRNA升高,低剂量组HO-1升高,差异均有统计学意义(均P<0.05)。见表2。
2.55组组织HO-1、Keap1、CAT、Nrf2及NQO1蛋白表达 与对照组相比,高剂量组Nrf2、NQO1、CAT及HO-1蛋白水平升高,Keap1降低,低剂量组HO-1升高,差异均有统计学意义(P<0.05);与假手术组相比,高剂量组Hrf2、NQO1、CAT、HO-1蛋白水平升高,Keap1降低,低剂量组Keap1降低,HO-1蛋白水平升高,差异均有统计学意义(P<0.05);与模型组相比,高剂量组Hrf2、NQO1、CAT、HO-1 蛋白水平升高,低剂量组HO-1蛋白水平升高,差异均有统计学意义(P<0.05)。见表3、图3。

1~5:对照组、假手术组、模型组、低剂量组、高剂量组图3 各组组织HO-1、Keap1、CAT、Nrf2及NQO1蛋白表达
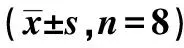
表3 5组组织HO-1、Keap1、CAT、Nrf2及NQO1蛋白表达对比
3 讨 论
据临床数据统计显示,冠脉微循环障碍具有较高的发生率,严重影响患者原发疾病恢复。关于冠脉微循环障碍形成机制的研究较早,以往研究分析可以发现,多数学者认为氧化应激损伤与冠脉微循环障碍的发生及发展存在密切联系〔4〕。有研究指出,在冠脉微循环障碍发生患者中,其机体炎症反应及氧化应激反应明显高于未发生冠脉微循环障碍患者,氧化应激反应及炎症反应是导致冠脉微循环障碍发生的关键〔5〕。冠脉微循环障碍发生时会损害血管内皮,进而导致血小板及中性粒细胞黏附,引起管腔狭窄或闭塞,致使血管闭塞区域出现循环障碍,加重患者损伤〔6〕。在冠脉微循环障碍形成后,增加氧自由基生成,促进炎性细胞浸润,激活凋亡信号通路,进一步加重组织损伤的发生。
氧化应激反应过程中伴随多种氧自由基的产生,氧自由基极易攻击生物膜磷脂中的不饱和脂肪酸,造成组织损伤。内皮细胞在发生氧化损伤时,细胞膜会伴有脂质过氧化情况,大量酸性物质释放,破坏细胞质内质网、线粒体等细胞器结构,引起蛋白质变性〔7〕。随着血管内皮功能不全的发生,降低内皮源性NO生物利用度,增强血管壁炎性反应,促进多种促凝物质及黏附分子分泌,最终形成血栓〔8〕。已有研究证实,Nrf2属于对抗氧化应激的细胞保护机制,通过调节抗氧化基因转录完成的,在诱导内源性抗氧化酶中起关键作用〔9〕。有研究指出,Nrf2可能会成为抗炎、改善血管内皮及解毒等防御机制的治疗靶点〔10〕。在正常细胞中,Nrf2呈低水平状态,表达于细胞质中,主要受Keap1调控。但是当机体受到有毒物质侵害时,细胞内(ROS)水平升高,影响Keap1结构,分离Keap1和Nrf2〔11〕。本研究可以看出,尼可地尔可有效纠正冠脉微循环障碍大鼠氧化应激状态,调节与Nrf2/ARE信号通路相关的因子表达,从而达到促进血管恢复的目的。
Nrf2/ARE 信号通路是Nrf2在进入细胞核后结合抗氧化反应元件(ARE)形成的,从而促进下游一系列反应的发生,这些物质均可起到机体保护作用,其中主要有HO-1、CAT、NQO1等因子参与〔12〕。有研究指出,激活Nrf2可以起到心肌保护作用,该保护作用在敲除Nrf2基因大鼠中消失〔13〕。发生冠脉循环障碍后,可产生大量ROS,进而断开Keap1与Nrf2之间的耦联,致使Nrf2进入到细胞核内,对下游抗氧化酶激活起到促进作用〔14〕。关于Nrf2/ARE信号通路在冠脉微循环障碍中作用机制的研究相对较少,该信号通路与氧化应激损伤有关,而冠脉微循环障碍形成与氧化应激密不可分〔15〕。本研究也可以看出,在冠脉微循环障碍发生过程中,HO-1、CAT、NQO1等因子水平发生一定变化,且在经尼可地尔干预后,可进一步激活Nrf2/ARE 信号通路,促进HO-1、CAT、NQO1等因子的释放,从而起到抗氧化应激的细胞保护作用,缓解血栓导致的血管内皮损伤。尼可地尔属于临床常用药,多用来治疗冠心病、心绞痛等疾病,在冠脉微循环障碍治疗中比较常见。尼可地尔属于钾通道激活剂,可以起到舒张动脉血管的作用,关于尼可地尔治疗冠脉微循环障碍的研究相对较少,临床资料不足。本研究证实,尼可地尔可有效起到疏通血管效果,促进血管内壁恢复,且机制可能与Nrf2/ARE 信号通路有关。

