采用视功能训练辅助治疗对屈光性弱视患儿的效果
肖洁


【摘要】 目的 分析屈光性弱视患儿接受视功能训练辅助治疗的临床效果。方法 纳入泰和县人民医院2020年1月—2021年6月收治的66例屈光性弱视患儿为本次对照研究样本,按治疗方式的不同将其分成对照组(n=33例,行常规治疗)、观察组(n=33例,在常规治疗基础上增加视功能训练辅助治疗),经过为期6个月治疗后,观察2组患儿视力变化,统计双眼立体视正常率与融象正常率,比较2组不良事件发生率,评价分析临床效果。结果 治疗前2组患者视力比较差异无统计学意义(P>0.05),治疗后2组视力均有所上升,观察组视力水平高于对照组(P<0.05);观察组双眼立体视正常率与融象正常率均高于对照组(P<0.05);观察组治疗总有效率高于对照组(P<0.05);2组不良事件发生率比较差异无统计学意义(P>0.05)。结论 增加视功能训练辅助治疗屈光性弱视的综合疗效优于常规治疗,可快速提升患儿视力、改善双眼立体视与融象功能,且不会增加不良事件发生风险,效果理想,建议推广。
【关键词】 屈光性弱视; 儿童; 视功能训练辅助治疗
中图分类号:R777.44 文献标识码:A
文章编号:1672-1721(2023)25-0062-03
DOI:10.19435/j.1672-1721.2023.25.020
弱视是一种眼睛本身与视觉通路无器质性病变情况下出现的最佳矫正视力受损的眼部功能障碍性疾病,可单眼发病也可双眼发病。屈光性弱视为弱视的一种,屈光异常是弱视的重要表现之一,因近视、远视、散光导致眼睛不能单视,在長期的异常视网膜刺激下出现功能缺陷,影响正常的视觉信息采集、处理、分析以及反馈[1]。在我国3~10岁儿童为屈光性弱视高发群体,发病率在4%~6%,发病儿童中10%为屈光参差性弱视、22.5%为屈光不正性弱视。近年来临床研究指出,我国屈光性弱视患儿发病率逐年升高,由于屈光性弱视可导致视力障碍,严重时甚至失明,对儿童身心健康危害极大,临床提出确诊后必须得到及时治疗,但诸多保守治疗方案效果甚微[2]。视功能训练是临床用于辅助治疗屈光性弱视的综合康复疗法,在临床实践中常作为康复治疗基础措施,临床效果受到普遍认可[3]。为此,本研究分析屈光性弱视患儿应用视功能训练辅助治疗的临床效果,现报告如下。
1 资料与方法
1.1 一般资料 纳入泰和县人民医院2020年1月—2021年6月收治的66例屈光性弱视患儿作为本次对照研究样本。纳入标准:符合《弱视诊断专家共识(2011版)》[4]中关于屈光性弱视诊断标准,4~5岁视力0.6、6~7岁视力0.7、>7岁视力0.8,屈光不正性弱视为远视≥3.00D、散光≥2.00D,屈光参差性弱视为双眼球镜差≥1.50DS、双眼柱镜差≥1.00DC;年龄介于5~12岁;入组前未接受其他弱视治疗;无眼科手术史;患儿家长知情且同意参与研究。排除标准:眼部器质性病变患儿;认知能力障碍患儿;先天性眼球疾病患儿。
按照治疗方式的不同进行样本分组,将患儿分成对照组(33例)、观察组(33例)。2组性别、年龄、弱视类型、弱视程度等基线资料比较差异无统计学意义(P>0.05),见表1。
1.2 方法 对照组接受常规治疗。(1)药物治疗。为患儿配制0.01%硫酸阿托品滴眼液,采用1 mg阿托品注射液(华中药业股份有限公司国药准字H42021498,1 mL∶1 mg)与4 mL玻璃酸钠滴眼液(浙江尖峰药业有限公司,国药准字H20063950,5 mL∶5 mg)混合而成,用于优势眼,2~3次/d、2 d/周。(2)遮盖治疗。确定患儿双眼视力水平,双眼视力差超过3的患儿2 h/d行遮盖治疗,6 d/周;双眼视力差在2以下的患儿2 h/d行遮盖治疗,4 d/周。以上治疗持续6个月。
观察组在常规治疗基础上增加视功能训练辅助治疗。(1)目力训练,提高目力精细化水平。如穿针引线训练、平板练习以及观看精细动画等,30 min/d。(2)眼部按压。患儿保持放松状态,闭上双眼,医师反复摩擦双手,待产生热量后,将手掌贴于患儿双眼位置,其间始终保持眼部放松,持续按压10 s抬起双手,按压10次/d。(3)光刺激训练。督促家长每日带患儿到室外活动,时长≥2 h,可进行踢球、散步、骑车、放风筝、轮滑等多项活动,即使天气情况不佳,也应坚持30 min室外活动。(4)视觉融合训练。在患儿正前方距离45 cm的位置上放置处于摆动状态的2支铅笔,要求患者直视3 min,3 min后指导患儿将目光投向远处,对观看到2支铅笔清晰度不同的患儿进行重点训练,训练过程也可将优势眼遮盖住,3~5次/d。(5)快速眨眼训练。快速眨眼标准为2~4次/20 s,眨眼后摆动眼睛、头部,将目光投射到书籍的文字上、视力表上,5 min/次、3~5次/d。以上治疗持续6个月。此外,患儿家属也应接受有关培训训练,待考核培训通过后陪同患儿展开全程视功能训练。通过医院与家庭有效结合的训练方式,可促进患儿训练质量的进一步提升,同时也有助于患儿参与训练积极性的提高。
1.3 观察指标 (1)视力变化。(2)双眼立体视与融象正常率。通过同视机进行检查,立体视正常为黄斑中心凹立体;融象正常为集合融合范围≥+25°、分开融合范围≤-4°。(3)治疗效果。参照《斜视弱视学》,治疗效果评价依据如下。痊愈为治疗6个月后视力恢复正常水平;显效为视力恢复5.0以上;有效为视力在5.0以下,但提升幅度超过2倍;无效为未达上述标准,或视力有所退步。治疗总有效率=(痊愈例数+显效例数+有效例数)/总例数×100%。(4)不良事件发生率,对治疗期间发生的不良事件展开统计记录,并进行发生率的计算。
1.4 统计学方法 使用SPSS 26.0统计学软件进行数据处理,计量资料以x±s表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
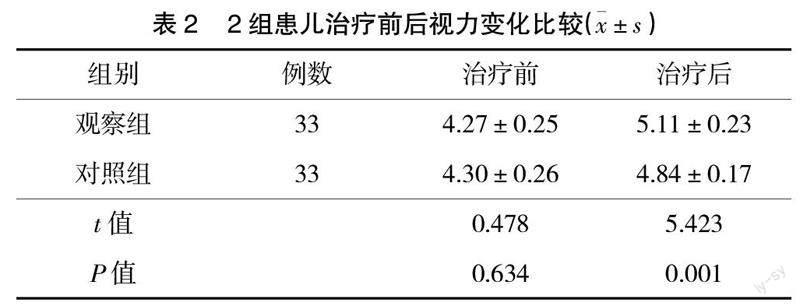
2.1 视力变化比较 治疗前2组患者视力差异无统计学意义(P>0.05),治疗后2组视力均有所上升,但观察组视力水平高于对照组(P<0.05),见表2。
2.2 双眼立体视与融象正常率比较 观察组双眼立体视正常率与双眼融象正常率均高于对照组(P<0.05),见表3。
2.3 治疗效果比较 观察组治疗总有效率高于对照组(P<0.05),见表4。
2.4 不良事件发生率比较 观察组不良事件发生率与对照组比较,差异无统计学意义(P>0.05),见表5。
3 讨论
弱视是儿童群体常见的视觉发育障碍问题,属于视觉通路的发育性皮质病,其主要发生原因为长期受到达双眼皮质细胞的异常视觉刺激,其主要临床表现则是双眼最佳矫正视力水平下降。目前,对于屈光性弱视的治疗有多种方法,国外研究报道中提出利用阿托品压抑疗法可有效压制优势眼,改善患儿立体融合视觉,但阿托品的治疗效果仅局限在一部分患儿当中,效果并不理想,有些患儿经过阿托品联合遮盖治疗,视力与融合功能并未得到改善[5]。经临床研究发现,治疗弱视的关键在大脑,大脑中出现立体视觉异常现象以及眼间抑制现象,造成立体视功能与融象功能障碍[6]。其中融象功能障碍是指双眼能够分别感知物象合二为一,且运动状态下无法注视到不同距离的物体,也无法保持影像的单一状态;而立体视是一种深度觉,出现障碍后将无法准确判断物象空间位置与距离,屈光性弱视则是因屈光参差过大或不正,导致双眼物象不能融合、破坏立体视[7]。
近年来,人们越来越重视儿童眼部健康问题。与儿童近视治疗相比较,儿童屈光性弱视疾病将给儿童带来更为严重的危害,因此选择恰当的治疗方案十分关键[8]。以往应用的常规干预治療模式,可起到一定的干预作用,但无法有效改善屈光性弱视患儿的双眼融像功能,同时还存在临床接受度不高的问题[9]。应积极探寻一类有效干预模式,促进患儿视力水平的进一步提升十分重要。视功能训练属于临床应用效果较为理想的一种模式,主要包括5个项目,分别为目力训练、眼部按压、光刺激训练、视觉融合训练、快速眨眼训练。目力训练可在穿针引线等精细化操作实施过程中促进患儿视力水平的进一步提升;眼部按压可在按摩患眼过程中实现眼部肌肉的有效放松,使患儿眼疲劳情况得到有效改善,同时还可对眼周围血液循环起到促进作用;光刺激训练可于相应户外训练活动开展过程中实现患儿感光系统功能的锻炼;视觉融合训练可在不同距离的直视训练活动中实现患儿融合功能的改善;快速眨眼训练可有效进行患儿眼部肌肉的锻炼,对患儿专注力的提升也具有积极帮助作用[10]。此外,组织患儿家长参与培训考核活动,可对患儿治疗依从性的提升产生积极影响,继而可实现视功能训练质量以及效率的进一步提升。
本研究对药物、遮盖等常规治疗基础上增加视功能训练辅助治疗的临床效果进行分析,从统计分析结果来看,视功能训练辅助治疗发挥了积极的临床价值,具体体现如下。(1)改善视力水平。根据现代医学中关于神经生物学突触可塑性改变机制的研究发现,视觉感知训练不应单纯局限在视觉上,需要联合听觉、触觉进行多元化跨通道互动,以便最大程度激起患儿的知觉注意,使弱视造成的视觉抑制现象得到消除、视觉感知彻底被激活。在视功能训练过程中,眼部按压、光刺激、精细目力等训练融合了听觉、视觉、触觉,使视觉得到充足的刺激,帮助患儿重新构建神经元网络,提升视网膜视细胞以及视中枢视细胞的敏感性,恢复神经元之间的相互作用,实现视觉的正常发育,从而使视力逐渐得到改善[11]。(2)恢复双眼立体视与融象功能。弱视治疗成功的标准是弱视眼最佳矫正视力完全恢复,因此,提升视力水平并非治疗的最终目标。恢复双眼视功能是临床治疗的难点,将使治疗效果进入平台阶段,从弱视的发生机制、临床表现可以看出弱视患者眼调节能力差,且与弱视程度存在正比例关系,弱视程度越高调节能力越差,采用视功能训练辅助治疗实现每日重复式的加强刺激,基于精细化训练提升目力,强化视觉感知敏感性,增强视觉感知能力;采用眼部按压缓解眼部肌肉与神经,加速眼部血液循环,改善眼部状态;利用光刺激训练逐步恢复眼部感光系统功能;经视觉融合训练改善患儿集合与分开融合功能,从而使患儿立体视与融象功能逐步恢复正常。(3)提高治疗效果。比常规治疗相比,增加视功能训练辅助治疗后治疗有效率显著上升,不断反复的刺激视觉感知能力,弱视患儿的视觉感知能力、眼部功能得到强化,使患儿治疗效果有了明显提升,如视力水平上升、眼部功能正常[10]。
本次研究与临床现有研究结果基本一致,在常青等[12]的研究中所获数据与结果肯定了视功能训练在提高屈光性弱视患儿视力、双眼融合功能以及立体视功能上的作用。此外,在本次研究内,2组不良事件发生风险对比,差异无统计学意义,且均为一过性症状,症状轻微,在停止药物治疗后症状均自行消失。说明视功能训练方案具有较高的安全性以及可靠性,不会为屈光性弱视患儿带来显著负面影响。
综上所述,在常规治疗的基础上,增加视功能训练辅助治疗屈光性弱视的综合疗效较好,可快速提升患儿视力、改善双眼立体视与融象功能,效果理想,同时兼具较高的安全性,建议推广。
参考文献
[1] 韩立坡,王凤仙,张诚玥.精细训练联合虚拟现实视觉训练治疗弱视的疗效分析[J].国际眼科杂志,2020,20(9):1649-1652.
[2] 杨璐,李兵,潘含枫.视觉训练系统对屈光性弱视治疗的疗效及视功能的影响[J].广东医学,2020,41(6):609-613.
[3] 倪少贤.400例儿童视力筛查临床观察与评估[J].现代临床医学,2010,36(1):63.
[4] 中华医学会眼科学分会斜视与小儿眼科学组.弱视诊断专家共识(2011年)[J].中华眼科杂志,2011,47(8):768.
[5] 尚丽霞.综合疗法治疗儿童弱视的临床疗效评价[J].基层医学论坛,2019,23(13):1912-1914.
[6] 熊志军.脱抑制及视功能训练治疗屈光参差性弱视患者的临床效果[J].临床医学研究与实践,2021,6(16):125-127.
[7] 刘佳,杨积文.视觉训练系统治疗屈光性弱视的效果及对患儿视功能指标的影响分析[J].中国实用医药,2020,15(34):56-58.
[8] 任骁方,肖林,颜少明,等.视觉感知训练在儿童弱视治疗中的应用[J].中华眼视光学与视觉科学杂志,2017,19(7):394-401.
[9] 李春敏.视功能训练在儿童弱视治疗中的临床效果[J].国际医药卫生导报,2019,25(10):1637-1640.
[10] 冯芳.屈光性调节性内斜视屈光参差对弱视及远期立体视觉的影响[J].基层医学论坛,2019,23(22):3253-3254.
[11] 向剑波,杨俊芳,郭燕,等.传统遮盖疗法联合综合训练治疗4~8岁屈光参差性弱视患儿的效果[J].医学临床研究,2019,36(10):1883-1885.
[12] 常青,高自清.视功能训练辅助治疗儿童屈光性弱视的效果分析[J].蚌埠医学院学报,2020,45(4):474-477.
(收稿日期:2023-06-17)

