齿状突加冠综合征诊疗特点分析*
吴志圣 张达颖 张学学 王志剑 喻燕波 许 牧
(南昌大学第一附属医院疼痛科,南昌330006)
齿状突加冠综合征(crowned dens syndrome, CDS)是指钙盐沉积在齿状突周围软组织,颈椎CT 上表现为齿状突上方和周围出现大小不一、不规则的高密度钙化影,犹如齿状突戴上了一顶“皇冠”而得名[1]。CDS 发病率低[2],导致人们对该病认识不足,根据其发病特点,常易被误诊为包括颅内感染、肿瘤在内的一系列疾病,使病人接受诸多不必要的检查和治疗,在增加病人经济负担的同时,更造成了医疗资源的浪费。目前CDS 在国内外多为个案报道,对该病的描述多限于临床表现、影像学特点、药物治疗及疗效等方面[2~4],对其综合治疗方法及相关预后并未涉及。CDS 多见于老年病人,随着我国人口老龄化加剧,该病将越来越不罕见,如何早期地诊断该病,并对其进行规范化治疗,显得尤为重要。本研究通过对CDS 病人的临床资料进行回顾性系统分析,探讨CDS 的临床特点、综合治疗方法及相关预后,提高国内医师对该病的认识,为CDS 的规范化诊疗提供临床参考。
方 法
1.一般资料
本研究通过南昌大学第一附属医院伦理委员会审核(伦理批号IIT [2023]临伦审第140 号)。收集2021 年4 月至2023 年1 月疼痛科收治的20 例CDS 病人的临床和影像学资料。男性3 例,女性17例,年龄(73.7±6.8)岁,病程(4.7±2.5)天(见表1)。病人均以急性颈部疼痛伴活动受限为主要临床表现就诊,其中18 例由疼痛科门诊收入,2 例由神经内科转入。发热6 例,体温37.6~38.5℃,平均38.0℃。合并症:粘连性肩关节囊炎4 例,甲状腺功能减退1 例,视神经炎2 例,结缔组织病2 例,烟雾病1 例,腰椎间盘突出1 例。

表1 病人基本信息
2.方法
病人入院后第2 天均空腹采集静脉血,常规行血常规(complete blood count)、C反应蛋白(C-reactive protein, CRP)、红细胞沉降率(erythrocyte sedimentation rate, ESR)、抗链球菌溶血素O (antistreptolysin O,ASO)、类风湿因子(rheumatoid factor, RF) 和抗环瓜氨酸肽抗体(anti-cyclic citrullinated peptide antibody,anti-CCP) 等检测。应用德国西门子128 层螺旋CT系统进行颈椎寰枢关节扫描,层厚1.0 mm,骨窗扫描野120 mm。采血当日静脉滴注0.9%氯化钠注射液100 ml + 氟比洛芬酯注射液50 mg,每日2 次;0.9%氯化钠注射液250 ml +美索巴莫注射液0.2 g,每日2 次,共3 日;餐前口服奥美拉唑肠溶胶囊20 mg,每日1 次。部分病人联合行C2~3脊神经后支 + 枕神经阻滞治疗(配方:2%利多卡因5 ml + 维生素B60.2 g + 维生素B120.5 mg + 复方倍他米松7 mg + 0.9%氯化钠注射液8 ml,共20 m1)。
3.观察指标
采用视觉模拟评分法 (visual analogue scale, VAS)评估病人疼痛程度(0 为无痛,10 为剧烈疼痛),每日1 次,入院后4~5 天和出院前常规复查ESR和CRP。出院后定期电话随访了解病人是否复发,必要时嘱其复查颈椎CT。
4.统计学分析
采用SPSS 18.0 软件进行统计学分析,计量资料采用均数±标准差(±SD)表示,采用配对t检验,以P< 0.05 为差异有统计学意义。
结 果
单纯药物治疗9 例,药物联合神经阻滞治疗11 例,所有病人症状均获得明显改善,缓解时间(4.7±2.1)天,住院时间 (8.7±3.6) 天。治疗前VAS评分(5.5±0.8) 分,治疗后VAS 评分 (1.7±0.8) 分(见表2、图1)。所有病人白细胞计数均大致正常,RF、ASO 及anti-CCP 均为阴性。19 例病人CRP 升高,治疗前 (68.5±42.2) mg/l,治疗后降至(9.7±7.9) mg/l(参考值0~8 mg/l,见表2、图2)。19例病人ESR 升高,治疗前 (66.0±35.3) mm/h,治疗后降至(37.3±29.6) mm/h(参考值0~20 mm/h,见表2、图3)。颈椎CT 平扫均显示齿状突周围高密度钙化影,其中寰枢横韧带钙化17 例,翼状韧带钙化3 例。出院后复发7 例,其中4 例为出院后1 周复发,另3 例分别为出院后2、4、5 个月复发,且该3 例复发均与新型冠状病毒感染相关,再次入院时复查颈椎CT 显示齿状突周围钙化影较前部分或大部分吸收(见图4)。
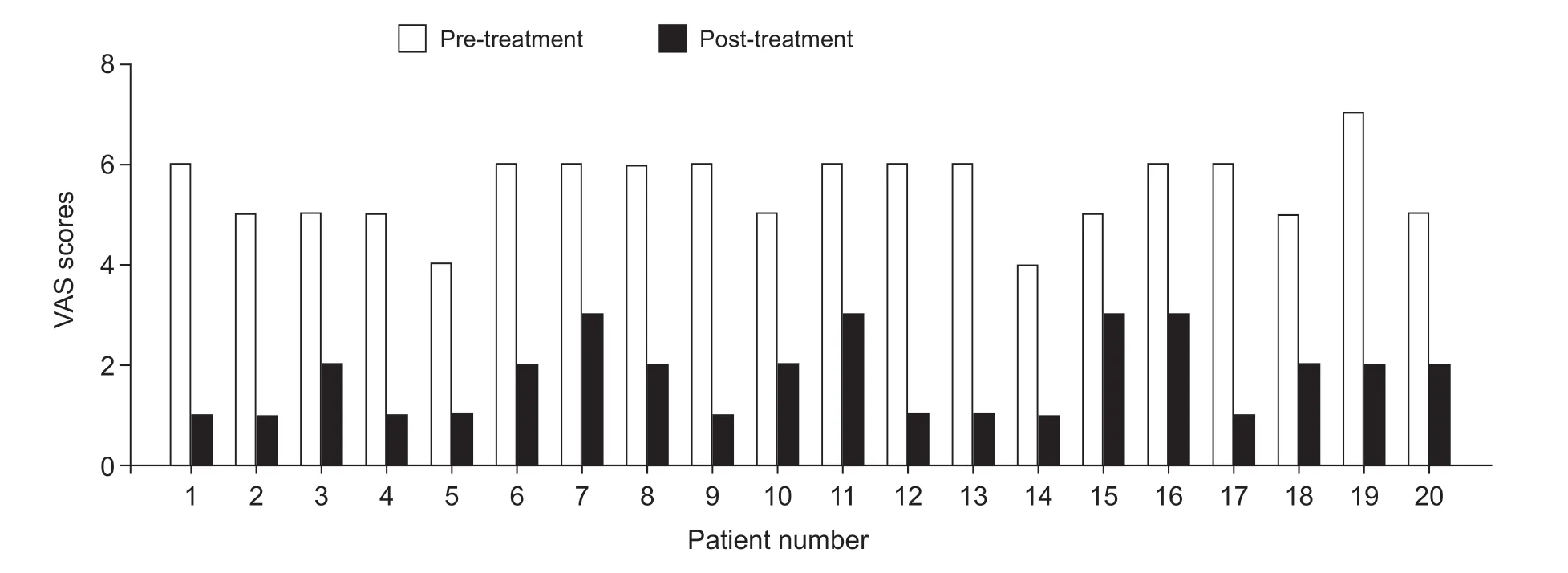
图1 治疗前后病人VAS 评分变化情况

图2 治疗前后病人CRP 变化情况
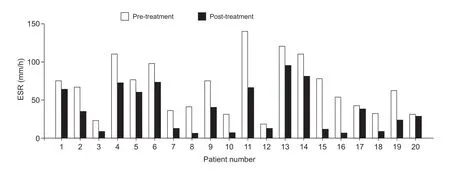
图3 治疗前后病人ESR 变化情况

图4 (A) 治疗前寰枢关节横断位CT 平扫示齿状突后方弧形高密度钙化影(红色箭头);(B) 治疗前颈椎CT 冠状位示齿状突周围散在高密度钙化影,上方弧形高密度影形似一顶“皇冠”(红色箭头);(C) 治疗前颈椎CT 矢状位示齿状突后方纵形高密度钙化影(红色箭头);(D-F) 治疗后5 个月齿状突周围高密度钙化影较前部分吸收(黑色箭头)。

表2 治疗前后病人VAS 评分、CRP、ESR 变化情况
讨 论
Bouvet 等[1]于1985 年首次报道了4 例女性CDS,并认为该病与二水焦磷酸钙盐晶体沉积病(calcium pyrophosphate dihydrate deposition disease, CPPD)和羟基磷灰石(hydroxyapatite, HA)晶体沉积病密切相关,沉积物多累及寰枢横韧带、翼状韧带、齿突尖韧带等,其中以寰枢横韧带钙化最为常见,且经正规抗炎治疗后多数CDS 病人的沉积物在3 个月左右吸收[3]。本研究中85%的病人钙化灶沉积在寰枢横韧带,但对复发的3 例病人复查颈椎CT 后发现齿状突周围钙化灶并未完全吸收,而是部分或大部分吸收。钙盐的沉积可诱发寰枢关节周围产生无菌性炎症,刺激C1、C2神经根导致颈枕部肌肉紧张或痉挛[4],引起颈部的急性疼痛和活动受限,并伴随炎症指标升高,部分病人还可出现低热。此外,多数研究显示血糖控制不良[5]、全身炎症性疾病[6]、颈部关节损伤[7]、脑血管病变[8]、高磷酸血症[9]等均与CDS 的发生发展存在一定的相关性。
CDS 常见于老年病人,其中位发病年龄约为71.4 岁[10],且随着年龄的增长,人群发病率明显增加,女性发病率明显高于男性[8],与本研究大致相符。CDS 典型的临床表现为急性发作的颈部疼痛、僵硬,伴或不伴发热,且多为低热,一般不超过38.5℃。CDS 的诊断需临床表现和影像学检查相结合,两者缺一不可,单纯的颈部疼痛、活动受限或单纯的齿状突周围钙化均不能确诊为CDS。颈椎CT 为诊断CDS 首选的影像学检查方法[9],其能在横轴位、矢状位和冠状位上清晰地显示枢椎关节周围寰枢横韧带、翼状韧带、齿突尖韧带等的钙化影,且分辨率远高于X 线片和MRI[11]。ESR 和CRP 等炎症指标的升高也可作为CDS 诊断的重要参考依据,且可作为评估其治疗效果的有效指标,多数CDS 病人经有效的抗炎治疗后两者可明显下降,甚至恢复至正常水平。本研究中95%的病人ESR 和CRP 均出现了不同程度的升高,经治疗后均较前下降,且CRP变化幅度及速度均明显高于ESR。
虽然CDS 目前在国内外多为个案报道,但该病在老年人群中并不罕见,易被误诊和漏诊,常使病人进行一些不必要的有创检查和无效治疗,延长了病人的住院周期,从而加重其心身和经济负担。Lu 等[12]对2556 例病人行颈椎CT 平扫后发现,69 例病人出现齿状突周围钙化,其中19 例诊断为CDS,且多为65 岁以上的老年女性。加拿大风湿病协会在2012 年的一项非正式调查中显示,40 位受访的风湿科医师中有39 位在接诊急性颈部疼痛病人时从未考虑过CDS诊断[6]。在CDS诊断欠缺时,各科医师在接诊该类病人时常根据自身的临床经验将其误诊为本学科领域的其他疾病,如神经科医师将其诊断为颅内感染[13]、硬膜外转移瘤、斜坡脊索瘤和枕骨大孔脑膜瘤[14],骨科医师将其诊断为颈型颈椎病、颈肌筋膜炎[15]、椎间盘钙化和枕神经痛[16],风湿免疫科医师将其诊断为痛风、类风湿关节炎[17]、风湿性多肌痛[18],而耳鼻喉科医师易将其诊断为鼻咽部肿瘤或咽后脓肿[14]。本研究病人中2 例由神经内科转入,神经内科医师在治疗期间未考虑CDS 诊断,病人进行了包括颅脑磁共振、脑血管成像和腰椎穿刺等在内的一系列检查,使用阿片类药物和抗感染治疗后效果并不理想,两者的总住院天数分别为14 和19 天,远高于本研究中8.7 天这一平均住院天数,且住院费用也明显高于同类病人。据此,我们认为对于年龄70 岁以上的急性颈部疼痛伴活动受限病人,应首先考虑CDS 诊断,而辅助颈椎(寰枢关节)CT 检查可以简单而有效地确认或排除这一诊断。
既往研究显示非甾体抗炎药 (nonsteroidal antiinflammatory drugs, NSAIDs)可快速缓解CDS 病人的颈部症状,故将其作为治疗CDS 的一线用药[10],但也有学者认为小剂量的糖皮质激素在改善颈部症状和降低炎症指标方面明显优于NSAIDs,应替代NSAIDs 成为治疗CDS 的首选用药[19]。本研究中所有病人均使用了NSAIDs 治疗,其中11 例病人还联合了神经阻滞治疗,均快速缓解了病人颈部疼痛及活动受限的症状,VAS 评分由 (5.5±0.8) 分降为(1.7±0.8) 分,且研究后发现NSAIDs 联合神经阻滞治疗病人的症状缓解时间为(3.3±1.2)天,短于单独使用NSAIDs 的 (6.4±1.7) 天。神经阻滞可将消炎镇痛类药物送至颈枕部软组织内,减轻局部炎症,同时通过阻滞C2~3脊神经后支和枕神经,缓解颈枕部肌肉的紧张、痉挛状态,从而达到缓解颈部症状和降低炎症指标的目的。本研究复发病人7 例,其中4 例在出院1 周后复发,对比后发现复发组ESR均值明显高于未复发组,但两者VAS 评分和CRP均值无明显差异,故建议对于经治疗后ESR 值仍较高的无症状CDS,应继续使用NSAIDs 或小剂量激素(15~20 mg)维持治疗,直至ESR 值完全或接近正常,当然在治疗过程中需警惕两类药物相关的不良反应,并进行相应地预防。3 例病人分别在出院后2、4、5 个月感染新型冠状病毒肺炎后出现复发,其发生机制可能与新冠病毒感染产生的细胞因子风暴介导的全身炎症反应相关[20]。
本研究的不足之处在于病例数量偏少,病人随访时间跨度偏短,随访时未对所有病人复查颈椎CT 以了解齿状突周围钙化物吸收情况,这些均有待在以后的研究中进一步完善。
综上所述,CDS 在老年病人中并不罕见,其诊治过程中真正的难点在于早期正确地诊断,而细致地查体辅助颈椎(寰枢关节)CT 可以有效地提高该病的检出率。NSAIDs 联合神经阻滞治疗较单独使用NSAIDs 能更快地缓解CDS 症状,有条件的科室可将其作为治疗CDS 的一线方法,具有临床推广价值。
利益冲突声明:作者声明本文无利益冲突。

