全身麻醉联合硬膜外麻醉用于结肠癌切除术老龄患者的效果观察及对肺功能的影响
王 希,杨茜芳
(北京市肛肠医院麻醉科,北京 100120)
结肠癌是临床常见的消化道恶性肿瘤,好发于直肠与结肠的交接部位。相关数据统计显示,结直肠癌是世界第三大高发癌症[1-2],好发于老年人群,治愈难度大[3]。结肠癌患者满足手术指征时应及时手术,而麻醉方式的选择对结肠癌切除术的效果至关重要,麻醉效果直接影响患者的术后康复进程[4]。有研究显示,全身麻醉联合硬膜外麻醉能有效抑制全身麻醉药物对患者的不良影响,而且还能有效降低老龄患者发生肺部感染的风险[5]。基于此,本研究探讨全身麻醉联合硬膜外麻醉用于老龄结肠癌切除术的临床效果及其对肺部功能的影响,以期为临床提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2021年9月至2022年9月北京市肛肠医院收治的80例择期行结肠癌切除术的老龄患者的临床资料。根据术中麻醉方式不同分为观察组(40例,行全身麻醉联合硬膜外麻醉)和对照组(40例,行全身麻醉)。观察组中有26例男性患者,14例女性患者;年龄67~79岁,平均年龄(70.85±5.36)岁;BMI 19.00~25.00 kg/m2,平均BMI(22.55±1.28)kg/m2。对照组中有25例男性患者,15例女性患者;年龄66~78岁,平均年龄(71.03±6.12)岁;BMI 18.50~25.50 kg/m2,平均BMI(22.72±1.32)kg/m2。两组患者性别、年龄及BMI比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经北京市肛肠医院医学伦理委员会批准。纳入标准:①符合结肠癌的诊断标准[6],且首次行结肠癌切除术者;②美国麻醉医师协会(ASA)分级[7]为Ⅰ~Ⅲ级;③年龄≥65岁,耐受手术者;④生命体征稳定。排除标准:①对麻醉药物过敏者;②合并其他严重恶性肿瘤患者;③术中改变术式者;④BMI ≥28 kg/m2者。
1.2 麻醉方法 两组患者术前8 h均常规禁食、禁饮,入手术室后开放外周静脉通路,并监测平均动脉压(MAP)、心率(HR)、经皮血氧饱和度(SpO2)及呼吸频率(RR)等生命体征。对照组患者行全身麻醉。麻醉诱导用药:咪达唑仑(江苏恩华药业股份有限公司,国药准字H20143222,规格:10 mL∶50 mg)0.05 mg/kg+丙泊酚(四川国瑞药业有限责任公司,国药准字H20040079,规格:10 mL∶0.1 g)0.5~1 mg/kg+枸橼酸芬太尼(宜昌人福药业有限责任公司,国药准字H42022076,规格:2 mL∶0.1 mg)3~6 μg/kg+维库溴铵(浙江仙琚制药股份有限公司,国药准字H19991172,规格:4 mg/支)0.1 mg/kg。气管插管后连接呼吸机(欧美达,型号:Aestiva/5)辅助通气。麻醉维持用药:盐酸瑞芬太尼[宜昌人福药业有限责任公司,国药准字H20030200,规格:5 mg(按C20H28N2O5计)]0.2 μg/(kg·min),丙泊酚注射液2~6 mg/(kg·min),维库溴铵0.1~0.15 mg/(kg·min)维持麻醉。观察组患者行全身麻醉复合硬膜外麻醉,取侧卧位,选取T9~T10椎间隙行硬膜外穿刺,注射2%利多卡因(上海朝晖药业有限公司,国药准字H31021071,规格:20 mL∶0.4 g)5 mL,操作成功后行全身麻醉诱导,全身麻醉操作同对照组。
1.3 观察指标 ①比较两组患者术后恢复情况。术后恢复情况包括术后肛门首次排气时间、下床活动时间、首次进食时间及住院时间。②比较两组患者炎症因子水平。采集患者术前及术后6 h肘静脉血5 mL,采用离心机(北京白洋医疗器械有限公司,型号:BY-600C)以3 000 r/min离心10 min,取上清液,采用酶联免疫吸附法测定白细胞介素-10(IL-10),采用放射免疫法检测肿瘤坏死因子-α(TNF-α),采用比浊法检测C反应蛋白(CRP)。③比较两组患者疼痛视觉模拟评分法(VAS)评分。于术后2 h、6 h、12 h及24 h时采用VAS评估患者疼痛程度,VAS评分范围0~10分,分数越高表示疼痛越严重[8]。④比较两组患者肺功能指标及肺部感染情况。于手术前后采用肺功能仪(德国耶格,型号:MasterScreen PAED)测定用力肺活量(FVC)、第1秒用力呼气容积(FEV1)及最大通气量(MVV)。参考《中国成人医院获得性肺炎与呼吸机相关性肺炎诊断和治疗指南(2018年版)》[9]有关肺部感染的诊断标准:体温>38.0 ℃;血白细胞计数>10×109/L;脓性痰培养病原体阳性;X线检查可见肺部新发感染灶。满足以上4项中的3项即可判定为肺部感染。肺部感染发生例数/总例数×100%=肺部感染发生率。
1.4 统计学分析 全文数据用SPSS 22.0系统处理。以()表示计量资料,组间比较采用独立样本t检验,组内比较采用配对样本t检验,不同时间点结果比较采用重复测量方差分析,两两比较采用LSD-t检验;以[例(%)]表示计数资料,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后恢复情况比较 观察组患者术后恢复情况(肛门首次排气时间、下床活动时间、首次进食时间及住院时间)短于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者术后恢复情况比较(d,)
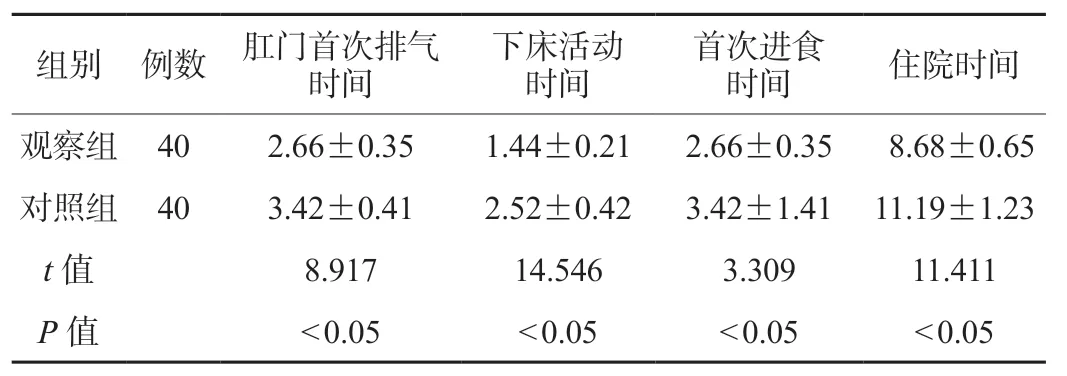
表1 两组患者术后恢复情况比较(d,)
组别例数肛门首次排气时间下床活动时间首次进食时间住院时间观察组402.66±0.351.44±0.212.66±0.358.68±0.65对照组403.42±0.412.52±0.423.42±1.4111.19±1.23 t值8.91714.5463.30911.411 P值<0.05<0.05<0.05<0.05
2.2 两组患者炎症因子水平比较 术前,两组患者血清炎症因子水平比较,差异无统计学意义(P>0.05);术后,两组患者血清炎症因子水平高于术前,但观察组低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者炎症因子水平比较(pg/mL,)

表2 两组患者炎症因子水平比较(pg/mL,)
注:与同组术前比较,*P<0.05。TNF-α:肿瘤坏死因子-α;CRP:C反应蛋白;IL-10:白细胞介素-10。
组别例数TNF-α CRP IL-10术前术后术前术后术前术后观察组405.55±0.3232.52±5.23*4.55±0.2718.67±3.95*2.33±0.3931.35±5.19*对照组405.67±0.2636.31±5.52*4.42±0.3621.56±4.42*2.18±0.3634.66±5.48*t值1.8413.1521.8273.0831.7872.774 P值>0.05<0.05>0.05<0.05>0.05<0.05
2.3 两组患者VAS评分比较 术后2 h,两组患者VAS评分比较,差异无统计学意义(P>0.05);两组患者术后4 h、8 h及12 h的VAS评分低于术后2 h,且观察组低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者VAS评分比较(分,)

表3 两组患者VAS评分比较(分,)
注:与同组术后2 h比较,*P<0.05。VAS:疼痛视觉模拟评分法。
组别例数术后2 h术后4 h术后8 h术后12 h观察组404.22±0.383.27±0.63*2.35±0.79*1.03±0.42*对照组404.35±0.413.97±0.78*2.95±0.95*1.64±0.75*F时间,P时间179.206,<0.05 F组间,P组间109.048,<0.05 F交互,P交互142.124,<0.05
2.4 两组患者肺功能指标及肺部感染情况比较 术前,两组患者FVC、FEV1及MVV水平比较,差异无统计学意义(P>0.05);术后,两组患者FVC、FEV1及MVV水平低于术前,但观察组高于对照组,差异有统计学意义(P<0.05),见表4。观察组术后1例患者发生肺部感染,肺部感染发生率为2.50%。对照组术后4例患者发生肺部感染,肺部感染发生率为10.00%。两组患者肺部感染发生率比较,差异无统计学意义(χ2=1.920,P=0.166)。
表4 两组患者肺功能指标比较()
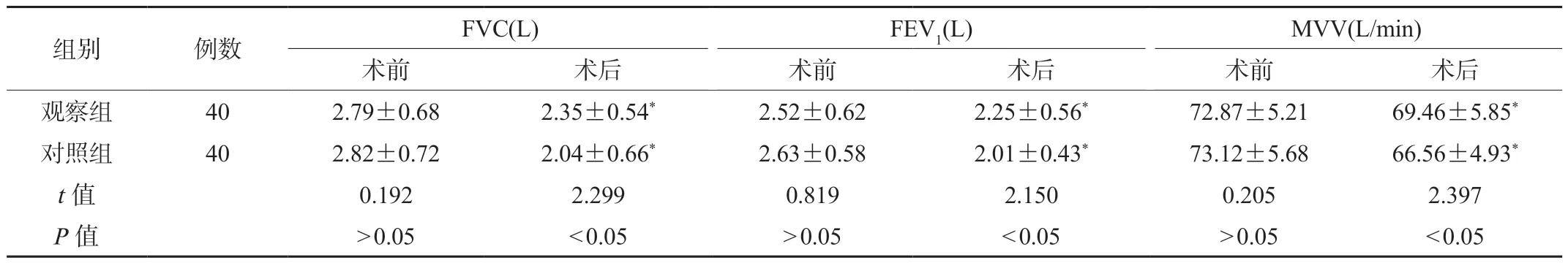
表4 两组患者肺功能指标比较()
注:与同组术前比较,*P<0.05。FVC:用力肺活量;FEV1:第1秒用力呼气容积;MVV:最大通气量。
组别例数FVC(L)FEV1(L)MVV(L/min)术前术后术前术后术前术后观察组402.79±0.682.35±0.54*2.52±0.622.25±0.56*72.87±5.2169.46±5.85*对照组402.82±0.722.04±0.66*2.63±0.582.01±0.43*73.12±5.6866.56±4.93*t值0.1922.2990.8192.1500.2052.397 P值>0.05<0.05>0.05<0.05>0.05<0.05
3 讨论
结肠癌早期一般无典型临床症状,较多结肠癌患者在确诊时就已到了晚期,这给结肠癌的根治性手术造成一定难度,降低手术效果。随着放化疗手段的不断进步,结肠癌的治疗逐渐倾向于综合性治疗,但是手术切除仍是目前唯一能根治结肠癌的有效手段[10]。手术麻醉方式的选择关系到手术成败,而且良好的麻醉方式还能有效减轻患者围术期疼痛,促进早期恢复。全身麻醉联合硬膜外麻醉可降低阿片类药用量,减少手术对患者的刺激性损伤,降低术后不良反应发生率[11]。
本研究中,观察组患者术后恢复情况(肛门首次排气时间、下床活动时间、首次进食时间及住院时间)均比对照组短,说明全身麻醉与硬膜外麻醉联合有助于促进术后恢复。这与程晓丹[12]的研究结果一致。TNF-α、CRP是评价炎症反应的敏感指标,IL-10水平也会随着炎症反应的加重而提高。本研究显示,术后观察组患者TNF-α、CRP及IL-10水平低于对照组,提示全身麻醉联合硬膜外麻醉能降低患者术后炎症反应,这可能因为硬膜外麻醉能有效阻断交感神经传导,使患者术后应激反应减轻[13]。
本研究中,两组患者术后4 h、8 h及12 h的VAS评分低于术后2 h,且观察组低于对照组,这提示全身麻醉联合硬膜外麻醉可明显提升麻醉镇痛效果。此外,两组患者FVC、FEV1及MVV水平低于术前,但观察组高于对照组,这说明全身麻醉联合硬膜外麻醉有助于维持肺功能指标稳定,减轻肺损害,从而避免肺部感染。本研究显示,两组患者肺部感染发生率比较,差异无统计学意义,可能与样本量小有关。余良胜等[14]研究也显示,运用硬膜外麻醉复合全身麻醉方式对肺功能的损伤小于单纯全身麻醉方式,能降低肺部感染的发生率,进一步佐证本研究结论。
综上所述,全身麻醉联合硬膜外麻醉用结肠癌切除术老龄患者可加快恢复,减轻炎症反应及疼痛程度,减少肺功能损伤。

