渐进式肌肉放松训练联合微课宣教对原发性失眠患者睡眠质量及心理状况的影响
钟淑维,伍京,伍振红,章志娟
(赣州市第三人民医院,江西 赣州 341000)
原发性失眠(primary insomnia,PI)是由多种因素导致的睡眠障碍,病因复杂,情绪激动、精神紧张、疲劳及环境改变等均可能诱发PI。近年来,PI发病率呈不断上升趋势,PI患者主要表现为入睡困难、日间功能损害等,不仅会导致患者出现焦虑、抑郁等负性情绪,还会严重影响患者的正常工作及学习,降低生活质量[1]。临床治疗PI以安神类药物为主,虽然能够在一定程度上帮助患者改善睡眠质量、延长睡眠时间,但是长期应用会导致患者产生耐药性、依赖性,且可能会损伤患者的认知功能[2-3]。目前,非药物疗法已逐渐应用于PI患者,如正念冥想、认知行为干预及规律运动等,且取得了一定进展。如渐进式肌肉放松训练通过指导患者进行深度肌肉放松,有助于改善患者的身心状态,同时对慢性病患者睡眠质量的提升也有一定效果[4]。但部分患者对渐进式肌肉放松训练落实不到位或依从性低,影响训练效果。微课宣教具有操作简单、费用低、患者易于理解和接受等优势,有助于护理措施落实,但目前鲜见微课宣教在PI患者中的应用。本研究旨在评价渐进式肌肉放松训练联合微课宣教在PI患者中的应用效果,以期为改善患者睡眠质量及心理状况提供参考。现将结果报道如下。
1 对象与方法
1.1 对象 2020年3月至2022年8月,采用便利抽样方法选取于赣州市第三人民医院住院的PI患者作为研究对象。纳入标准:①符合《中国失眠防治指南》[5]中PI诊断标准,且经问诊、多导睡眠监测、睡眠日记等检查确诊;②入组前近3个月内未使用过镇静安眠药物;③依从性好,愿意参与本研究;④签署知情同意书。排除标准:①躯体障碍性疾病者;②有药物或酒精等物质依赖者;③心、肝等重要器官功能不全者;④认知功能障碍者。本研究已获得赣州市第三人民医院伦理委员会审批(gzsyy2022020)。最终共纳入研究对象60例,采用随机数字表法将其分为对照组及观察组,每组各30例。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较[n(%)]
1.2 方法
1.2.1 干预方法
1.2.1.1 对照组 接受常规干预措施:①遵医嘱进行药物治疗、心理治疗,指导患者进行自我放松训练,鼓励其适当进行体育锻炼;②做好患者心理疏导,鼓励其积极参加社会娱乐活动,睡前可进行室内体操、瑜伽等运动;③护理人员积极与患者沟通交流,告知其PI病因、治疗方案及注意事项等,为其答疑解惑;④给予患者饮食指导,告知其不要饮酒、喝咖啡或浓茶等兴奋性饮料,避免摄入辣椒、芥末等刺激性食物,可饮用蜂蜜水、热牛奶等,养成睡前泡脚的习惯,以促进睡眠。
1.2.1.2 观察组 在对照组基础上接受渐进式肌肉放松训练联合微课宣教。①渐进式肌肉放松训练。由接受专业指导及培训并经考核合格的护理人员耐心向患者讲解放松训练的主要内容及注意事项等,将训练内容制作成音频教程供患者学习。首先进行一对一指导,训练前为患者营造安静、舒适环境。告知患者排空大小便,平卧于床上闭眼并保持放松,双脚分开与肩同宽,双臂自然置于身体两侧、掌心向下。护士用温柔、平和语气指导患者进行深呼吸和全身多组肌群训练,从双足起,上行至小腿、大腿、臀部,直至面部,保持肌群收紧10~15 s,再放松10~15 s,将注意力集中于每组肌群收缩、放松感受上,2次/d,20~30 min/次。告知患者训练过程中避免过度劳累,以患者耐受为宜。完成一对一指导后,在医护人员监督下,患者进行肌肉放松训练,保证其完全掌握后可独立训练。②微课宣教。组建微课宣教小组,共8名成员。组长由1名副主任医师(工作经验>5年)担任、副组长由1名主管护师担任,两名组长共同拟定工作计划、录制微视频课程、构建微信群并通过讲座、微信群聊天功能等方式对其他组员及患者进行PI知识培训。小组组员组织患者加入微信交流群,微课宣教小组组员每日在群内发布疾病相关知识微视频,如睡眠认知疗法[包括睡眠刺激控制(当想睡的时候才可以躺下睡觉,不在床上阅读、看电视、吃东西等)、睡眠限制(每天定时记录上床、起床时间和估计睡觉总时间)等]、渐进式肌肉放松训练方法及注意事项等;患者也可通过微信群咨询疾病相关问题,组员在群内及时解答患者提出的问题。
1.2.2 评价指标
1.2.2.1 睡眠质量 采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index,PSQI)[6]进行评估。PSQI入睡时间、实际睡眠时间、睡眠效率、日间功能和催眠药物5个指标。每个指标具体评分方法如下。①入睡时间:≤15 min记0分、16~30 min记2分、31~60 min记4分、>60 min记6分。②实际睡眠时间:指导患者下载检测睡眠的手机软件,记录每日睡眠时间。其中>7 h记0分、6~7 h记2分、≥5 h且<6 h记4分、<5 h记6分)。③睡眠效率:睡眠效率=睡眠时间/床上时间×100%,睡眠效率≥85%记0分、74%~84%记2分、65%~73%记4分、<65%记6分。④日间功能:近1个月,患者未感到困倦,记0分;感到困倦<1次/周,记2分;感到困倦1~2次/周,记4分;感到困倦≥3次/周,记6分。⑤催眠药物:近1个月,未使用催眠药物记0分;使用药物<1次/周,记2分;使用药物1~2次/周,记4分;使用药物≥3次/周,记6分。量表总分0~30分,分数越高表明受试者睡眠质量越差,本研究该量表的Cronbach’sα系数为0.815。
1.2.2.2 心理状况 采用焦虑自评量表(Self-rating Anxiety Scale,SAS)、抑郁自评量表(Self-rating Depression Scale,SDS)进行评估[7]。SAS和SDS均包含20个条目,每个条目均采用Likert 4级评分,从“没有或很少时间有”至“绝大部分或全部时间都有”依次记1~4分,总分均为20~80分,转换为标准分,满分均为100分。分数越高表明焦虑、抑郁程度越严重。本研究SAS、SDS的Cronbach’sα系数分别为0.805、0.798。
1.2.3 资料收集方法 分别于干预前及干预1个月后,采用问卷调查法评价两组患者的睡眠质量及心理状况。调查人员均经过统一培训,采用统一指导语告知患者本次问卷填写的方法及注意事项,取得同意后发放问卷。每份问卷在30 min内完成,填写完毕后当场核实、补充并收回。本研究共发放问卷60份,回收有效问卷60份,问卷回收率和有效问卷回收率均为100%。
1.2.4 统计学方法 采用SPSS 25.0软件进行统计分析。计数资料以频数、百分比表示,组间比较采用χ2检验;计量资料以表示,组间比较采用独立样本t检验,组内比较采用配对样本t检验;以P<0.05视为差异有统计学意义。
2 结果
2.1 两组患者PSQI得分比较 干预前,两组患者PSQI各指标得分比较,差异无统计学意义(P>0.05);干预1个月,两组患者PSQI各指标得分均低于干预前,且观察组得分低于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组患者PSQI得分比较(分,)
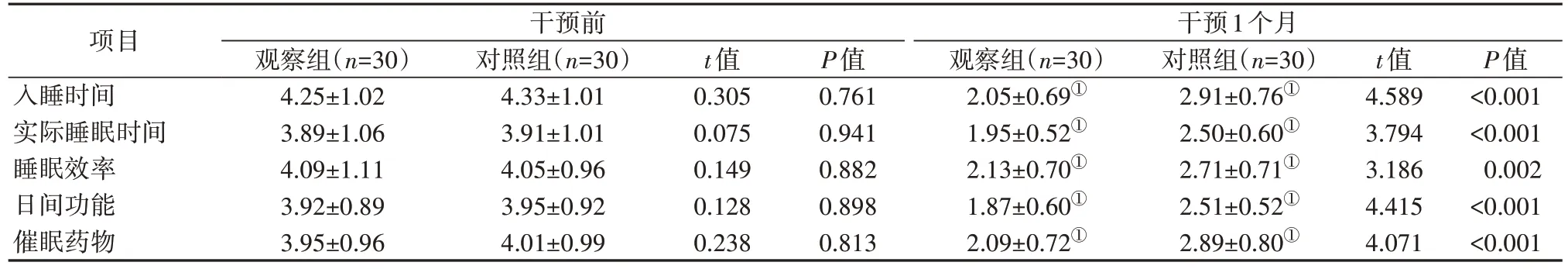
表2 两组患者PSQI得分比较(分,)
注:①与同组干预前比较,P<0.05
干预前干预1个月项目入睡时间实际睡眠时间睡眠效率日间功能催眠药物P值<0.001<0.001 0.002<0.001<0.001观察组(n=30)4.25±1.02 3.89±1.06 4.09±1.11 3.92±0.89 3.95±0.96对照组(n=30)4.33±1.01 3.91±1.01 4.05±0.96 3.95±0.92 4.01±0.99 t值0.305 0.075 0.149 0.128 0.238 P值0.761 0.941 0.882 0.898 0.813观察组(n=30)2.05±0.69①1.95±0.52①2.13±0.70①1.87±0.60①2.09±0.72①对照组(n=30)2.91±0.76①2.50±0.60①2.71±0.71①2.51±0.52①2.89±0.80①t值4.589 3.794 3.186 4.415 4.071
2.2 两组患者SAS、SDS得分比较 干预前,两组患者SAS、SDS得分比较,差异均无统计学意义(P>0.05);干预1个月,两组患者SAS、SDS得分均低于干预前,且观察组得分低于对照组,差异均有统计学意义(P<0.05)。见表3。
表3 两组患者SAS、SDS得分比较(分,)
注:①与同组干预前比较,P<0.05
干预前干预1个月项目SAS SDS P值0.013 0.013观察组(n=30)57.56±5.36 58.74±6.33对照组(n=30)56.94±5.28 58.24±5.94 t值0.451 0.316 P值0.653 0.754观察组(n=30)49.05±5.06①47.77±5.39①对照组(n=30)52.36±4.92①51.25±5.09①t值2.569 2.571
3 讨论
3.1 PI干预现状 PI也称失眠症,是指入睡困难或者睡眠维持困难导致的睡眠质量难以满足人体正常运转的需求,目前多认为与人体处于高度紧张状态、长期体力或脑力劳动过度等有关,不仅给自身及周围人带来一定心理负担,还会使患者产生抑郁倾向,降低生活质量[8-10]。镇静催眠药物能够改善PI患者睡眠,但容易产生依赖性,长期应用不良反应较多。因此,近年来非药物疗法成为干预PI的主要手段[11]。
3.2 渐进式肌肉放松训练联合微课宣教有助于改善PI患者睡眠质量 肖凡等[12]报道,在常规健康教育基础上配合渐进性肌肉放松训练,能够提高PI患者睡眠质量。表2显示,干预1个月,观察组患者PSQI各指标得分均低于对照组(P<0.05),提示渐进式肌肉放松训练联合微课宣教有助于改善PI患者睡眠质量。放松训练也称松弛反应训练,通过指导患者对肌肉进行反复收缩、放松训练,能够使患者体验到深度松弛,大脑处于低唤醒水平,达到舒适、放松身心等作用,对改善睡眠质量有重要意义。微课教育依赖于微信,利用微信平台组建病友交流群,护理人员将微课视频上传至交流群,便于患者随时查看训练处方及疾病相关内容,进而提高对训练的依从性,保证训练效果,进一步提高睡眠质量[13]。
3.3 渐进式肌肉放松训练联合微课宣教有助于改善PI患者心理状况 表3显示,干预1个月,观察组患者SAS、SDS得分均低于对照组(P<0.05),提示渐进式肌肉放松训练联合微课宣教有助于减轻PI患者的焦虑、抑郁情绪。一方面,渐进式肌肉放松训练首先从松弛肌肉开始,通过对肌肉反复收缩、放松,能够从躯体层面缓解患者的焦虑感;另一方面,患者处于放松、安静的状态,能够促使其在睡前不过度期待快速入睡,不害怕失眠,进而缓解焦虑、抑郁等情绪[14]。在此基础上,微课宣教利用视频课程进行健康教育具有清晰、易懂、直观等优势,可提高PI患者的训练兴趣;而且患者有疑问时能及时通过微信群与小组成员取得联系,小组成员积极为患者解答,从而能缓解患者焦虑感。
4 小结
渐进式肌肉放松训练联合微课宣教干预对改善PI患者睡眠质量、减轻焦虑和抑郁等不良情绪有积极意义。睡眠质量的评价指标及影响因素较多,本研究纳入的评价指标可能存在一定的片面性和主观性,今后还需通过纳入更加全面、客观的指标进一步证实渐进式肌肉放松训练联合微课宣教在PI患者中的应用价值。

