肌功能训练联合萌出诱导器在替牙列期错畸形儿童中的早期矫正效果
王启慧,王芋欢
(慈溪华阳口腔医院集团宁波杭州湾门诊部有限公司 1.口腔正畸科;2.儿童口腔科,浙江 宁波 315327)

1 资料与方法

1.2 临床处理
1.2.1 萌出诱导器的选择和佩戴 患儿均拍摄三张面像,分别为正面闭口像、正面微笑像和右侧面像;五张口内像,包括咬合正位像、左侧面咬合像、右侧面咬合像和上下牙列像;全景片;头颅定位侧位片(SOREDEX, Tuusula, Finland)在同一时间段内先后测量3次,取平均值作为最终测量结果,取口腔初诊模型。根据模型和测量结果选择并佩戴合适的萌出诱导器。萌出诱导器白天佩戴1 h及以上,夜晚睡觉连续佩戴,每天保持8 h以上佩戴。
1.2.2 肌功能训练 患儿在佩戴萌出诱导器的基础上给予肌功能训练,每次12分钟左右,每日三次,持续12个月。每日进行弹舌、舌外伸、鼓腮、唇肌训练、咀嚼口香糖等训练。①弹舌训练:患儿将舌尖舔在切牙乳头上,使得整个舌体贴在腭顶部,然后放松发出弹响声音,循环重复 30下,可有效强化舌部肌肉。②舌外伸训练:患儿尽可能张大嘴巴,在不碰到下切牙的前提下,把舌头往外伸,重复 20 下,增加舌肌力量。③鼓腮训练:患儿吸足一口气,尽量鼓起两腮,将嘴唇用食指按压住,脸部有明显酸胀感后,坚持动作 5 s,然后缓慢喷出气体。④唇肌训练:采取爆破音训练,患儿将唇抿紧,尽量用力做吹气动作,必要时配合鼻呼吸,纠正口呼吸习惯。⑤咀嚼肌训练:咀嚼口香糖,每次咀嚼3分钟。
1.2.3 随访 嘱患儿家属每月复诊一次,检查萌出诱导器有无损坏。3~6 个月根据患儿情况更换诱导器,1年后评估患儿咀嚼功能和口腔形态学指标。
1.3 观察指标
1.3.1 不良口腔习惯类型 治疗前,向家属询问儿童在自然状态下有无不良习惯,包括舔舌、吮唇、吮指、咬物、偏侧咀嚼、磨牙。
1.3.3 口腔形态学指标 由1名正畸科医师在治疗前后对每位患儿的口腔学形态指标进行X线投影测量,测量内容包括ANB角、SNB角、NP-FH角、UI-NA角、前牙覆盖、上牙弓拥挤度、前牙覆合、下牙弓拥挤度、下牙弓宽度、上牙弓宽度。
1.3.4 咀嚼功能 治疗前后采用KCPS测定每位患儿的咀嚼功能:患儿取坐姿,给予一块标准饼干进行咀嚼测试,期间不给任何提示信息;记录3~5分钟咀嚼视频,并由正畸科医师根据KCPS量表对视频进行评分。KCPS评价标准[5]:评分共分为0、1、2、3、4五个等级,等级越高表明患儿咀嚼能力越差。0级代表患儿可进行正常咀嚼,4级代表患儿不咬合咀嚼。
1.4 数据分析与处理 采用SPSS 19.0统计学软件进行数据分析,计数资料以率表示,比较采用χ2检验;计量资料用均数±标准差表示,比较采用t检验;P<0.05为差异有统计学意义。
2 结果
畸形儿童中,不良口腔习惯共发生78例次。吮指发生例次最高,为24例次(30.77%);其次为磨牙(16/78,20.51%)、舔舌(14/78,17.95%)、吮唇(10/78,12.82%);最低为偏侧咀嚼,仅发生6例次(7.69%)。

表1 96例儿童替牙列期错畸形类型Table 1 Types of malocclusion in 96 children during dentition
2.3 治疗前后口腔形态学指标比较 与治疗前相比,治疗后患儿的SNB角和NP-FH角均显著增大,ANB角和UI-NA角显著减少;上牙弓宽度和下牙弓宽度显著增大,前牙覆盖、上牙弓拥挤度、前牙覆合和下牙弓拥挤度显著减小;差异均有统计学意义(P<0.05),见表2。
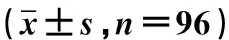
表2 治疗前后患儿的口腔形态学指标比较Table 2 Comparison of oral morphological indexes before and after
2.4 治疗前后咀嚼功能比较 治疗后,患儿的KCPS 0级例数增加,1级、2级、3级儿童例数均减小;其中,KCPS 0级(38例)、2级例数(10例)与治疗前(8例、34例)差异有统计学意义(χ2=25.730、16.980,均P<0.001)。
3 讨论



——基于牙弓形态发育不良的儿童错牙合畸形诊断与阻断治疗

