夏枯草汤合海藻玉壶汤加减治疗良性甲状腺结节临床研究
王麒又,王国华,阮丽丽,李四华
商丘市柘城中医院内分泌科,河南 商丘 476200
甲状腺结节为正常甲状腺组织呈局限性增生,引发单个或多个甲状腺内局限性肿块,属于常见的甲状腺疾病类型,其中80.0%~95.0%为良性甲状腺结节[1]。良性甲状腺结节主要症状为颈部不适、异物感、呼吸困难及声音嘶哑等,当甲状腺腺体分泌过多时引发甲状腺功能亢进(甲亢),当甲状腺激素分泌不足时则引发甲状腺功能减退(甲减),对患者日常生活及身体健康均造成严重影响。临床多选择保守方案治疗良性甲状腺结节,对缓解症状具有一定效果,但仅采用西药治疗远期疗效不佳,病情易复发。目前,随着中医学对良性甲状腺结节研究的深入,越来越多的学者将治疗目光转移到中医药上面,并积累了一定的经验[2]。中医学认为,良性甲状腺结节多因喜怒不节,忧思过度,正气亏虚,气郁痰凝而发病,以气郁痰凝为主要证型,治疗以疏肝散结、祛痰散瘀为原则。夏枯草汤合海藻玉壶汤加减具有疏肝解郁、祛痰散瘀、消肿散结功效。本研究在西医常规治疗基础上,应用夏枯草汤合海藻玉壶汤加减治疗气郁痰凝证良性甲状腺结节伴甲状腺激素水平异常患者,取得较好疗效,结果报道如下。
1 临床资料
1.1 诊断标准符合《甲状腺结节和分化型甲状腺癌诊疗指南》[3]中良性甲状腺结节的诊断标准。患者以咽喉疼痛,咽喉异物感、压迫感为主要症状,伴吞咽困难、声音嘶哑等症;甲状腺单侧或双侧存在体表结节;经常规体查、病史、细针穿刺活检确诊为良性,或超声检查示TI-RADS 分级为3 级及以下者。甲亢诊断标准[4]:临床表现为怕热多汗、多食、体重锐减、心慌等;血清游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)升高,促甲状腺激素(TSH)浓度降低;眼球突出及其他眼征;经B 超检查存在甲状腺弥漫性肿大;胫前黏液性水肿。甲减诊断标准[5]:临床表现为浑身乏力、记忆力减退、眼睑水肿、怕冷及毛发稀疏等;TSH 水平升高,FT3、FT4水平降低。
1.2 辨证标准符合《中医内科学》[6]中瘿病的诊断标准,辨证为气郁痰凝证。主症:颈部肿胀,胸胁窜痛,善太息,病情随情绪波动;次症:咽喉生痰,咽部阻塞感,胸闷,脘胀纳呆,大便黏滞;舌脉:舌质稍暗、苔腻,脉弦。
1.3 纳入标准符合上述诊断及辨证标准;年龄20~60 岁;经甲状腺彩超提示结节最大直径为5 mm 及以上;合并甲状腺功能异常;患者知晓本研究并签署知情同意书。
1.4 排除标准伴恶性肿瘤、传染性疾病、严重原发性疾病及心脑血管疾病者;对本研究所用药物过敏者;妊娠或哺乳期妇女;治疗期间依从性差或未遵医嘱用药,自行添加其他药物或调整药物用量者;临床资料不全者。
1.5 一般资料纳入2020年1月—2022年1月商丘市柘城中医院内分泌科收治的良性甲状腺结节患者80 例,按随机数字表法分为观察组与对照组各40 例。观察组男13 例,女27 例;年龄20~54 岁,平均(40.29±10.53)岁;病程0.25~6年,平均(3.82±0.67)年;甲状腺结节12~30 mm,平均(21.81±6.34)mm;结节类型:单发结节22 例,多发结节18 例;疾病分类:甲亢18 例,甲减22 例。对照组男15 例,女25 例;年龄23~60 岁,平均(41.85±9.27)岁;病程0.42~7年,平均(4.06±0.84)年;甲状腺结节10~33 mm,平均(22.07±6.87)mm;结节类型:单发结节24 例,多发结节16 例;疾病分类:甲亢16 例,甲减24 例。2组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
2 治疗方法
2.1 对照组良性甲状腺结节合并甲减给予左甲状腺素片[默克制药(江苏)有限公司,国药准字J20160066]口服,每天2 次,每次25 μg;良性甲状腺结节合并甲亢给予甲巯咪唑片[默克制药(江苏)有限公司,国药准字H20205041]口服,每天3 次,每次5 μg。
2.2 观察组在对照组基础上给予夏枯草汤合海藻玉壶汤加减治疗。处方:夏枯草20 g,浙贝母、醋北柴胡、香附、炒白术、茯苓各15 g,海藻、昆布、牡蛎、白芍、姜厚朴、川芎、当归各12 g,陈皮、桔梗各10 g。随症加减:心悸失眠者加五味子、酸枣仁各12 g;气虚者加党参、黄芪各12 g;手颤者加钩藤、天麻各10 g。每天1 剂,加水1000 mL,常规煎煮30 min,煎煮药汁400 mL,于早晚饭后30 min 服用。2组均以1 个月为1 个疗程,连续治疗3 个疗程。
3 观察指标与统计学方法
3.1 观察指标①临床疗效。②中医证候评分。评分标准参照《中医内科学》[6]制定,具体见表1、表2。对主症颈部肿胀、胸胁窜痛、善太息,次症咽部阻塞感、咽喉生痰、胸闷进行评分,舌脉象不计分。③甲状腺激素水平。治疗前后抽取患者空腹肘静脉血5 mL,以半径15 cm、3200 r/min 转速离心处理10 min,分离上清液,以磁微粒化学发光法(试剂盒购自郑州安图生物股份有限公司)检测血清FT4、FT3、TSH 水平。④复发率。治疗后随访3 个月,统计2组疾病复发情况。

表1 中医证候(主症)评分标准
3.2 统计学方法以SPSS21.0 统计学软件处理所有数据。计数资料以百分比(%)表示,行χ2检验;计量资料符合正态分布者以均数±标准差(±s)表示,2组间比较行两独立样本t检验,组内治疗前后比较行配对样本t检验。P<0.05 为差异有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准参照《中医内科学》[6]拟定。显效:症状消失或明显缓解,颈部肿块消失或明显变小,中医证候积分降低90%以上;有效:症状有所缓解,颈部肿块变小,中医证候积分降低60%~90%;无效:症状无改善或加重,颈部肿块无变化或继续增大,中医证候积分降低60%以下。
4.2 2组临床疗效比较见表3。治疗后,观察组总有效率为92.50%,对照组为70.00%,2组比较,差异有统计学意义(P<0.05)。

表3 2组临床疗效比较例(%)
4.3 2组治疗前后中医证候评分比较见表4。治疗前,2组颈部肿胀、胸胁窜痛、善太息、咽部阻塞感、咽喉生痰、胸闷评分比较,差异均无统计学意义(P>0.05);治疗后,2组上述各项证候评分均较治疗前降低(P<0.05),且观察组各项评分均低于对照组(P<0.05)。
表4 2组治疗前后中医证候评分比较(±s)分

表4 2组治疗前后中医证候评分比较(±s)分
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
证 候观察组(例数=40)治疗前4.06±0.703.83±0.543.61±0.702.18±0.432.37±0.311.89±0.34对照组(例数=40)治疗前4.12±0.653.75±0.503.46±0.632.21±0.462.32±0.271.93±0.30治疗后2.68±0.45①2.96±0.42①1.73±0.35①1.56±0.34①1.43±0.25①1.39±0.16①颈部肿胀胸胁窜痛善太息咽部阻塞感咽喉生痰胸闷治疗后1.14±0.36①②1.05±0.32①②0.96±0.27①②0.87±0.25①②0.72±0.22①②0.65±0.21①②
4.4 2组治疗前后甲状腺激素水平比较见表5。治疗前,2组血清TSH、FT3、FT4水平比较,差异均无统计学意义(P>0.05)。治疗后,2组TSH 水平均较治疗前升高(P<0.05),FT3、FT4水平均较治疗前降低(P<0.05);且观察组TSH 水平高于对照组(P<0.05),FT3、FT4水平均低于对照组(P<0.05)。
表5 2组治疗前后甲状腺激素水平比较(±s)
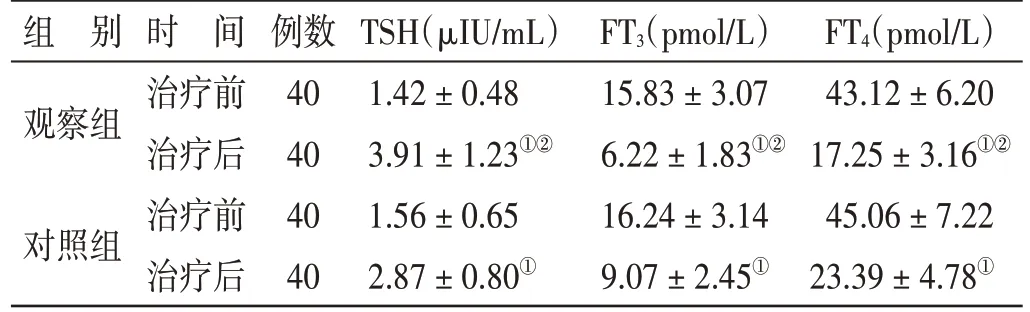
表5 2组治疗前后甲状腺激素水平比较(±s)
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
FT4(pmol/L)43.12±6.2017.25±3.16①②45.06±7.2223.39±4.78①组 别观察组对照组时 间治疗前治疗后治疗前治疗后例数4040 4040 TSH(μIU/mL)1.42±0.483.91±1.23①②1.56±0.652.87±0.80①FT3(pmol/L)15.83±3.076.22±1.83①②16.24±3.149.07±2.45①
4.5 2组复发率比较治疗结束后随访3 个月,观察组复发2 例,复发率为(2/37)5.41%;对照组复发7 例,复发率为(8/28)28.57%。2组复发率比较,差异有统计学意义(χ2=4.734,P=0.030)。
5 讨论
目前,甲状腺结节发病机制尚不十分明确,多数学者认为其发生与遗传、精神心理与环境因素等存在一定关系。社会与精神心理因素易增加机体甲状腺激素需求,致机体内碘代谢异常而引发或加重甲状腺疾病[7]。当前临床治疗甲状腺结节以口服药物、碘放射治疗为主。其中左甲状腺素多用于TSH水平较高者,TSH 为甲状腺结节的独立危险因素,高TSH 水平的甲状腺结节患者预后较差,故左甲状腺素多经负反馈机制以降低TSH 水平,缩小结节[8]。甲巯咪唑片为一种抗甲状腺药物,可有效抑制甲状腺过氧化物酶,阻断甲状腺激素生成的过程,进而降低FT3、FT4等相关激素水平,有利于改善病情[9]。但上述西药无法彻底消除引发甲状腺结节的内在病因,易复发或加重病情。近年来,中医药在良性甲状腺结节的临床治疗中提供新的治疗思路,故临床上多在西药治疗的基础上联合中医药治疗本病。
甲状腺结节归属于中医学瘿病等范畴,以正气亏虚、气滞、痰凝、血瘀为主要病机。如《济生方》认为瘿、瘤多因气血留滞,与忧思过度、喜怒不节有关。《外科正宗·瘿瘤论》曰:“夫人生瘿瘤之症,非阴阳正气结肿,乃五脏瘀血、浊气、痰浊而成。”认为瘿病以气滞、痰凝、血瘀为主要病理改变。多数学者认为,本病多因情志不畅,肝失疏泄而郁结,气机失调,则胸胁胀闷疼痛,善太息;肝郁日久,横逆犯脾,损伤脾胃,脾失健运而内生痰;又因肝郁气机不畅,血瘀痰浊互结,留滞颈前而成瘿。治疗应以疏肝解郁、祛痰散瘀、消肿散结为主。本研究采用夏枯草汤合海藻玉壶汤治疗,两方均出自《外科正宗·卷二》,合用具有疏肝理气、化痰软坚、消瘿散结之功。方中夏枯草清热泻火、消肿散结;海藻清热化痰、消肿散结,夏枯草与海藻性寒凉,共用可增强软坚散结功效;昆布化痰消肿、软坚散结;牡蛎潜阳敛阴、化痰软坚;浙贝母清热化痰、消肿散结;五药配伍共为方中君药,有消肿散结、清热化痰之功。当归活血止痛;白芍平抑肝阳、柔肝止痛;柴胡疏肝解郁,与白芍、当归配伍可疏肝健脾;姜厚朴止痛降气、理气化湿;川芎活血化瘀、行气止痛;香附疏肝解郁;以当归、白芍、柴胡、姜厚朴、川芎、香附共为方中臣药,有活血化瘀、疏肝解郁、行气止痛作用。白术燥湿健脾;陈皮燥湿化痰、理气健脾;茯苓健脾渗湿,助白术燥湿健脾,绝生痰之源;三药配伍为方中佐药,有补气健脾、燥湿化痰作用,可治气、痰、湿。桔梗排脓消痈、祛痰利咽,载诸药上行,兼以利咽,为方中使药。诸药合用,共奏疏肝理气、燥湿化瘀、化瘀止痛、消瘿散结之功效。同时,治疗中对心悸失眠、气虚、手颤者进行随症加减,可进一步提高临床疗效。本研究结果显示,观察组总有效率高于对照组,各项中医证候评分均低于对照组。结果表明,夏枯草汤结合海藻玉壶汤加减治疗有利于减轻患者临床症状,提高治疗效果。
甲状腺为机体主要内分泌腺体,机体内其他器官激素均无法代替其合成、分泌甲状腺激素或抑制促甲状腺激素分泌等生理功能。TSH 由垂体前叶分泌,可有效调节并控制甲状腺功能,若该激素分泌不足或过量,均易引发甲状腺疾病。相关研究发现,TSH 水平下降则甲状腺结节存在一定生理功能,其恶性程度较低,若TSH 异常上升则易转变为甲状腺癌[10]。血清FT3、FT4为甲状腺滤泡细胞生成的激素,对调节体温、蛋白质生成及调节能量均具有重要意义,为甲亢中最灵敏的诊断指标之一,且不受甲状腺结合球蛋白的影响,可准确反映甲状腺功能情况[11],而甲状腺结节可继发甲亢、甲减。赵志祥等[12]研究发现,海藻玉壶汤加减联合西药有利于改善甲状腺结节合并亚临床甲减患者甲状腺激素水平。现代药理学研究发现,从夏枯草分离的三萜类化合物可有效抑制白细胞介素-6、肿瘤坏死因子的水平表达与组胺在人肥大细胞中的释放,由此对良性甲状腺结节病因进行针对性治疗,以有效预防良性甲状腺结节恶变[13];浙贝母中提取物有祛痰、镇咳的功效,可有效缓解痰多、咽部不适等症[14];香附以黄酮类及挥发油为主要成分,挥发油中的rotunduside H及rotunduside G 新化合物有明显抗抑郁效果,可有效调节患者情绪,促进病情康复[15];生地黄以梓醇为主要药理成分,对抑郁症血清皮质醇水平及环氧合酶-2 的表达均有明显改善作用[16]。由本研究结果可知,治疗后观察组甲状腺功能FT3、FT4水平均低于对照组,TSH 水平高于对照组。结果表明夏枯草汤结合海藻玉壶汤加减治疗可调节甲状腺激素水平,有利于改善患者的甲状腺功能。另外,观察组复发率低于对照组,加用夏枯草汤联合海藻玉壶汤治疗本病可减少病情复发,远期疗效良好。
综上所述,夏枯草汤结合海藻玉壶汤加减治疗有利于减轻良性甲状腺结节患者的临床症状,改善甲状腺功能,且复发率较低,值得临床推广应用。

