子宫内膜癌患者超声血流参数和肿瘤病理分期及预后相关性分析
颜 铭 王潇漩
1 天津市第五中心医院生态城医院物理诊断科 300480; 2 天津港口医院功能检查科
子宫内膜癌为子宫内膜上皮细胞的癌变,在病变的早期缺乏特异性症状,所以容易发生漏诊或者误诊。相当比例的子宫内膜癌患者在确诊时已处于病变的晚期,治疗难度大,痛苦程度高,预后差。医学影像学技术的提升使得多种疾病的早期诊断效率持续增加,尤其是超声等方法,可以对癌变的早期诊断取得良好的效果,超声诊断中的血流阻力指数(RI)、搏动指数(PI)等指标也可以较为客观地反映病变组织内的血流情况,可良好地应用到若干种类肿瘤的诊断中,另外其无创伤性,可重复使用,价格较低等优势也得到了认可[1-3]。目前对于超声检查各种血流参数同子宫内膜癌的病理分期以及预后关系的探讨研究不多,所以本文中以此为分析方向,报道如下。
1 资料和方法
1.1 一般资料 选择2018年1月—2019年12月在天津第五中心医院生态城医院以及天津港口医院就诊治疗的子宫内膜癌患者60例以及同时间段在以上医院就诊治疗的子宫内膜增生患者60例的数据资料进行回顾性分析。研究经过以上2家医院的医学伦理委员会审批。子宫内膜癌组患者平均年龄(50.32±5.01)岁,已绝经43例,平均体重指数(23.38±3.45)kg/m2。子宫内膜增生组患者平均年龄(49.21±5.72)岁,已绝经50例,平均体重指数(22.42±3.51)kg/m2。2组一般资料比较差异无统计学意义(P>0.05)。
1.2 选择标准 (1)纳入标准:①依据相关标准诊断为子宫内膜癌或者子宫内膜增生病变;②年龄>18周岁且<65岁的女性;③患者的临床资料,包括一般情况、病理学检查结果、影像学检查结果、治疗后的随访数据资料等完整,满足分析要求。(2)排除标准:①合并其他恶性肿瘤;②具有先天性的生殖系统解剖结构异常;③确诊时罹患其他重要器官功能障碍,如精神疾病,心肺功能衰竭等。
1.3 彩色多普勒超声检查 全部患者入院3d内接受彩色多普勒超声(CDFI),利用美国GE公司的Logiq6彩色多普勒超声诊断仪进行血流参数的检查,利用ICL-9探头,频率设定为5.0~11.0MHz。在进行检查之前要求患者排空膀胱,在检查时摆为仰卧屈膝体位,将探头从阴道放入并缓慢转动。利用二维超声对不同切面状态以及不同方位下子宫的情况进行检查。测量患者子宫内膜病变部位的回声厚径数值,测量病变的部位,边缘情况,形态,血流特点,测算RI和PI、收缩期峰值流速(PSV)。

2 结果
2.1 两组超声检查常规特征情况对比 子宫内膜癌组患者的子宫内膜增厚程度、血流信号比例以及内膜回声不均匀比例均高于子宫内膜增生组(均P<0.05)。见表1。

表1 两组超声检查常规特征情况对比
2.2 两组超声血流参数情况对比 子宫内膜癌组患者的PI、RI均低于子宫内膜增生组,PSV高于子宫内膜增生组(均P<0.05)。见表2。

表2 两组超声血流参数情况对比
2.3 不同FIGO分期的子宫内膜癌患者超声血流参数情况对比 不同FIGO分期的子宫内膜癌患者PI、RI、PSV水平比较差异有统计学意义(均P<0.05)。见表3。

表3 不同FIGO分期的子宫内膜癌患者超声血流参数情况对比
2.4 不同预后的子宫内膜癌患者超声血流参数情况对比 随访3年,子宫内膜癌患者死亡14例,死亡组患者的PI、RI均低于存活组,PSV高于存活组(均P<0.05)。见表4。

表4 不同预后的子宫内膜癌患者超声血流参数情况对比
2.5 不同超声血流参数对子宫内膜癌患者预后的预测情况 利用PI、RI、PSV对子宫内膜癌患者的预后进行预测,最佳截断值分别为0.47、0.35、44.86cm/s,约登指数分别为61.80%、62.42%、67.39%。见表5、图1。
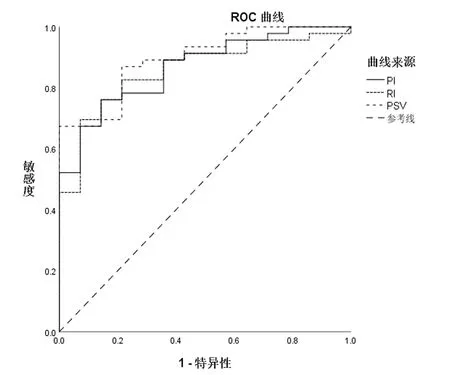
图1 不同超声血流参数对子宫内膜癌患者预后的预测ROC曲线

表5 不同超声血流参数对子宫内膜癌患者预后的预测价值
3 讨论
子宫内膜癌目前已经成为临床妇科工作之中较为高发的子宫内膜恶性病变[4]。子宫内膜癌的病变恶性程度更高且具有癌细胞的转移以及侵袭特征。如果不及时进行干预治疗,肿瘤细胞容易对周边的组织形成侵袭,或者转移到体内其他的组织处。对子宫内膜癌的早期诊断可有助于尽早开展治疗,防止癌细胞的持续恶变以及扩散等,能够改善患者的预后。在医学影像学技术持续发展的当下,利用多普勒超声技术对若干种类疾病实施早期诊断和疗效监测已经成为相对成熟的技术,尤其是 CDFI可以利用人体不同组织结构对于超声波的吸收以及反射情况差异进行成像,依据图像的表现就可以组织的状态实施探查,这种方法可以做到无创伤、连续性检测等,通过对血流情况变化的监测即可以实现对病变组织的定性推断[5]。
肿瘤细胞自身就可以分泌若干种血管生成因子,由此刺激病变组织的周边持续生成新的血管,新形成的血管对于肿瘤细胞的增殖和转移又创造了良好的条件,由此形成了一个病变恶化的循环[6]。RI为临床工作中极为常用的超声血流参数指标,其对于血管的血流阻力情况可产生良好的评测效果。RI同血管舒张末期的血流速度呈负相关,而且该指标对于癌变组织的新生血管也具有一定的测评意义。一般认为,癌变组织内的血管分布越丰富,则RI的数值越低[7]。癌变组织内新生的血管一般管壁相对较薄,而且管壁上的平滑肌分布较少,管壁上以内皮细胞为主。若血流从正常血管进入到癌变组织的新生血管内,阻力会突然下降,形成一定程度的压力差。若癌变的恶性程度越高,则RI的数值越小。而PI是超声检查结果中主要反映血流的定量指标,该指标的数值同血管舒张末期的血流速度之间呈负相关,同血管远端的阻力呈正相关。PI可反映血流周期内的平均流速,同时也可以间接地对组织内的血管生成情况进行评价。
癌细胞能够对子宫肌层、子宫内膜、子宫浆膜层等产生不同程度的浸润损伤。子宫内膜病灶区域内的新生血管数量和密度较大,在超声检查时容易呈现出紊乱而呈条状的血流信号,但若为子宫内膜增生患者,则一般呈点状且规律分布的血流信号。本文结果显示,子宫内膜癌组患者的血流信号率显著高于子宫内膜增生组,可以用以上的原因进行解释。
正常状态下的微血管组织有毛细血管、小动脉、小静脉等,属于完整的血管网,排列也较为规则。但是癌细胞的增殖需要大量的血供和氧供,因此需要大量的新生血管。新生血管的增加又缺乏足够的肌组织,导致在癌细胞增殖的情况下,新生血管受到了不断挤压,血管的内径变细,形成大量的动静脉吻合而功能混乱。此时也会出现血管功能异常、血流速度以及波形改变等。本文中,子宫内膜癌组患者的子宫内膜较子宫内膜增生组增厚更加明显,说明子宫内膜癌患者的子宫内膜增厚程度更高。可能是因为子宫内膜癌患者的子宫内膜中新生血管增多,血管密度高,癌细胞在增殖过程中也对子宫内膜产生了增厚刺激。本文结果显示,子宫内膜癌患者的病灶回声不均匀比例较高,推测这是同癌细胞浸润后对子宫内膜和肌层造成损伤有关。
随着患者癌症分期的增高,子宫内膜癌患者的PI以及RI均持续降低,而PSV水平持续增高,说明不同严重程度的子宫内膜癌患者在超声检查的血流参数方面具有显著的差异(P<0.05)。肿瘤分期的依据主要为肿瘤的浸润、生长、侵袭情况等,分期较高则肿瘤的严重程度较重,癌细胞的转移深度大,病灶部位的血管形成量也越大。新生成的血管往往在功能上表现异常,所以血流具有明显的阻力低、速度快的特点。而在预后的对比中,与死亡组比较,存活组患者的PI以及RI明显提升,而PSV显著降低,说明超声诊断的血流参数对患者的预后预测具有指导意义。该结论在本文的ROC曲线分析中也得到了验证。
综上所述,子宫内膜癌患者的部分超声血流参数和肿瘤的病理分期与预后具有关联性,利用部分超声血流参数对患者的预后进行推测具有一定价值。

