腹腔镜下回字形右下入路术行右半结肠癌切除效果分析
严 晶 何光习 贺 斌
湖北省大冶市人民医院 435100
结肠癌是国内常见的肠道疾病,其发病率为0.05%,好发于50岁以上的中老年群体。本病以右半结肠癌较为多见,主要发病部位集中在回盲部、升结肠与横结肠右半区域,临床表现为腹痛、腹部包块、贫血等症状[1],不仅严重影响患者的生活质量,且对患者的身体健康造成严重威胁。目前,对于右半结肠癌的治疗一般需要开展手术,常见术式为腹腔镜右半结肠根治术,而由于本病病变部位与周围器官结构比较复杂,腹腔镜手术入路与术中操作可能会损伤腹腔内脏器,最终影响术后恢复[2]。因此,临床中应积极优化手术入路方案,以减轻手术操作所致的腹腔脏器损伤。侧头入路、尾侧入路与中间入路是常见的腹腔镜下右半结肠根治术,其中以中间入路术应用最广,但这种入路方式多会因术者经验不足,而造成操作失误,增加患者中转开腹的发生风险,且术后并发症多,不利于患者术后恢复。腹腔镜下回字形右下入路遵循着“先易后不难”的手术理论[3],是以多种手术入路经验总结为基础的手术入路方案,能够引导术中顺利开展手术。基于此,本文将我院收治的右半结肠癌患者纳入本研究,旨在探究腹腔镜下回字形右下入路应用于患者中的临床效果,并对术后各项指标及并发症发生情况进行有效的观察与评价,期望为腹腔镜右半结肠根治术入路方案的制定提供有效的参考依据,结果如下。
1 资料与方法
1.1 临床资料 将我院收治的右半结肠癌患者86例纳入本研究。纳入标准:(1)符合《美国癌症协会结直肠癌筛查指南》[4]中右半结肠癌诊断标准;(2)临床分级Ⅰ~Ⅲ期;(3)肿瘤直径不足10cm;(4)临床资料完整。排除标准:(1)精神类疾病;(2)心肝肾等器官病变;(3)合并其他恶性肿瘤;(4)克罗恩病;⑤溃疡结肠炎;(6)先天性疾病;(7)肠穿孔;(8)肠梗阻;(9)肿瘤部位存在周围组织广泛粘连。将其随机数分成观察组、对照组,两组患者年龄、病程、肿瘤直径、性别、组织分型等一般资料比较差异无统计学意义(P>0.05),两组数据可比。详见表1。本研究在患者、家属同意下开展。在我院医院伦理委员会同意下展开此研究。
表1 两组患者一般资料比较
1.2 方法 两组患者均开展右半结肠根治术,帮助患者建立人工气腹,气压维持在12~15mmHg(1mmHg=0.133kPa)之间,将腹腔镜置于其中,对周围组织给予探查,在脐左侧做一穿刺孔,以作为主操作孔,辅助操作孔位于左右麦氏点和右下腹部。 两组均开展不同手术入路方法,其中对照组开展腹腔镜右半结肠根治术中间入路,方法为:患者保持取头高脚底体位,将网膜上推,往上牵拉横结肠,往下方牵拉小肠,将位于回盲肠处的肠系膜提起,将肠系膜上血管充分暴露,将血管结扎,并开展淋巴结清扫操作,结扎位于回肠、结肠及右结肠中的血管右支,且将周围淋巴结给予清扫。将肝结肠、胃结肠韧带进行离断,使患者保持头低脚高状态,将肠组织与网膜往左上腹方向推进,将右半结肠游离,并给予切除,切除之后将右半结肠与回横结肠相吻合,应用蒸馏水对腹腔进行反复冲洗,放置2根引流条后,将切口关闭,并对腹部切口开展逐层缝合。
观察组开展腹腔镜下回字形右下入路术,方法为:患者处于头地脚高状态,角度为15°~30°,往左侧倾斜,角度为15°,能使得小肠落入左腹部。应用肠钳将回盲部提起,游离回肠末端、盲肠、后腹膜所具有的附着处,内侧到肠系膜上动脉的主干处,外侧达到回盲部的侧腹膜处,将回字形最下方的一横给予完成。提起末端回肠,沿着切开首先进入Toldt间隙,然后沿着Toldt逐渐游离至头侧,将右半结肠系膜与后腹膜的粘连部分切开,顺着十二指肠的表面,钝性分离结肠系膜、胰腺和十二指肠之间的结缔组织,此组织较为疏松。然后接着向上,游离至横结肠系膜的根部,充分显露右结肠血管,并充分显露胃结肠干,放置一片纱布进行标记,表示已完成回字形中的口。将患者的头部抬高,角度为15°~30°,往左侧倾斜15°,将胃大弯提起,将胃结肠韧带打开,并向左侧游离。此时的肝曲达到腹膜黄白的交接部位,可见纱布块。完成回字形最上边的一横,于横结肠与切除部位、横结肠前叶根部放置一块纱布,以作为处理肠内血管的标注。提起结肠系膜,并与后腹膜成45°,自回结肠的动脉根部,充分显露肠系膜处的动静脉,沿着肠系膜处的动静脉并充分游离,离断回结肠、胃结肠、右结肠等处的静脉干,将回字形的右侧一竖完成。提起回盲部,沿着升结肠,开展右半结肠与回横结肠的吻合,应用蒸馏水反复清洗患者腹腔,放置2根引流条后,将切口关闭,并将腹部切口逐层缝合。
1.3 观察指标 (1)手术指标:术后评价患者的手术效果,包括手术时间、术中出血量、排气时间、住院时间。(2)应激炎症反应:在术前、术后3d、术后1周,评价两组患者所引起的应激反应。在患者空腹状态下,抽取患者的静脉血3ml,以3 000r/min速度开展离心操作,离心半径10mm,时间为10min,将分离后的血清置于试管中,置于-80℃的冰箱中待测,应用酶联免疫吸附法检测患者的炎症指标,包括肿瘤坏死因子α(TNF-α)、白介素6(IL-6)及C反应蛋白(CRP)。(3)免疫功能:术前,术后1周,检测两组患者的免疫功能水平,在患者空腹状态下,采集肘静脉血,10cm的离心半径,以3 000r/min速度,离心10min,分离血清后,置于-80℃的冰箱中待测,应用流式细胞仪检测T淋巴细胞亚群指标水平,包括CD3+、CD4+、CD8+。(4)并发症:术后评价患者的并发症发生情况,包括肠梗阻、切口感染、尿路感染、腹腔感染。

2 结果
2.1 两组手术效果对比 观察组患者的手术时间、术后排气时间、住院时间短于对照组,术中出血量少于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组手术效果对比
2.2 两组应激炎症水平对比 两组患者TNF-α、IL-6、CRP水平分析,球形检验(Mauchly’s Test of Sphericity)结果显示不符合Huynh-Feldt条件(P=0.040、0.000、0.007<0.05)。进一步重复测量数据方差分析,结果显示,以时间因素、组别以及时间因素与组别交互因素均有统计学意义(P<0.05)。事后多重比较结果显示,两组患者TNF-α、IL-6、CRP水平随着时间的延长而显著增高(P均<0.05),组间比较,两组患者术前TNF-α、IL-6、CRP水平比较差异无统计学意义(P>0.05),术后3d、1周,观察组TNF-α、IL-6、CRP水平均显著低于对照组(P<0.05)。详见表3、图1、图2。
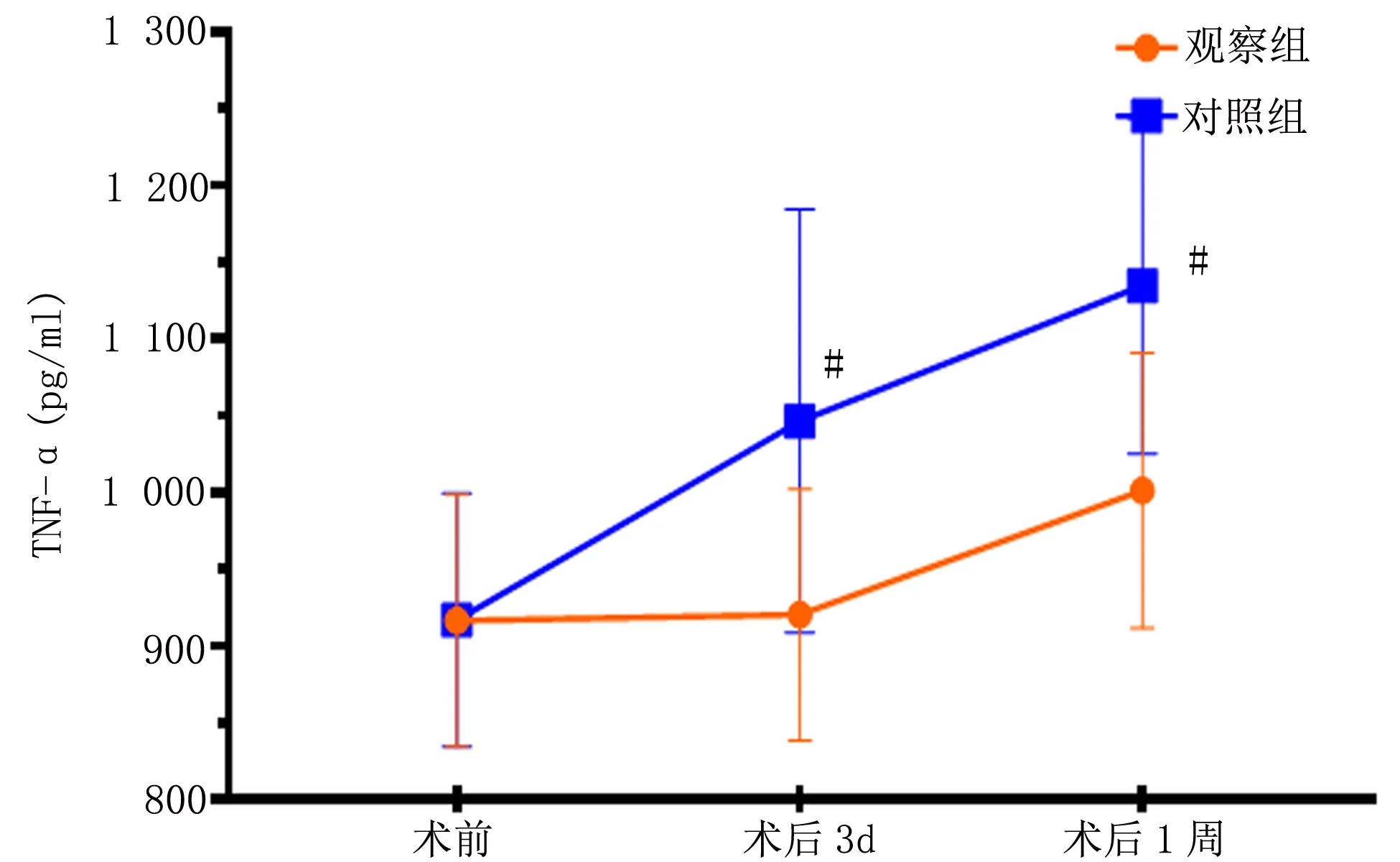
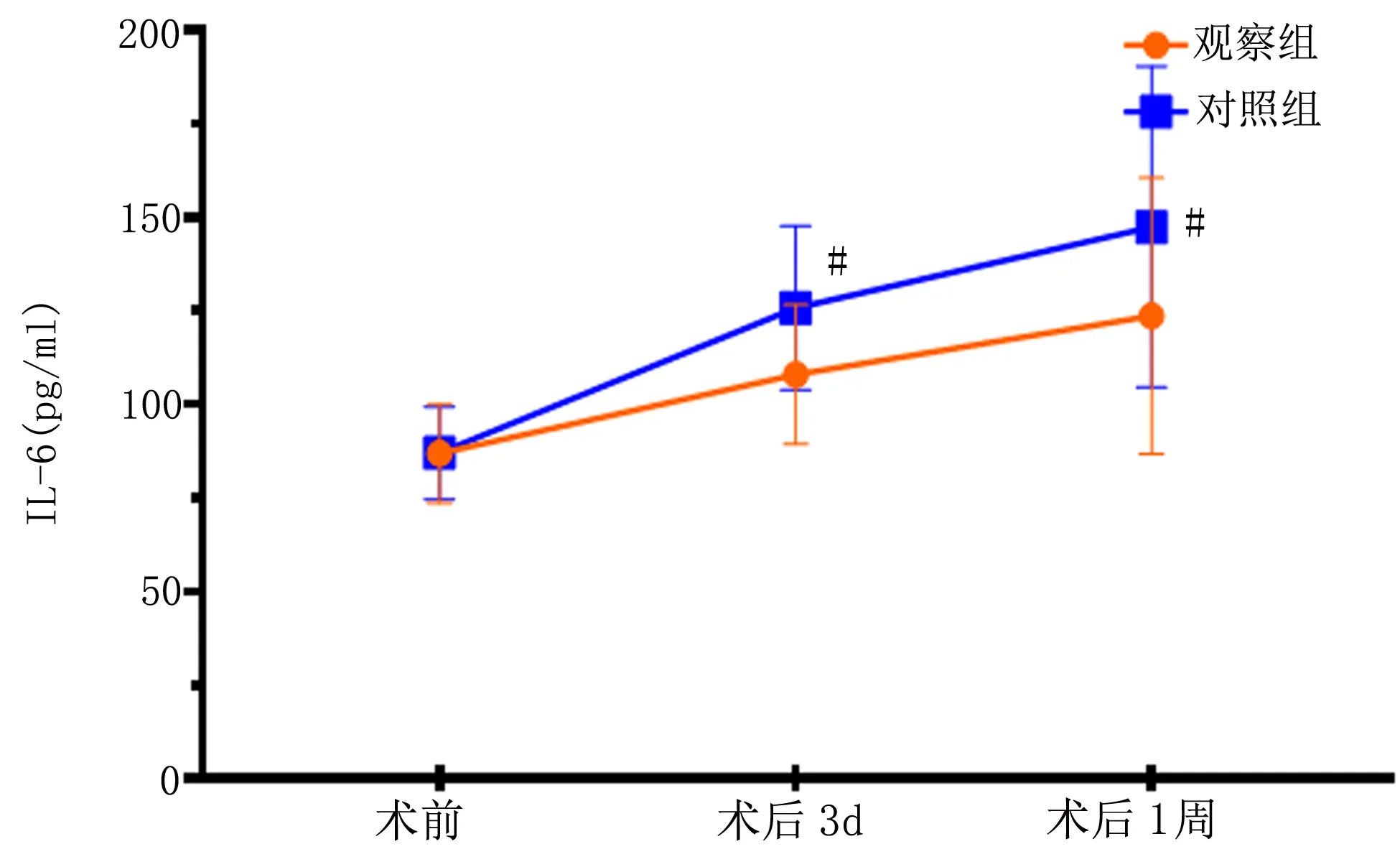
图1 两组患者不同时点TNF-α与IL-6水平变化趋势图
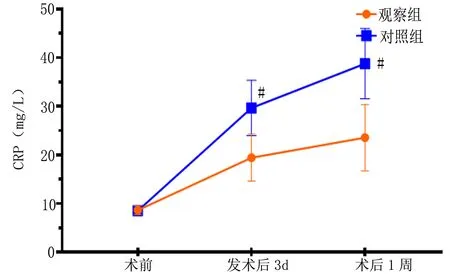
图2 两组患者不同时点CRP水平变化趋势图

表3 两组应激炎症水平对比
2.3 两组患者免疫功能对比 术后3d,两组患者CD3+、CD4+均显著低于术前,CD8+均显著高于术前(P<0.05);术前,两组患者CD3+、CD4+、CD8+水平比较均无显著差异(P>0.05),观察组术后3d的CD3+、CD4+均显著高于对照组,CD8+水平均显著低于对照组(P<0.05)。见表4。

表4 两组患者免疫功能指标对比
2.4 两组并发症发生情况对比 86例患者经手术治疗后,共有10例患者诱发术后并发症,其中并发肠梗阻者2例,腹腔感染者1例,切口感染者4例,尿路感染者3例;其中观察组患者并发症总发生率为4.65%,显著低于对照组的18.60%,两组对比差异有统计学意义(χ2=4.074,P=0.044<0.05)。见表5。

表5 两组并发症发生情况对比[n(%)]
3 讨论
右半结肠癌发病机制未能明确,本病发病部位以回盲部、结肠肝曲、升结肠等为主[5-6]。手术是治疗右半结肠癌的有效方法,传统开腹手术虽然技术成熟,能规范开展手术操作,但对机体创伤较大,术后患者恢复较慢[7]。在腹腔镜技术日益成熟的背景下,腹腔镜右半结肠根治术逐步在临床上应用,腹腔镜手术本身属于微创术式,其能有效放大病灶,呈现较清晰的术野,同时还能清楚显示血管、神经等组织[8],对机体创伤少,可减少神经血管损伤,且手术切口少,可保持皮肤美观度。但临床上对腹腔镜手术入路的选择尚未达成共识,手术入路方案呈现多样性,而基于右半结肠癌病变位置与周围脏器的解剖关系比较复杂,造成手术操作变得较为复杂,且淋巴结彻底清扫难度较大。因此选取有效的手术入路方案,术中给予规范操作,不仅能减轻手术对周围脏器的损伤,也能对患者预后起到改善作用。
腹腔镜中间入路术是较为常规的手术入路方案[9],其能对结肠周围血管及肠管进行游离与结扎,但该入路方式难以充分暴露肠系膜相关的动静脉,手术难度进一步增加,延长了手术时间,不利于术后的快速恢复。本研究表明,与对照组相比,观察组的手术时间、术中出血量、排气时间和住院时间更具有优势。提示腹腔镜下回字形入路术能够提高腹腔镜右半结肠癌根治术的临床疗效。分析原因为,腹腔镜下回字形右下入路术是在多种手术入路经验积累之上而开展的一种全新手术入路方案,能够大大降低术中操作难度,遵循“先容易后不难”的手术理念,能引导术者顺利完成手术,并取得理想的手术效果[10],术后患者能够快速康复。
有研究表明,手术激起的机体应激反应与神经内分泌免疫系统密切相关,术中一系列有创操作可借助神经内分泌系统刺激炎性因子水平的增高,从而诱发炎症反应。本研究结果显示,两组患者接受手术治疗后,其术后各时点TNF-α、IL-6、CRP水平均呈现增高趋势,但观察组上述水平均低于对照组。可见应用腹腔镜下回字形入路术可激起的应激炎症反应较轻。考虑原因为, 腹腔镜下回字形入路术通俗易懂,能被初学者所接受,该入路方式也集合了多种入路手术的优点,术中一系列操作能够减轻腹膜损伤[11],抑制全身及其腹腔内局部巨噬细胞的分泌,对炎性因子分泌的影响较轻,手术创伤少,从而减轻机体应激反应。
本研究对纳入患者术前、术后3d的免疫功能进行观察分析,结果显示,两组术后的CD3+、CD4+水平与术前相比明显降低,CD8+明显增高,但观察组上述指标均优于对照组,可见腹腔镜下回字形入路术对术后患者的免疫功能影响程度较轻,原因可能与其对患者组织损伤相对较少、手术时间短因素密切相关。本研究还表明,与对照组相比,观察组患者的并发症发生率更低。原因在于腹腔镜下回字形入路术是从回盲部与后腹膜的附着处开展手术,其进入Toldt间隙较为容易,能够避免对生殖系统、输尿管造成损伤[12],降低出血量,术后并发症较少。
综上所述,腹腔镜下回字形入路术应用于右半结肠癌患者根治术中可取得理想的手术效果,炎症反应较轻,对免疫功能的影响较小,且术后并发症少。诚然本研究存在不足之处,如选择的样本量过少,期望今后扩大样本量进行更为深入的研究。

