血小板、白细胞计数联合C反应蛋白诊断小儿过敏性紫癜肾脏损害的意义探讨
高蕾,邵赟,冯晓斌,徐洋
1.无锡市儿童医院检验科,江苏无锡 214023;2.无锡市人民医院检验科,江苏无锡 214023
过敏性紫癜为小儿十分常见的免疫系统疾病,其中超过10%,甚至高达一半患儿并发肾脏功能损伤[1],临床上将其称为过敏性紫癜相关肾炎,为小儿时期最为常见的继发性肾脏功能障碍之一,如未能得到及时有效处理,其预后多不良[2]。甚至随着病程的进展,10年内将发展为终末肾,而出现慢性肾脏功能衰竭。故临床上早期诊断并积极干预过敏性紫癜相关肾炎,对改善患儿预后有着十分重要的临床意义。鉴于过敏性紫癜的基本病理生理改变为全身小血管炎而影响循环功能甚至血流改变,同时血小板的生成能力及其功能亦受到一定影响,进而诱发机体的慢性无菌性炎症反应[3]。目前临床上早期检测过敏性紫癜相关肾炎相关指标较多,其中较为常用的有血小板相关参数、白细胞计数以及C反应蛋白等。本研究选择2020年1月—2022年11月无锡市儿童医院收治的过敏性紫癜患儿80例为研究对象,探讨血小板相关参数、白细胞计数以及C反应蛋白在诊断小儿过敏性紫癜肾脏损害中的价值,及其与疾病严重程度的相关性,现报道如下。
1 资料与方法
1.1 一般资料
选择本院收治的过敏性紫癜患儿80例为研究对象。按照是否合并肾脏功能损伤,分为观察组(合并肾脏功能损伤)和对照组(无肾脏功能损伤),各40例。观察组中男25例,女15例;年龄3~12岁,平均(7.5±1.3)岁;过敏性紫癜病程2~9 d,平均(5.2±1.3)d;过敏性紫癜类型:皮肤型者20例,关节型者5例,腹型者5例,混合型者10例。对照组中男26例,女14例;年龄3~12岁,平均(7.8±1.5)岁;过敏性紫癜病程2~8 d,平均(5.0±1.4)d;过敏性紫癜类型:皮肤型者21例,关节型者4例,腹型者6例,混合型者9例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。入组前均签署入组同意书并申报医院伦理委员会批准(批号:201912LC03)。
1.2 纳入与排除标准
纳入标准:患儿符合人卫第7版儿科学关于过敏性紫癜的诊断标准;患儿入组时生命体征平稳;临床资料完善患儿;患儿本人及其监护人精神状况正常。排除标准:骨髓造血功能障碍患儿;曾使用抗炎药物患儿;确诊其他类型的泌尿系统相关疾病患儿;急慢性细菌感染患儿等。
1.3 方法
所有患儿均于入组当日晨留取空腹外周静脉血送检,使用迈瑞7500型全自动血细胞分析仪针对血小板计数、白细胞计数、C反应蛋白进行检测,以上所有数据均由具有5年以上临床检验工作经验的专职检验科医师严格按照仪器设备操作说明书进行。
1.4 观察指标
比较两组血小板、白细胞和C反应蛋白水平,分析其诊断小儿过敏性紫癜肾脏损害的临床意义,绘制其单独及联合诊断小儿过敏性紫癜肾脏损害的受试者工作(receiver operator characteristic curve, ROC)曲线,计算曲线下面积(area under the curve, AUC)。其中血小板水平>400×109/L,白细胞水平>12×109/L和C反应蛋白>15 mg/L为阳性标准,另外设定诊断小儿过敏性紫癜肾脏损害的金指标为尿微量蛋白与尿酶检测。
1.5 统计方法
采用SPSS 20.0统计学软件分析数据。符合正态分布的计量资料以(±s)表示,采用t检验;计数资料以例数(n)和率表示。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿血小板、白细胞和C反应蛋白水平比较
观察组血小板、白细胞和C反应蛋白水平均显著高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患儿血小板、白细胞和C反应蛋白水平比较(±s)

表1 两组患儿血小板、白细胞和C反应蛋白水平比较(±s)
组别观察组(n=40)对照组(n=40)t值P值血小板(×109/L)362.5±33.1 241.3±22.8 19.072<0.05白细胞(×109/L)12.7±2.1 8.2±0.9 12.457<0.05 C反应蛋白(mg/L)46.8±8.5 16.2±2.3 21.978<0.05
2.2 不同诊断方法诊断小儿过敏性紫癜肾脏损害的临床意义及ROC曲线
血小板、白细胞和C反应蛋白诊断小儿过敏性紫癜肾脏损害的灵敏度和特异度,均小于三者联合诊断。血小板、白细胞和C反应蛋白单独诊断小儿过敏性紫癜肾脏损害的AUC面积均显著小于三者联合诊断。见表2、表3、图1。

图1 不同诊断方法诊断小儿过敏性紫癜肾脏损害的ROC曲线

表2 不同诊断方法诊断小儿过敏性紫癜肾脏损害与金标准的诊断价值比较
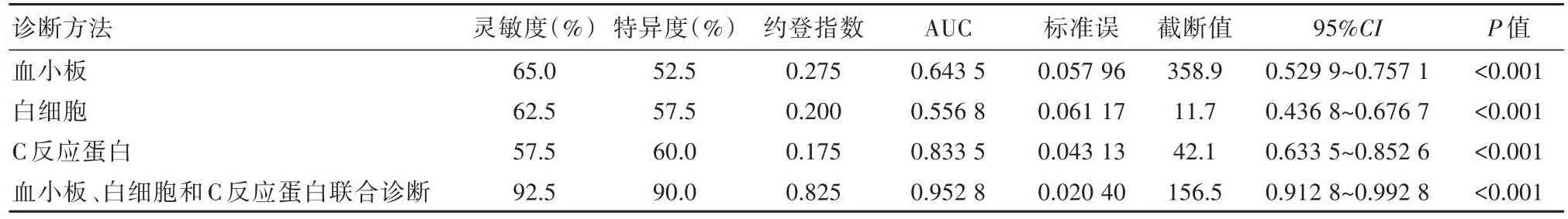
表3 血小板、白细胞和C反应蛋白诊断小儿过敏性紫癜肾脏损害的临床意义及ROC曲线
3 讨论
过敏性紫癜为免疫相关的结缔组织病,多数患者预后良好,但仍有超过10%,尤其小儿患者有接近50%的可能出现肾脏功能损伤,一旦发生肾脏功能损伤,则直接决定过敏性紫癜患儿的预后,尤其对于未能及时有效控制者,甚至发展为终末肾而出现慢性肾脏功能衰竭[4]。目前对于合并肾脏功能损伤的代偿其过敏性紫癜患儿,多以检测血肌酐和尿素氮评估肾脏功能,但对于过敏性紫癜肾脏功能损伤者,只有在疾病严重阶段才出现显著的肾脏功能损伤,目前越来越多的学者认为血肌酐和尿素氮无法作为患儿早期肾脏损害的敏感指标[5]。而肾脏活检作为评估过敏性紫癜肾损害的金指标,其技术要求高,具有一定损伤性,多数患儿监护人难以接受,故临床寻找一种可早期发现过敏性紫癜肾损伤的指标,是目前临床较为急需解决的问题。
本研究结果显示,观察组血小板、白细胞和C反应蛋白水平分别为(362.5±33.1)×109/L,(12.7±2.1)×109/L和(46.8±8.5)mg/L,均显著高于对照组(P<0.05)。提示合并肾脏功能损伤的过敏性紫癜,其机体血小板、白细胞计数明显增高,同时机体炎症反应明显,出现显著的C反应蛋白水平升高。此结果与肖李艳等[6]研究提示过敏性紫癜合并肾脏功能损伤小儿,其机体血小板、白细胞和C反应蛋白水平分别为(350.0±30.0)×109/L、(12.0±2.0)×109/L以及(45.0±8.0)mg/L的结果基本一致。本研究结果显示,血小板、白细胞和C反应蛋白三者联合诊断小儿过敏性紫癜肾脏损害的灵敏度和特异度则均超过90.0%,约登指数接近0.85。且绘制血小板、白细胞和C反应蛋白单独及联合诊断小儿过敏性紫癜肾脏损害的ROC曲线,计算AUC发现,三者联合诊断小儿过敏性紫癜肾脏损害的AUC达到0.952 8。提示使用血小板、白细胞和C反应蛋白三者联合诊断小儿过敏性紫癜肾脏损害具有较为理想的临床价值。汪晶晶[7]研究则提示,NLR、PLR、LMR联合诊断小儿过敏性紫癜肾脏损害具有较为理想的临床价值,其诊断AUC面积达到0.821,联合诊断灵敏度和特异度均超过90%。
血小板水平的升高可能与小儿血液相关病变、感染性病变等有关,其在过敏性紫癜患儿中异常升高的原因考虑可能与变态反应导致的血管壁通透性增加,血管内成分外渗而出现血液浓缩,血液流变学改变[8],以及高载滞状态引起体内免疫复合物的局部沉积等有关,但过敏性紫癜肾脏功能损伤者,出现大量的血小板局部粘附、聚集后,将进一步加重局部炎性反应,从而加大血管内皮细胞的损伤,两者互为因果,造成血小板计数的进一步升高[9]。白细胞中最主要的成分为中性粒细胞,在机体发生炎症反应时,其首先在局部炎症部位聚集,并释放大量的细胞因子和效应分子等,进而影响体内免疫系统的多种活性细胞的功能,再激活机体炎症细胞,调节其功能的过程中发挥重要作用。过敏性紫癜肾脏功能损伤者,机体存在显著的炎症反应,进而白细胞水平明显增高[10]。C反应蛋白可作为炎症介质和炎症反应标志物在机体发生炎症反应时发挥作用[11],过敏性紫癜肾脏功能损伤患儿,随着病情的进展,炎症反应逐步转变为慢性过程[12],但机体仍存在C反应蛋白水平显著高于正常情况[13],尤其随着病程的延长,肾脏受损加重,尿蛋白排出量逐渐增长[14],进一步导致体内C反应蛋白水平的升高[15]。
综上所述,过敏性紫癜肾脏功能损伤患儿,存在显著的血小板、白细胞计数及C反应蛋白水平升高,血小板、白细胞计数及C反应蛋白水平三者联合检测诊断过敏性紫癜肾脏功能损伤具有较理想的诊断价值。

