血清肝素结合蛋白、白介素-6、降钙素原和C-反应蛋白对2型糖尿病并发感染的预测价值
于娟,张力,彭小龙,张健,孙翠平
南京市溧水区人民医院检验科,江苏南京 211200
2型糖尿病是一种无法治愈的慢性非传染性疾病,我国成年人糖尿病患病率呈现不断升高趋势,已成为重大公共卫生问题[1]。糖尿病患者常存在不同程度的免疫缺陷,以T细胞介导的免疫反应降低为主,糖尿病患者与正常人群相比并发感染的风险会显著增加,常见感染部位为呼吸道、泌尿道、皮肤和黏膜感染等。感染后更容易发生重症,不及时抢救会直接导致死亡,因此早期诊断早期干预特别重要[2]。目前感染可通过培养、测序等方法鉴定病原体,培养鉴定虽是金标准,但耗时较长,测序在病原微生物的鉴定中可起着补充作用,但成本高昂,不能用作首选方法。病原体感染后可诱发不同程度的炎症反应,血清肝素结合蛋白(heparin binding protein, HBP)、白介素-6(interleukin-6, IL-6)、降钙素原(procalcitonin, PCT)、C-反应蛋白(C-reactive protein, CRP)等均为炎性生物标志物,大量研究表明机体感染后4种标志物均显著升高[3-5]。本文拟通过回顾性研究观察2022年1—10月在南京市溧水人民医院治疗的35例2型糖尿病继发感染患者血清中HBP、IL-6、PCT、CRP水平的改变,探讨其对2型糖尿病并发感染的预测价值,为早期识别提供参考依据。现报道如下。
1 对象与方法
1.1 研究对象
选取本院治疗的2型糖尿病并发感染的患者35例为2型糖尿病感染组,年龄31~79岁,平均(61.34±11.52)岁;男17例,女18例。选择同期门诊监测的未感染的2型糖尿病患者30例为2型糖尿病非感染组,年龄33~77岁,平均(60.90±9.97)岁;男14例,女16例。同期来院健康体检者30例作为健康对照组,年龄35~78岁,平均(60.97±10.68)岁;男14例,女16例。3组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:符合2型糖尿病标准和感染诊断标准[6-7]。
排除标准:乙型肝炎病毒(hepatitis B virus,HBV)、人类免疫缺陷病毒(human immunodeficiency virus, HIV)和结核病等传染性疾病,恶性肿瘤,血液系统疾病,类风湿关节炎等自身免疫性疾病患者,入组前做过手术,长期使用皮质类固醇6个月以上、使用免疫调节药物的患者,孕妇等。
1.3 方法
全血细胞计数使用希森美康2100仪器及配套试剂进行测定。血清HBP采用免疫荧光干式定量法,用HBP测定试剂盒(杭州中翰盛泰生物技术有限公司)在Jet-iStar 1000仪器中进行测定。PCT和IL-6均采用量子点荧光免疫法,在诺唯赞QDS2000仪器及配套试剂中进行测定;CRP采用免疫比浊法在贝克曼AU5800仪器及配套试剂中进行测定。
1.4 观察指标
采集患者外周血,EDTA抗凝血用于患者全血白细胞(white blood cell, WBC)、中性粒细胞(neu‐trophols, N)计数。分离胶/促凝剂管静置30 min,3 500 r/min离心15 min后,分离血清于-20℃超低温冰箱中保存,用于测定IL-6、PCT和CRP水平。蓝头枸橼酸钠抗凝管收集静脉血2 mL,2 h内离心提取上清液,-20°C储存,用于测定HBP水平。由于采样时间点没有标准化,每个时间点的患者感染状态不同并且样本数量各不相同,入院后24 h内,是大多数患者最早的可用样本,使用这段时间测量的最高HBP、IL-6、PCT和CRP值来预测诊断价值。
1.5 统计方法
采用GraphPad Prism 9统计软件分析数据。非正态分布的计量资料采用M(P25,P75)表示,多组间进行比较时使用Kruskal-WallisH检验进行分析,两组进行比较时使用Mann-Whitney检验。计数资料用例(n)和率表示。分析HBP、IL-6、PCT和CRP对2型糖尿病并发感染的预测效能,使用受试者工作特征(receiver operator characteristic, ROC)曲线和曲线下面积(area under the curve, AUC)进行分析。P<0.05为差异有统计学意义。
2 结果
2.1 3组患者WBC、N、HBP、IL-6、PCT和CRP水平比较
2型糖尿病感染组WBC、N、HBP、IL-6、PCT和CRP明显高于2型糖尿病未感染组和健康对照组,差异有统计学意义(P<0.05),2型糖尿病非感染组与健康对照组比较,差异无统计学意义(P>0.05),见表1。
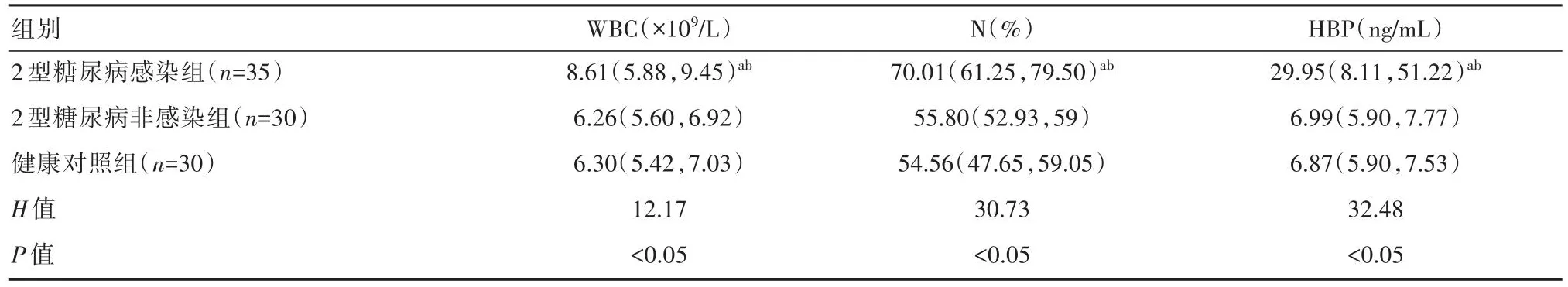
表1 3组患者WBC、N%、HBP、IL-6、PCT和CRP水平比较[M(P25,P75)]
2.2 HBP、IL-6、PCT和CRP的诊断价值
以2型糖尿病未感染组和健康对照组HBP、IL-6、PCT和CRP为阴性标本,以2型糖尿病感染组HBP、IL-6、PCT和CRP为阳性标本,绘制各指标及联合诊断的ROC曲线,结果显示单一指标IL-6的AUC最大,其次是HBP、PCT,CRP最小,联合诊断的AUC最大,较各单一检测高,见表2,图1。

图1 HBP、IL-6、PCT、CRP诊断2型糖尿病并发感染的ROC曲线

表2 ROC分析结果
3 讨论
糖尿病是一种内分泌紊乱导致的代谢性疾病,血糖水平控制不佳,各部位更易发生急慢性感染。感染的危害极大,可导致儿茶酚胺等激素增加,释放大量细胞因子,干扰正常的胰岛素信号转导,进一步加剧胰岛素抵抗,还会进一步减少组织灌注[8]。因此糖尿病患者感染的早期诊断和干预就显得尤其重要。
本研究选择35例2型糖尿病感染患者作为2型糖尿病感染组,同期30例2型糖尿病未感染者作为2型糖尿病非感染组,用以排除2型糖尿病疾病本身对研究指标的影响,并且选择30例健康体检者作为健康对照组。分别检测3组炎症因子HBP、CRP、PCT和IL-6的表达水平,发现2型糖尿病感染组4种炎症因子水平均较其他两组显著升高(P<0.05),另外两组之间差异无统计学意义(P>0.05)。用ROC曲线分析4种指标的诊断价值,发现IL-6诊断AUC为0.90,HBP诊断AUC为0.85,PCT诊断AUC为0.84,CRP诊断AUC为0.71;4种联合诊断AUC为0.97,均较各单一指标高,诊断效能最高,能为临床诊断提供更准确的参考价值。王伟等[9]用ROC曲线分析肺癌患者术后肺部细菌感染者血清HBP、CRP和PCT联合预测肺部细菌感染的AUC为0.85,显著高于各单一指标。付明月等[10]用血清IL-6、HBP、PCT联合检测可提高急性胰腺炎合并腹腔感染早期预测的灵敏度,3项指标AUC分别为0.777、0.739、0.765,联合检测时AUC提升至0.969。张春玲等[11]发现血清PCT、HBP、IL‐6联合SOFA评分分别对重症肺炎患者预后评估的诊断价值AUC分别为0.723,0.749,0.632,0.774,联合诊断AUC提高至0.915。本研究与以上文献报道相符。
本研究发现HBP、CRP、PCT和IL-6 4个指标中IL-6的诊断效能最高,其次是HBP和PCT,CRP的诊断效能相对其他3种指标低。因为在炎症的初级阶段,IL-6可由局部感染部位的单核巨噬细胞和T细胞产生合成,通过血流进入肝脏,向全身发出警告信号,随后迅速诱导广泛的急性期蛋白产生,如CRP、血清淀粉样蛋白a、纤维蛋白原、结合珠蛋白和a1抗胸腺胰蛋白酶,从而放大炎症反应[12-13]。HBP源自多核中性粒细胞家族的丝氨酸蛋白酶成员,在中性粒细胞中重构,各种细菌结构、细胞因子、炎症因子和趋化因子刺激后可迅速释放。HBP在感染和炎症反应中发挥多功能介质的作用,HBP可作为巨噬细胞、T淋巴细胞和中性粒细胞的化学引诱剂,将更多白细胞带到感染部位,增强单核细胞的活化和巨噬细胞的吞噬能力,HBP也是血管渗漏和水肿形成的强大诱导剂[14-15]。PCT主要由甲状旁腺C细胞分泌,在感染阶段由单核细胞和巨噬细胞分泌,血清浓度水平升高程度与微生物入侵的严重程度相关,PCT可鉴别细菌或病毒感染,可作为评价细菌感染严重程度的指标[16]。 以上3种指标均能在感染发生的初级阶段迅速升高,CRP由肝细胞合成,可以激活、补充和促进粒细胞和巨噬细胞的吞噬作用,机体处于应急状态下会有不同程度的升高,相比其他3个指标特异性低。
顾国忠等[17]发现PCT对血流感染的诊断较高,对细菌类型诊断具有指导价值,IL-6和IL-10显著升高提示患者预后较差。Cai R等[18]研究发现,血浆HBP和PCT浓度在病毒性CAP患者中低于细菌和真菌CAP患者,2种炎症标记物联合检测可区分细菌、真菌和病毒CAP。本研究的局限性在于小样本单中心研究,病例数不够,不能进行病原种类与4个指标的相关性。下一步做到大样本调查,区分病原菌的种类与各炎症指标的相关关系,进一步探讨血清HBP、IL-6、CRP和PCT在2型糖尿病患者不同感染时间点的评估价值。
综上所述,血清HBP、IL-6、CRP和PCT联合检测对于预测2型糖尿病并发感染的早期诊断具有较高效能,可为临床患者的诊断和治疗提供依据。

