巩膜层间固定术与传统手术在白内障人工晶体植入患者中的应用效果对比
林昕
(漳浦县医院眼科,福建 漳浦 363200)
白内障是一种因晶状体浑浊造成的视觉障碍性眼科疾病,该疾病位居全球致盲性眼病第一,白内障致盲者占全球盲人的46%。随着物质生活水平的不断提高,代谢性疾病的发病率也升高,导致白内障疾病逐渐趋于低龄化,对患者的视力造成严重影响,严重者甚至会失明[1]。
目前临床上常通过手术方式进行治疗,常采用IOL 睫状沟缝线悬吊术、前房型IOL 植入术等方法治疗白内障。常规手术中是将IOL 植入囊带内,但在白内障治疗过程中,仍存在术中囊袋不慎破裂或外伤性囊袋受损、晶状体脱位等情况,导致术中不能正常将晶状体植入囊袋或睫状沟。睫状沟缝线悬吊术在早期能够满足患者的视力需求,但随着聚丙烯缝线发生降解,极有可能导致IOL 出现偏位和偏心的情况。而无缝线巩膜层间固定术不断引入先进的后节手术器械,降低了远期缝线发生降解的风险,同时获得了许多眼科医生的好感,使其在临床上不断应用广泛[2]。
基于此,本研究旨在对比巩膜层间固定术与传统手术在白内障IOL 植入患者中的应用效果,为提高临床治疗效果提供参考。
1 对象与方法
1.1 研究对象
回顾性选取2017 年1 月至2021 年5 月期间我院收治的白内障IOL 植入患者75 例(75 眼)作为研究对象。纳入标准:符合白内障IOL 植入手术指征[3];晶状体脱位或无晶状体眼者;角膜内皮细胞计数在1000 个·m-2以上。排除标准:伴有严重的活动性炎症及眼底病变者;眼压值在21 mmHg 以上;临床资料缺失;不配合研究。
根据手术方法将患者分为对照组37 例(37 眼)和观察组38 例(38 眼)。对照组:男20 例(20眼),女17 例(17 眼);年龄(64.36±3.52)岁;白内障疾病类型:外伤性15 例、先天性9 例、并发性13 例。观察组:男22 例(22 眼),女16 例(16 眼);年龄(64.45±3.49)岁;白内障疾病类型:外伤性16 例、先天性10 例、并发性12 例。两组的一般资料无显著差异(P>0.05)。本研究经本院医学伦理委员会批准。
1.2 方法
术前均进行测量非接触性眼压、裸眼视力及最佳矫正视力,进行散瞳后眼底、眼前裂隙灯、角膜内皮细胞检查,以及测量眼内IOL 屈光度,术前2 天使用抗生素滴眼液滴眼。
1.2.1 对照组
对照组给予传统睫状沟缝线悬吊术治疗。术前使用滴眼液散瞳,麻醉后,间断压迫眼球以降低眼压,开睑器开睑,将上直肌缝线固定,于3 点、9 点方向打开球结膜,暴露巩膜,电凝止血,以眼角膜缘为基底巩膜瓣在手术眼上方角膜后3 mm各作一平行于角膜缘的主切口,将透明质酸钠注入前房角膜缘的侧切口,分离虹膜粘连,处理前房玻璃体。长直针于角膜缘后1.5~2 mm 处巩膜瓣下垂直巩膜刺入眼内,经巩膜后水平推入至瞳孔区,TB 针头于对侧刺入接过并引出长直针拉出缝线,将人工晶体襻膝部用长短针两根缝线打结固定,折叠后将其植入后房,瞳孔直径散大至6 mm左右时将IOL 位置调整至正位,将两根缝线分别固定在3 点、9 点方向。复位并用可吸收缝线缝合巩膜瓣,去除多余透明质酸钠关闭切口,结膜囊涂抹地塞米松眼膏并包扎,术后常规抗感染治疗[4]。
1.2.2 观察组
观察组给予无缝线巩膜层间固定术治疗。散瞳,麻醉,开睑,于上方12 点位做角膜缘切口,将透明质酸钠注入前房角膜缘的侧切口,将人工晶体置入推注器,将其缓慢推入患者眼内。由术者自3 点位巩膜瓣下角膜缘后1.5~2 mm 处用TB针头进入眼内,将人工晶体前襻用视网膜钳缓慢插入针孔内,将针头连带IOL 前襻退出至眼外,并将IOL 推出推注器,后襻暂时固定在角膜缘切口处、前襻固定于眼外,使用同样的方法于9 点位方向送入后襻后退出并将IOL 后襻带出。瞳孔直径散大至6 mm 左右时将IOL 位置调整至正位。在两侧巩膜瓣约1/2 巩膜厚度下,用TB 枕头做长约2~3 mm 平行于角膜缘的巩膜层间通道,后将人工晶状体襻插入固定。最后复位巩膜瓣,可吸收缝线缝合[5]。
1.3 观察指标
1.3.1 视力情况
分别使用视力检测仪VS100 测量两组白内障人工晶体植入患者的UCVA 及BCVA。
1.3.2 IOL 稳定性
使用SW-3200S 全景超声生物显微镜(上海伊沐医疗器械;国械注准20173230424)检查两组人工晶体植入患者IOL 位置。采用水平及垂直的倾斜度和偏心值反应IOL 的位置。将3 点至9 点钟位的巩膜突连线作为参考水平线,IOL 偏心值为两侧IOL 光学部边缘向参考水平线做两条垂直线,其巩膜突至两端交汇点的距离。IOL 稳定性倾斜度为连接两侧IOL 光学部连线,将其上移与参考水平线相交的角度。同理,将6 点至12 点钟位的巩膜突连线作为参考垂直线,测量的IOL 垂直倾斜度和偏心值[6]。
1.3.3 角膜内皮细胞
使用上海睿钰生物科技公司生产的角膜内皮细胞计数仪(型号:Countstar Rigel)测定两组白内障人工晶体植入患者的内皮细胞数量。
1.4 统计学分析
采用SPSS22.0 软件包进行统计学分析,计数数据用百分比(%)表示,采用χ²检验分析;计量资料以平均值±标准差()表示,采用t检验分析,当P<0.05,认为差异具有统计学意义。
2 结果
2.1 无缝线巩膜层间固定术治疗改善视力情况
术前7 d,两组UCVA、BCVA 比较无明显差异(P>0.05),术后半年,两组UCVA、BCVA 较术前7 d 均明显升高,且观察组明显高于对照组(P>0.05),见表1。
表1 比较两组视力情况()

表1 比较两组视力情况()
注:与术前7 d 组内比较,*P<0.05。
?
2.2 无缝线巩膜层间固定术治疗增加IOL 稳定性
术后半年,两组IOL 稳定性比较,观察组IOL的水平倾斜度、垂直倾斜度和水平偏心值、垂直偏心值均明显低于对照组(P>0.05),见表2。
表2 比较两组IOL 稳定性()
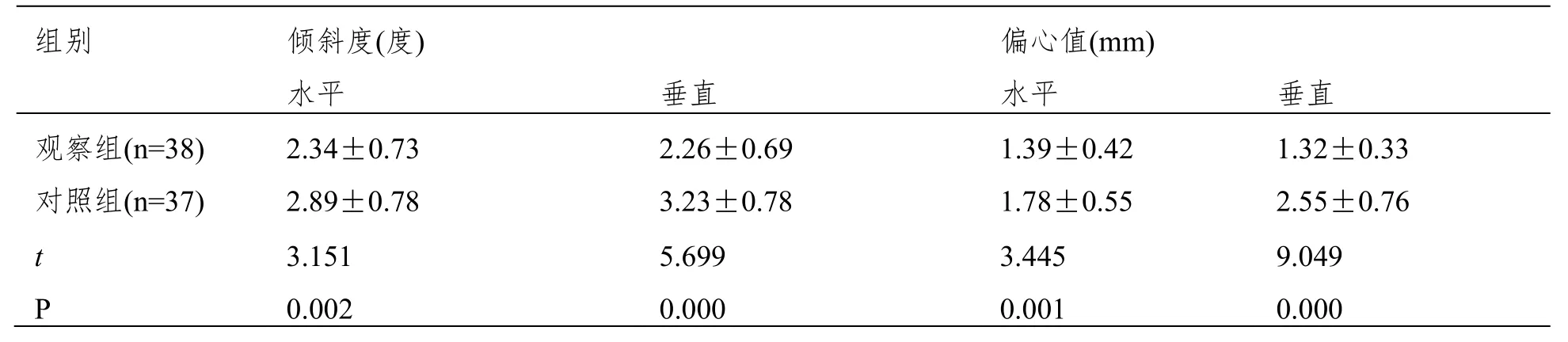
表2 比较两组IOL 稳定性()
?
2.3 无缝线巩膜层间固定术治疗改善角膜内皮细胞数量
术后半年,观察组角膜内皮细胞计数与术前7 d 无显著差异(P>0.05),而对照组较术前7 d降低,且对照组低于观察组(P>0.05),见表3。
表3 比较两组角膜内皮细胞 (,个·mm-2)

表3 比较两组角膜内皮细胞 (,个·mm-2)
注:与术前7 d 组内比较,*P<0.05。
?
3 讨论
常规白内障手术中是将IOL 植入囊带内,但在治疗过程中,存在术中囊袋不慎破裂或外伤性囊袋受损、晶状体脱位等情况,导致术中不能正常将晶状体植入囊袋或睫状沟。临床上常采用IOL 睫状沟缝线悬吊术、前房型IOL 植入术等方法治疗白内障。其中IOL 睫状沟缝线悬吊术是临床上最经典的术式,但该术式并不能将IOL 理想的置入睫状沟,且临床上存在不少由于缝线暴露导致炎症的病例[7]。而巩膜层间固定术无需缝线进行悬吊稳固能避免缝线导致的相关并发症,术后可以更长期地维持IOL 的稳定性。
本研究结果显示,手术后半年,UCVA、BCVA均较术前7 d 升高,且观察组均较对照组高,说明相对于传统睫状沟缝线悬吊术,无缝线巩膜层间固定术更能够使白内障人工晶体植入患者的视力提高,推测其原因可能是IOL 无缝线巩膜层间固定术避免了传统睫状沟缝线悬吊术因远期缝线暴露或松脱造成的术后并发症,最大程度降低了巩膜固定IOL 植入对术角膜内皮的损伤程度,从而为维持患者视功能以及恢复视力提供强有力的保障。此外,传统术式使用缝线对患者眼部造成长时间刺激,影响其视觉功能[5]。
本研究还显示,手术后半年观察组IOL 倾斜度、垂直倾斜度、水平偏心值、垂直偏心值均较对照组低,说明无缝线巩膜层间固定术在IOL 稳定性方面的治疗效果优于传统睫状沟缝线悬吊术。推测其原因是传统术式在巩膜缝线结扎操作方面要求较高,而不同临床医师会影响患者的预后效果。本研究结果显示,术后半年,观察组角膜内皮细胞与术前7d 无显著差异,而对照组较术前7d降低,且对照组较观察组低,说明相对比传统术式,无缝线巩膜层间固定术对患者角膜内皮细胞的损伤更小,其原因可能是观察组手术方法操作较简单、耗时较短且学习曲线较短,对组织损伤较小,而传统术式手术时间长、技术复杂、对组织损伤较严重,术后并发症偏多,因此其角膜内皮细胞技术显著减少。
综上所述,与传统睫状沟缝线悬吊术相比,无缝线巩膜层间固定术更能够恢复白内障人工晶体植入患者的视力,维持手术后IOL 稳定性,减少术后流失角膜内皮细胞。

