加速康复外科理念下机器人结直肠癌根治术后苏醒时间的影响因素分析
陈 鑫,郭 宪,尹安琪,张利东,嵇 晴
(南京大学医学院附属金陵医院 东部战区总医院麻醉科,江苏 南京,210002)
根据2020年的全球癌症统计报告,结直肠癌作为常见的消化系统癌症,其发病率、死亡率均居高位;中国的结直肠癌发病率、死亡率均处于世界较高水平[1]。目前早中期结直肠癌的治疗是以根治性手术为主,腹腔镜手术具有机体损伤小、术后疼痛轻、康复快等优势,已成为首选术式[2-3]。随着医疗技术的发展及机器人的应用,如今,达芬奇机器人已成熟应用于结直肠癌的治疗领域,可精细完成结肠系膜全切除及直肠系膜全切除[4]。研究表明,机器人辅助下结直肠癌手术后进食时间、排气时间均显著缩短[5-7],在加速康复外科(enhanced recovery after surgery,ERAS)理念的支持下,其优势更为突出[8-9]。目前,国内外未见关于ERAS路径下达芬奇机器人辅助结直肠癌根治术后麻醉苏醒时间的相关因素研究。本研究的目的是筛选出此类手术麻醉苏醒时间的影响因素,以期更好地预防苏醒延迟、提高麻醉复苏质量,为患者个性化ERAS方案的调整提供参考。
1 资料与方法
1.1 临床资料
本研究经医院医学伦理委员会批准(2022DZKY-110-01)。收集2021年1月至2022年10月我院行达芬奇机器人辅助下腔镜结直肠癌手术的患者。纳入标准:(1)术前初步诊断为结直肠恶性肿瘤;(2)符合手术指征并接受机器人辅助下结直肠癌手术。排除标准:(1)临床资料不全;(2)术中发现腹腔内广泛粘连、机器人辅助下难以继续操作中转手术。
1.2 观察指标
通过电子病历系统收集患者资料:(1)术前指标:美国麻醉医师协会分级、年龄、性别、体质量指数、高血压与糖尿病病史、吸烟史、吸烟指数=吸烟年数×每天吸烟支数、腹部手术史、血红蛋白、血糖、血钾、血钠、血钙、白蛋白、C反应蛋白、白细胞计数、肌酐。(2)术中指标:手术时间、术中单位体质量液体平衡、麻醉方式(静吸复合或全凭静脉)、术中平均呼气末二氧化碳分压、术中出血量、术中平均脑电双频指数。(3)术后指标:入麻醉苏醒室时平均动脉压、麻醉苏醒时间。
1.3 相关定义
术中单位体质量液体平衡定义为输液量与输血量总和减去术中出血量与尿量,得出的差值除以体质量[10]。麻醉苏醒时间定义为手术结束后自入麻醉苏醒室开始至患者满足拔管指征并拔除气管导管的时间。
1.4 统计学处理
采用SPSS 26.0软件进行统计分析。采用单样本K-S检验进行数据的正态性检验。经过检验,苏醒时间不符合正态分布,采用Spearman检验进行连续变量间的相关性分析,采用Mann-WhitneyU检验分析组间差异性。所有的检验方向均为双侧,P<0.05为差异有统计学意义。
2 结 果
经过Spearman检验可知,年龄、术前血糖、手术时间、术前血红蛋白与苏醒时间之间存在显著的相关性。其中,年龄与苏醒时间呈正相关性,相关性系数r=0.375,P=0.002,相关性一般;手术时间与苏醒时间呈正相关,相关性系数r=0.252,P=0.045,相关性较弱。术前血红蛋白与苏醒时间呈显著负相关,相关性系数r=-0.251,P=0.045,相关性较弱。术前血糖与苏醒时间呈显著负相关,相关性系数r=-0.307,P=0.014,相关性较弱。见表1。分类变量中仅腹部手术史的苏醒时间差异有统计学意义。因此,有腹部手术史的患者苏醒时间更长,P=0.007。见表2。

表1 苏醒时间与连续变量间的相关性分析

续表1
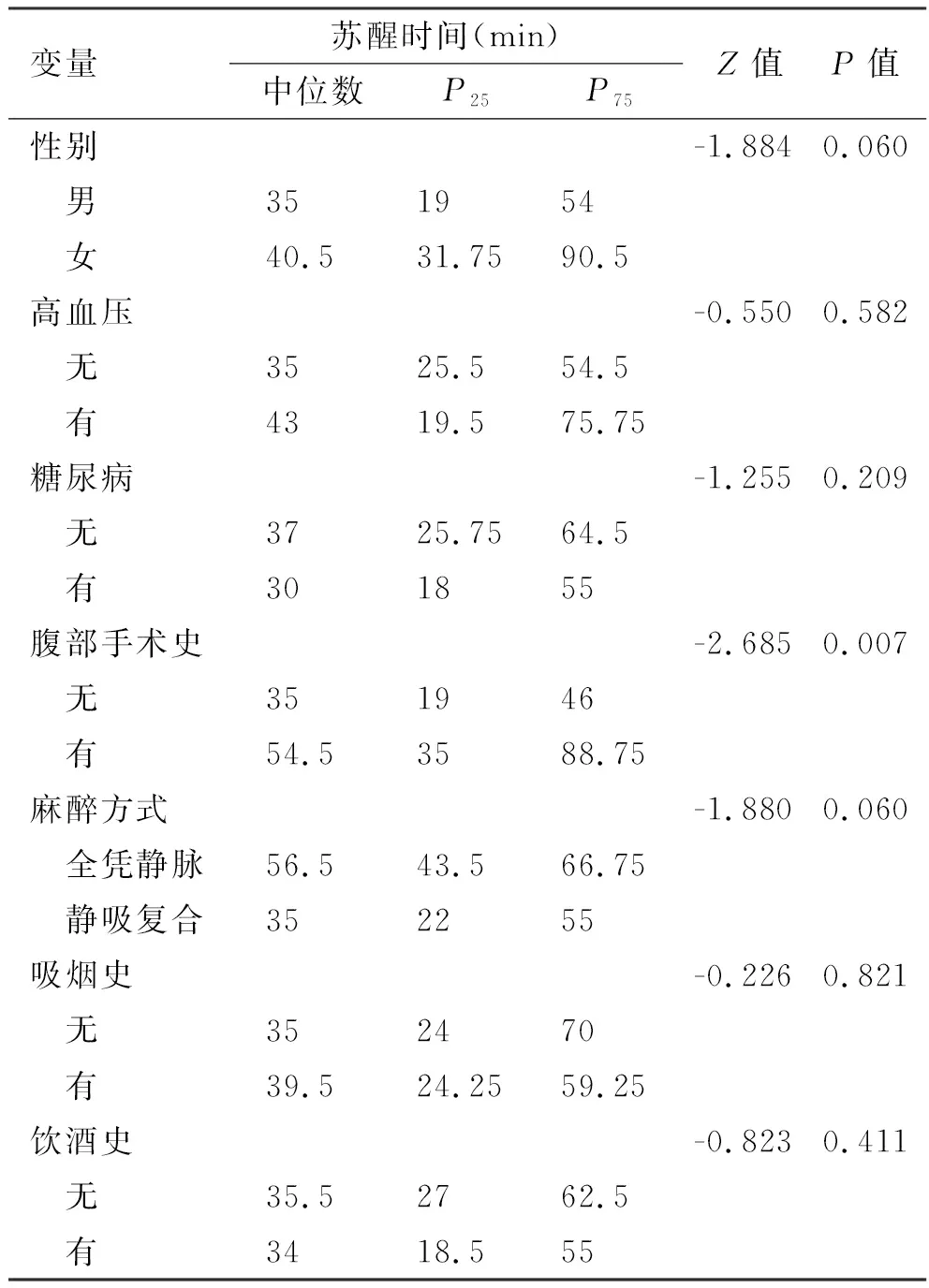
表2 苏醒时间与分类变量间的相关性分析
苏醒时间指标的分布及残差分布接近于正态分布,由于线性回归未对残差的分布形态做出特别严格的要求,因此选择多变量检验时仍可选择多元线性回归。由此,将上述单因素分析中有意义的指标:年龄、术前血红蛋白、术前血糖、手术时间及腹部手术史代入多元回归模型中。见图1、图2。

图1 苏醒时间的回归标准化残差直方图

图2 苏醒时间的回归标准化残差正态P-P图
表3中各自变量的容差均>0.2,方差膨胀系数均<10,提示不存在共线性。5个自变量的方差膨胀系数均小于5,意味着自变量之间不存在多重共线性,即回归模型的运算结果稳定可靠。年龄、术前血红蛋白、术前血糖的P值小于0.05,因此年龄、术前血红蛋白及术前血糖均是苏醒时间的独立影响因素。
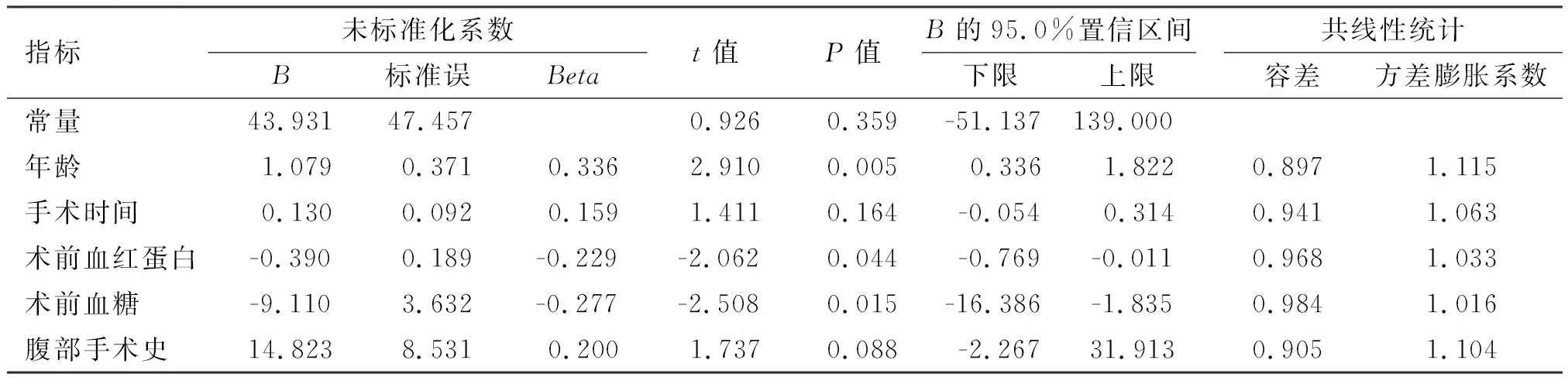
表3 对苏醒时间的独立影响因素分析(多元线性回归)
3 讨 论
既往关于结直肠癌手术的研究多关注于术后恢复、结合ERAS的优势或结合达芬奇机器人辅助的优势,多为前瞻性研究。而关于ERAS下达芬奇机器人辅助结直肠癌手术的苏醒时间少有研究。因此,筛选出对此类手术麻醉苏醒时间的影响因素,可更好地预防苏醒时间延长、提高麻醉复苏质量、提高患者医疗舒适度。
本研究初期收集了许多术中指标如术中平均呼气末二氧化碳分压、术中出血量、术中平均脑电双频指数,基于ERAS路径下的麻醉管理,术中呼气末二氧化碳分压为35~45 mmHg,平均脑电双频指数为40~60,术中出血量用于计算术中单位体质量液体平衡,因此数据分析时并未列为影响因素。最后通过线性回归分析得出,患者年龄、术前血红蛋白、术前血糖、腹部手术史及手术时间是此类手术苏醒时间的影响因素。
根据世界卫生组织的数据,结直肠癌是男性第三常见的恶性肿瘤,在女性常见恶性肿瘤中排第二位,且多发于老年患者[11]。本研究结果显示,年龄是苏醒时间的独立影响因素之一,年龄增加,使得苏醒时间延长,这与于琦琦等的研究[12]结果一致。相较年轻患者,老年患者的肝代谢功能及肾小球滤过率降低,依赖肝肾代谢的药物作用时间有所延长;且血脑屏障通透性也会随年龄的增加而增加,中枢神经系统中的脂溶性药物浓度会更高,从而使老年患者苏醒时间延长,更容易发生苏醒延迟[13]。老年患者直肠癌多学科管理国际共识[11]中也指出,接受直肠癌手术的患者无论年龄如何均应始终实施ERAS方案,并且对于结直肠癌老年患者,建议术前进行衰弱指数评估,以个性化修订ERAS方案。
贫血是恶性肿瘤的伴随症状之一。本研究结果显示,术前血红蛋白是此类手术麻醉苏醒时间的独立影响因素。相较正常患者,贫血患者经过手术创伤后存在更为严重的神经损伤,这也可能是中度贫血患者术后苏醒时间延长的重要原因。贫血患者血清S-100β蛋白与IL-6水平较正常患者升高,且随着贫血程度的加重而更加明显。此外,有研究发现,术前中度贫血女性患者术后更容易发生短期术后认知功能障碍[14]。中枢炎症反应介导的中枢神经损伤已被认为是发生术后认知功能障碍的重要机制之一[15],且低血红蛋白患者术中脑氧饱和度较低,亦是造成患者术后早期认知功能障碍发生率高的原因之一[16]。而术后早期认知功能障碍的发生会影响麻醉医生对拔管指征的判断,从而使苏醒时间相对延长。
血糖波动会增加手术患者的死亡率,增加感染、切口愈合延迟及心脑血管不良事件等并发症发生率,延长住院时间,影响远期预后[17-18]。血糖变异度是衡量血糖波动的指标[19-20]。研究表明[21],脑内重复的血糖变化可令大脑产生相对低血糖,引发神经性低血糖,进一步损害脑血流量,最终诱发神经性认知功能障碍。但目前就低血糖究竟通过何种机制对术后麻醉苏醒产生影响尚未明确,有待日后进行深入研究。
随着手术时间的延长,术中麻醉药物的用量也会增加,尤其吸入麻醉药物,可能导致苏醒时间延长,同时导致低体温、手术出血等并发症的风险增加。本研究中的结直肠癌根治术,根据术式可能需要行肠道造口、腹腔内可能存在粘连等,导致手术时间存在差异。对于既往有腹部手术史的患者,腹腔内可能存在组织粘连,在狭小的可操作空间内分离肠腔、粘连组织,难度也会随之增加,最终导致手术时间延长,苏醒时间也会相应延长。最近的一项研究机器人手术与腹腔镜手术治疗直肠癌的系统综述与Meta分析报道,年龄与手术时间呈正相关,与住院时间呈负相关[22]。
本研究的不足在于手术类型对患者的一般情况存在主观选择的可能性。本研究作为回顾性研究,缺乏患者术前糖化血红蛋白、术中血糖及麻醉苏醒期血糖量化指标,未能计算出患者术前血糖控制水平及术中血糖变异度能否影响麻醉苏醒时间,有待日后进一步进行相关前瞻性的观察研究。
综上所述,对于ERAS下达芬奇机器人辅助结直肠癌根治术,年龄的增长、术前贫血、术前血糖偏低、腹部手术史、手术时间的延长会不同程度地影响麻醉苏醒时间。建议术前针对这些因素采取相应的预防措施,并根据患者情况拟定个体化ERAS方案,以降低麻醉相关并发症风险,提高患者的舒适度及满意度。

