床旁颅脑超声血流参数对不同程度脑室出血患儿的诊断价值分析
侯建荣,任庆芹(通信作者)
(单县中心医院超声科 山东 菏泽 274300)
近年研究发现,即使脑室出血患儿病情程度为Ⅰ级、Ⅱ级,其青春期、学龄期仍然可能会发生智力低下、脑瘫等预后不良症状[1-2]。所以,高危儿出生1 周内均需接受一次颅脑超声检查,动态观察脑室出血患儿双侧MCA 指数,以明确掌握患儿病情状况,并实施有效干预。现临床用于判定脑室出血患儿主要采用影像学方式,如超声、MRI、CT 等,从临床实际实践结果可知,MRI、CT 具备较高分辨率,利于检查后颅窝和颅脑边缘部位病变,明确分辨蛛网膜下腔出血、硬脑膜下出血、第三第四脑室内出血[3-4]。但因MRI、CT 检查费用高,检查时需搬动患儿,患儿易发生血液突然性波动,且CT 检查存在放射性损害。此状况下,临床一般推荐使用床旁颅脑超声测得其血流参数,仪器对患儿颅脑中心位置的分辨率较高,已在临床诊治新生儿颅内疾病中得到了应用和认可,且具备操作简单、使用方便等优势。现本文选取2020年1月—2022年12月单县中心医院收治的128 例脑室出血患儿和40 名健康者,分析床旁颅脑超声血流参数判定不同程度脑室出血患儿的价值。报道如下。
1 资料与方法
1.1 一般资料
选取2020年1月—2022年12月单县中心医院收治的128 例脑室出血患儿为观察组,另选取同期40 名健康者作为对照组。128 例脑室出血患儿中女性57 例(44.53%),男性71 例(55.47%);胎龄28.65 ~41.65 周,平均(35.18±1.54)周;早产儿109 名(85.16%),足月儿19 名(14.84%);出生体质量1.02 ~4.68 kg,平均(3.02±0.22)kg;1 min Apgar 评分为4 ~10 分,平均(6.58±0.43)分。40名健康者中女性17名(42.50%),男性23 名(57.50%);胎龄28.71 ~41.78 周,平均(35.68±1.52)周;早产儿34 名(85.00%),足月儿6 名(4.69%);出生体质量1.05 ~4.65 kg,平均(3.05±0.43)kg;1 min Apgar 评分为4 ~10 分,平均(6.75±0.72)分。两组一般资料比较差异无统计学意义(P>0.05),有可比性。
纳入标准:①各患儿均满足《中国脑出血诊治指南(2019)》[5]中脑室出血判定标准;②有完整就诊、检查记录;③各患儿家属均签字接受此次检查。
排除标准:①伴家族遗传性代谢病、先天性病变者;②因产伤等造成的脑结构异常者;③血管畸形者;④其余脏器损伤者,如肝肾、心等;⑤中途转院者。
1.2 方法
应用美国GE VolusonE8 型床旁彩色多普勒超声仪,探头频率为(5 ~7)MHz,对两组新生儿做床旁颅脑超声检查,检查时间点为出生后3 d 内、出生后5 d 时、出生后7 d 时。于新生儿睡眠或静息状况下进行检查,使患儿取仰卧位,清洁探头和操作者双手,前囟为透声窗,进行矢状切面、冠状切面连续扫查脑组织和脑室部位,再调为CDFI 模式,经颞缝显示靠近探头的MCA和Willis 环,用PW 技术测得双侧MCA 阻力指数(RI)、舒张期末流速(Vd)、收缩期峰值流速(Vs),测量位置为起始端血管分叉部位,取样容积2 mm,MCA 与取样线两者之间夹角保持10°,多次测量MCA 血流参数RI、Vd、Vs,计算平均值。
床旁彩色多普勒超声仪检测均由我院影像学科2 名专业医师负责,若发生分歧,则根据判定标准和检查结果商讨确定。
1.3 观察指标及评价标准
比较脑室出血患儿与健康者出生1 周内MCA 的RI、Vd、Vs水平。
依据Papile 分级法将128 例脑室出血患儿分Ⅰ级31例、Ⅱ级32 例、Ⅲ级30 例、Ⅳ级35 例。Ⅰ级:双侧或单侧室管膜下曾发生基质出血;Ⅱ级:出血部位在室管膜之下,且穿透室管膜,诱发脑室中出血,脑室未发生增大状况;Ⅲ级:脑室增大、脑室出血;Ⅳ级:脑室出血,且附近出现出血性梗死。轻度出血:Ⅰ级、Ⅱ级;重度出血:Ⅲ级、Ⅳ级。
1.4 统计学方法
采用SPSS 22.0 统计软件进行数据分析,符合正态分布的计量资料用均数±标准差()表示,两组间比较采用t检验,多组间采用方差分析;计数资料用频数(n)、百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 脑室出血患儿与健康者出生1 周内MCA 的RI、Vd、Vs 比较
依据Papile 分级法将128 例脑室出血患儿分为Ⅰ级31 例、Ⅱ级32 例、Ⅲ级30 例、Ⅳ级35 例。两组MCAVs与日龄呈正比。脑室出血患儿MCA 血流速度与对照组比较,差异有统计学意义(P<0.05),见表1;Ⅰ级出生后3 d 内MCA 低于Ⅱ级、对照组,高于Ⅳ级、Ⅲ级(P<0.05),7 d 内MCAVd、Vs与对照组比较差异无统计学意义(P>0.05)。见表2。
表1 脑室出血患儿与健康者出生1 周内MCA 的RI、Vd、Vs 比较(±s)

表1 脑室出血患儿与健康者出生1 周内MCA 的RI、Vd、Vs 比较(±s)
组别例数出生后3d 内出生后5d 内出生后7d 内RI Vd(cm·s-1)Vs(cm·s-1)RI Vd(cm·s-1)Vs(cm·s-1)RI Vd(cm·s-1)Vs(cm·s-1)Ⅰ级310.68±0.0615.01±4.2145.48±4.210.69±0.0614.58±4.2146.75±1.540.72±0.1114.76±4.2150.36±4.21Ⅱ级320.68±0.0720.16±6.2560.79±8.540.72±0.0517.41±4.2261.58±1.690.71±0.1319.82±4.2365.84±5.65Ⅲ级300.76±0.118.06±4.2536.59±5.650.68±0.1112.99±4.3638.94±1.620.70±0.1111.54±0.2140.08±4.21Ⅳ级350.76±0.139.78±4.1933.54±5.910.70±0.1511.82±1.3637.59±1.620.68±0.1313.06±0.2341.26±4.32对照组400.68±0.0515.13±2.6549.46±4.210.68±0.1615.88±1.3650.56±4.250.70±0.0915.71±1.6553.56±4.18 F 7.8238.48112.760.6615.34489.020.5642.81172.01 P<0.001<0.001<0.001>0.050<0.001<0.001>0.050<0.001<0.001
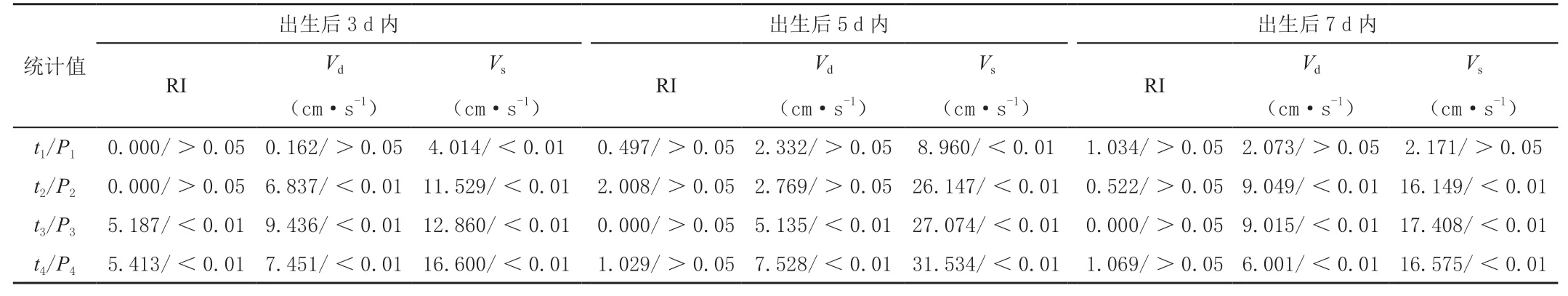
表2 脑室出血患儿与健康者出生1 周内MCA 的RI、Vd、Vs 统计学比较值
3 讨论
近年我国新生儿重症监护技术和围产医学均有明显提升,存在异常围产病史新生儿和早产儿死亡率得到一定控制。但幸存者脑损伤发病率仍然较高,其中最为常见的一种脑损伤类型则为脑室出血,会导致患儿早期死亡、远期运动发育和认知发育障碍[6-7]。调查显示[8],大约有25%~50%的脑室出血患儿围产史和临床症状不具有典型性,极易发生漏诊或误诊。且脑室出血未得到及时诊治,会直接影响其脑部神经发育,出现神经后遗症,诱发不同程度的行为和运动迟缓、认知异常。同时,脑实质血肿产生异常放电灶,诱发癫痫,治愈难度大。所以,及时、准确的诊断对疾病预后有积极意义。
本文结果显示,两组MCAVs与日龄之间呈正比。脑室出血患儿MCA 血流速度与对照组MCA 血流速度比较,P<0.05,且I 级出生后3 d 内MCAVs低于Ⅱ级、对照组,高于Ⅳ级、Ⅲ级(P<0.05),7 d 内MCAVd、Vs比对照组P>0.05,提示脑室出血I 级患儿MCA 血流指标变化幅度较小,随着病变严重,脑组织缺氧缺血程度也更为严重,MCA 血流指标变化也就更为明显,血流恢复速度加快,此点与Ⅰ级患儿预后相对理想,且症状无典型性相符。Ⅱ级患儿出生3 d 内Vd和出生后7 d 内Vs比对照组、I 级、Ⅲ级、IV 级均明显增高,分析原因为患儿脑血流出现过度灌注而造成,MABP 增高幅度高出脑血流自行调节区域而造成,脑血流呈被动型高流量对室管膜有冲破作用,导致出血流至侧脑室诱发脉络丛出血[9-10]。以往报告显示[11],脑室出血新生儿MCAVs和平均动脉压之间表现为正性关联。所以,MCAVs增高则表明可能发生Ⅱ级出血危险性。同时,应用床旁超声进行测量可发挥超声具备的无创性、价格便宜等优势。新生儿出生后,囟门未完全闭合,床旁颅脑超声经探头检查前囟脑门,从前囟门做透声窗,可清晰显示出颅内结构和组织影像特征,且超声颅内检查能准确判定颅脑出血程度和位置,也为临床诊治疾病提供依据[12-13]。
综上所述,脑室出血患儿病情早期阶段则会发生MCA 血流参数异常,但不同程度的脑室出血患儿MCA的RI 指数较为稳定,床旁颅脑超声检查具备方便性和快捷性,用于动态监测脑室出血患儿颅脑血流参数对疾病诊治有重要意义。

