孕早期体脂率对高龄产妇妊娠合并症及妊娠结局的影响
尚进,仇梦真,温庆丽,屠晓君,李洁
1 潍坊医学院临床医学院,山东潍坊 261000;2 潍坊医学院附属医院产科
随着现代人们教育水平、生活方式及生育观念的转变,晚婚晚育逐步成为一种新潮流,伴随着二胎、三胎政策的相继落地,社会迎来了新问题:高龄妊娠。临床将产妇分娩时年龄≥35岁定义为高龄妊娠,属于高危产科范畴。一项流行病学调查研究显示,肥胖的发生率伴随产妇年龄的增加而增加,高龄产妇(35~49岁)的超重率及肥胖率在各年龄段育龄妇女中均为最高,可达25.4%、9.2%[1]。肥胖作为与高龄妊娠密切相关的产科危险因素,进一步增加了妊娠并发症及不良妊娠结局的发生率[2],给高龄妊娠带来更高挑战。产妇高龄所带来的风险已不可逆转,肥胖管理逐步成为产科临床医师的关注焦点。目前,临床衡量肥胖的标准多为体质量指数(BMI),多项研究指出BMI难以发现肌肉型肥胖和隐形肥胖,且不同育龄妇女中孕早期体脂率(BFR)较BMI随年龄增长更快,故BMI对高龄产妇肥胖人群的识别存在一定偏倚,而BFR对肥胖的界定更为精准[3-4]。本研究通过回顾性队列研究的方法,探讨高龄产妇孕早期不同的BFR对妊娠并发症及妊娠结局的影响,为高龄妊娠风险干预以及孕期保健提供参考,提高母婴健康水平。
1 资料与方法
1.1 临床资料 收集2021年1月—12月在潍坊医学院附属医院住院分娩的705例高龄产妇的临床资料。纳入标准:①年龄35~45岁;②单胎妊娠;③分娩孕周≥28周;④孕早期于我院建立孕期档案且档案资料完善者。排除标准:①合并严重感染性疾病者;②孕前存在高血压、糖尿病等病史;③存在精神或神经系统性疾病。根据患者孕早期于门诊建立孕期档案时采用生物电阻抗测量法测定的BFR进行分组,包括纤瘦组(BFR<20%)47例、普通组(20%≤BFR<25%)343例、轻度肥胖组(25%≤BFR<30%)200例、肥胖组(30%≤BFR)115例。本研究经潍坊医学院附属医院伦理委员会审批,所有研究对象或其家属知情同意并签署同意书。
1.2 妊娠并发症及妊娠结局观察 观察妊娠并发症发生情况,包括妊娠期糖尿病(GDM)、妊娠期高血压、子痫前期、胎膜早破(PROM)、羊水异常(过少或过多)、羊水浑浊、胎盘早剥;妊娠结局包括分娩孕周、胎儿出生体质量、巨大儿(LGA)、低出生体质量儿(SGA)、胎儿窘迫、产后出血、胎盘粘连、剖宫产、早产。以上观察指标均由潍坊医学院附属医院的临床医师根据《妇产科学(第9版)》[5]规范进行诊断。
1.3 统计学方法 采用SPSS26.0统计软件。分类变量采用例(%)表示,组间比较采用χ2检验和Fisher精确检验。危险因素分析采用多因素Logistic回归分析,并估计比值比(OR)。P<0.05为差异有统计学意义。
2 结果
2.1 四组产妇一般情况比较 纤瘦组产妇年龄(37.70 ±2.48)岁,普通组产妇年龄(37.45 ± 2.60)岁,轻度肥胖组产妇年龄(37.22 ± 2.15)岁,肥胖组产妇年龄(37.53 ±2.39)岁。四组产妇吸烟饮酒史、自然流产史、异位妊娠史比较差异均有统计学意义(P均<0.05)。见表1。

表1 四组产妇一般情况比较[例(%)]
2.2 四组产妇妊娠并发症发生率比较 纤瘦组、正常组、轻度肥胖组、肥胖组的GDM发生率分别为17.0%(8/47)、22.2%(76/343)、38.5%(77/200)、44.3%(51/115),纤瘦组的GDM发生率与正常组对比差异无统计学意义(P>0.05),轻度肥胖组、肥胖组的GDM发生率均高于正常组(P均<0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的妊娠期高血压发生率分别为4.3%(2/47)、11.1%(38/343)、22.5%(45/200)、27.8%(32/115),纤瘦组的妊娠期高血压发生率与正常组对比差异无统计学意义(P>0.05),轻度肥胖组、肥胖组的妊娠期高血压发生率均高于正常组(P均<0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的子痫前期发生率分别为2.1%(1/47)、1.7%(6/343)、7.0%(14/200)、7.0%(8/115),纤瘦组的子痫前期发生率与正常组对比差异无统计学意义(P>0.05),轻度肥胖组、肥胖组的子痫前期发生率均高于正常组(P均<0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的PROM发生率分别为17.0%(8/47)、14.3%(49/343)、14.0%(28/200)、16.5%(19/115),纤瘦组、轻度肥胖组、肥胖组的PROM发生率与正常组对比差异均无统计学意义(P均>0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的羊水异常发生率分别为12.8%(6/47)、9.9%(34/343)、10.5%(21/200)、10%(8.7/115),纤瘦组、轻度肥胖组、肥胖组的羊水异常发生率与正常组对比差异均无统计学意义(P均>0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的羊水浑浊发生率分别为8.5%(4/47)、3.5%(12/343)、2.5%(5/200)、0%(0/115),纤瘦组、轻度肥胖组、肥胖组的羊水浑浊发生率与正常组对比差异均无统计学意义(P均>0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的胎盘早剥发生率分别为4.3%(2/47)、0.9%(3/343)、1.0%(2/200)、2.6%(3/115),纤瘦组、轻度肥胖组、肥胖组的胎盘早剥发生率与正常组比较差异均无统计学意义(P均>0.05)。
2.3 四组产妇妊娠结局比较 纤瘦组、正常组、轻度肥胖组、肥胖组的LGA发生率分别为2.1%(1/47)、4.1%(14/343)、9.5%(19/200)、12.2%(14/115),纤瘦组的LGA发生率低于正常组(P<0.05),轻度肥胖组、肥胖组的LGA发生率均高于正常组(P均<0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的产后出血发生率分别为10.6%(5/47)、3.5%(12/343)、7.0%(14/200)、10.4%(12/115),纤瘦组、轻度肥胖组、肥胖组的产后出血发生率均高于正常组(P均<0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的早产发生率分别为12.8%(6/47)、8.7%(30/343)、10.0%(20/200)、18.3%(21/115),纤瘦组的早产发生率与正常组比较差异无统计学意义(P>0.05),轻度肥胖组、肥胖组的早产发生率均高于正常组(P均<0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的SGA发生率分别为0、0.9%(3/343)、1.5%(3/200)、0.9%(1/115),纤瘦组、轻度肥胖组、肥胖组的SGA发生率与正常组比较差异均无统计学意义(P均>0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的胎儿窘迫发生率分别为2.1%(1/47)、4.4%(15/343)、3.0%(6/200)、3.5%(4/115),纤瘦组、轻度肥胖组、肥胖组的胎儿窘迫发生率与正常组比较差异均无统计学意义(P均>0.05)。纤瘦组、正常组、轻度肥胖组、肥胖组的胎盘粘连发生率分别为8.5%(4/47)、5.8%(20/343)、3.5%(7/200)、2.6%(3/115),纤瘦组、轻度肥胖组、肥胖组的胎盘粘连发生率与正常组比较差异均无统计学意义(P均>0.05)。
2.4 四组产妇妊娠并发症和妊娠结局的相对危险度比较 以正常组产妇为参照,调整吸烟饮酒史、自然流产史、异位妊娠史等混杂因素后,4组产妇中GDM、妊娠期高血压、子痫前期、LGA、产后出血、早产的风险值均随着BFR的增加而增加,肥胖组产妇GDM(OR=4.113,95%CI:2.368~7.144)、妊娠期高血压(OR=5.377,95%CI:2.724~10.613)、子痫前期(OR=6.093,95%CI:1.527~24.318)、LGA(OR=4.186,95%CI:1.814~9.656)、产后出血(OR=4.373,95%CI:1.758~10.879)、早产(OR=2.573,95%CI:1.710~3.871)的发生风险均为最高(P均<0.05)。见表2。
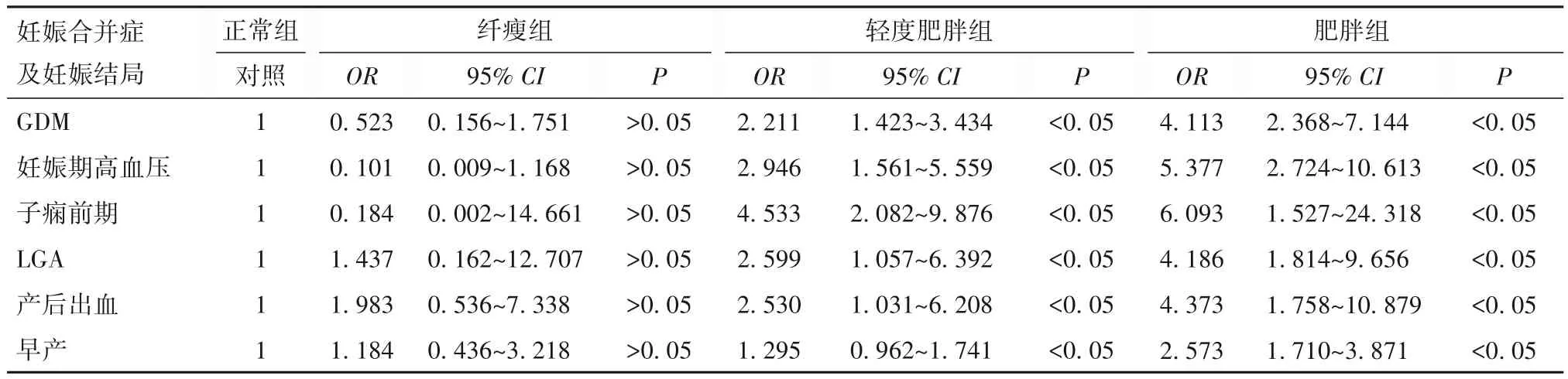
表2 四组高龄产妇妊娠合并症及妊娠结局相对危险度情况比较
3 讨论
GDM是产科常见的并发症,一项荟萃分析通过纳入25篇论文、79 064例中国产妇后发现,高龄产妇中GDM的发生率约为低龄产妇(年龄<35岁)的10倍[6]。汝首杭等[7]研究发现,人体胰岛β细胞功能及自身对胰岛素敏感度均随着年龄的增长而下降,从而导致血糖升高。本研究显示,在高龄产妇中轻度肥胖组和肥胖组GDM发病率均高于正常组,且同BFR呈正相关,可能是因过量的体脂对高龄产妇的β细胞进行过度刺激,使胰岛素分泌代偿性增加,通过高胰岛素环境对胰岛素受体效应进行弱化,且过多的脂肪在减弱靶细胞的敏感性的同时还使其产生胰岛素抵抗,最终机体对血糖的调控超出自身调节能力而诱发GDM[8]。刘菁等[9]研究表明,BFR在高龄产妇和GDM间存在中介效应,高龄因素诱导孕妇GDM发生的同时,高BFR进一步提升风险。同时孕产妇血管内皮损伤程度伴随年龄的增长而加重,引起舒张因子及收缩因子分泌的失衡,进而导致血管痉挛,引发妊娠期高血压疾病[10]。本研究发现,高龄产妇中,高BFR同样是妊娠期高血压和子痫前期的高危因素,轻度肥胖组产妇中妊娠期高血压、子痫前期占比均显著高于正常组,OR分别为2.946(95%CI:1.561~5.559)和4.533(95%CI:2.082~9.876);肥胖组中妊娠期高血压、子痫前期占比同样显著高于正常组,OR为5.377(95%CI:2.724~10.613)和6.093(95%CI:1.527~24.318),这与陈晓甜等[11]研究结果相符。肥胖可能导致产妇血脂代谢紊乱,前列环素分泌减少,过氧化酶分泌增多,进一步引起血管收缩、血小板聚集,使得妊娠期高血压疾病及子痫前期的发生率进一步升高[12]。
赵若等[13]对1 617例产妇随访结果进行分析,母亲的肥胖因素与LGA的发生风险密切相关。张灿等[14]研究发现,孕早期体脂重量及BFR是LGA的独立风险因素。本研究中,高龄产妇轻度肥胖组及肥胖组LGA的发生风险分别约为正常组的2.903倍和3.375倍,与张灿等[14]结论一致。肥胖可能是早产的重要危险因素,本研究中轻度肥胖组和肥胖组产妇早产发生风险OR为1.295(95%CI:0.962~1.741)和2.573(95%CI:1.710~3.871),这与莫带弟等[15]观点一致,且与目前普遍认为的高龄肥胖孕妇易发生早产的观点相吻合。HESLEHURST等[16]通过一项荟萃分析表明,肥胖以及过度肥胖的孕产妇产后出血发生率明显上升,与本研究结论相符,这可能是由于高龄肥胖患者胎盘体表面积过大及自体循环血容量较多导致缩宫素血药浓度相对降低有关,同时本研究发现消瘦同样是产后出血的危险因素。
由于数据来自同一家医院,可能存在数据偏倚,因此研究样本代表性受限。此外,本研究还存在一些未测量因素(如经产妇第1次分娩是否为剖宫产、有无长期避孕及避孕方法、本次妊娠是否利用人工生殖技术等)造成残留混杂影响数据结果。本研究属于回顾性,缺乏高龄孕产妇在孕前BFR及不同妊娠阶段的BFR变化数据,以比较孕期体脂改变对妊娠并发症和不良妊娠结局发生风险的影响。同时,体脂率与饮食结构、体育锻炼及劳动强度等因素也有一定相关性,本研究对孕妇一般情况的统计缺乏全面性。这些问题均需大型、多中心队列研究进一步探讨。
综上所述,高龄孕产妇过高的BFR常引发妊娠合并症发生率高、妊娠结局差的结果。因此,高龄孕产妇在备孕或孕早期就应当开始高度重视自身体脂管理,从而减少妊娠并发症和不良妊娠结局的发生,改善妊娠质量。

