脊髓损伤患者康复期并发泌尿系统感染的相关危险因素分析
吴艳,方小群
(南昌大学第二附属医院康复医学科,江西 南昌 330008)
脊髓损伤(SCI)多由交通事故或高处坠落造成,不仅会导致患者损伤平面下感觉及运动功能障碍,还可能会发生多器官功能障碍,增加致残率[1-2]。SCI患者因住院时间较长,需长期卧床,免疫功能有所下降,加之康复期侵入操作较多,增加医院感染发生风险[3-4]。其中泌尿系统感染(UTI)是常见感染类型,会导致病情恶化,影响患者康复效果[5-6]。因此,探究SCI患者发生UTI的相关因素至关重要,虽然目前关于UTI发生的因素有一定研究,但结论尚未明确,还有其他因素需探究,基于此,本研究旨在分析SCI患者康复期发生UTI的相关危险因素。
1 资料与方法
1.1 一般资料 回顾性分析2019年3月至2022年4月我院收治的82例SCI患者的临床资料。纳入标准:符合管理临床指南[7]中SCI诊断标准,且经体格检查、X线、CT、脊柱MRI检查确诊;脊柱外伤导致;患者入组时处于脊髓康复期,且在本院完成康复治疗;临床资料完整。排除标准:有泌尿道畸形、多囊肾等患者;既往存在UTI病史者;合并严重心肝肾等脏器疾病者;伴良恶性肿瘤者;伴泌尿系统其他疾病者。本研究经医院伦理委员会批准,患者对本研究资料的采集及阅览知情。
1.2 方法
1.2.1 SCI患者康复期发生UTI评估方法 根据SCI患者泌尿系管理与指南[8]中标准判定:经实验室检查,尿常规检测显示,白细胞>10个/HP,或白细胞计数≥105/ml;同时伴下述至少2种症状:发热、出汗、下腹痛、尿液混浊有异味、膀胱过度充盈、膀胱痉挛症状加重、全身乏力、尿失禁、肾区不适等。
1.2.2 收集临床资料 资料包括患者性别、年龄、体重指数、损伤程度(完全性损伤:最低骶段的感觉及运动功能丧失;不完全损伤:至少骶段存在感觉,或保留运动功能)、损伤节段(颈段、胸段、腰骶段)、侵入性操作、膀胱冲洗频率(≤3次/周、>3次/周)、导尿管留置时间(<15 d、≥15 d)、膀胱区理疗(未理疗、感应电或干扰电)、病程、抗生素使用。
1.3 统计学方法 采用SPSS 25.0软件进行统计学分析,计数资料以[n(%)]表示,组间比较采用χ2检验;符合正态分布的计量资料采用均数±标准差表示,组间比较采用独立样本t检验,经Logistic回归分析SCI患者康复期发生UTI的相关危险因素,检验水准α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 SCI患者康复期并发UTI风险因素单因素分析 82例SCI患者中,有34例患者康复期发生UTI,发生率为41.46%。将SCI患者康复期是否并发UTI分为发生组和未发生组,将患者性别、年龄、体重指数、损伤程度、损伤节段、侵入性操作、膀胱冲洗频率、导尿管留置时间、膀胱区理疗、病程、抗生素使用等进行单因素分析,结果发现2组患者在损伤程度、有侵入性操作、导尿管留置时间≥15 d、病程等因素上比较,差异有统计学意义(P<0.05),见表1。

表1 SCI患者康复期并发UTI风险因素单因素分析
2.2 SCI患者康复期并发UTI的危险因素的多因素Logistic回归分析 将单因素分析筛选出的有统计学意义变量作为自变量,将SCI患者康复期发生UTI的情况作为因变量(发生=1,未发生=0),变量赋值说明见表2。经多因素Logistic回归分析,结果显示,完全性损伤、有侵入性操作、导尿管留置时间≥15 d、病程长均为SCI患者康复期发生UTI的相关危险因素(P<0.05)。见表3。

表2 自变量赋值说明
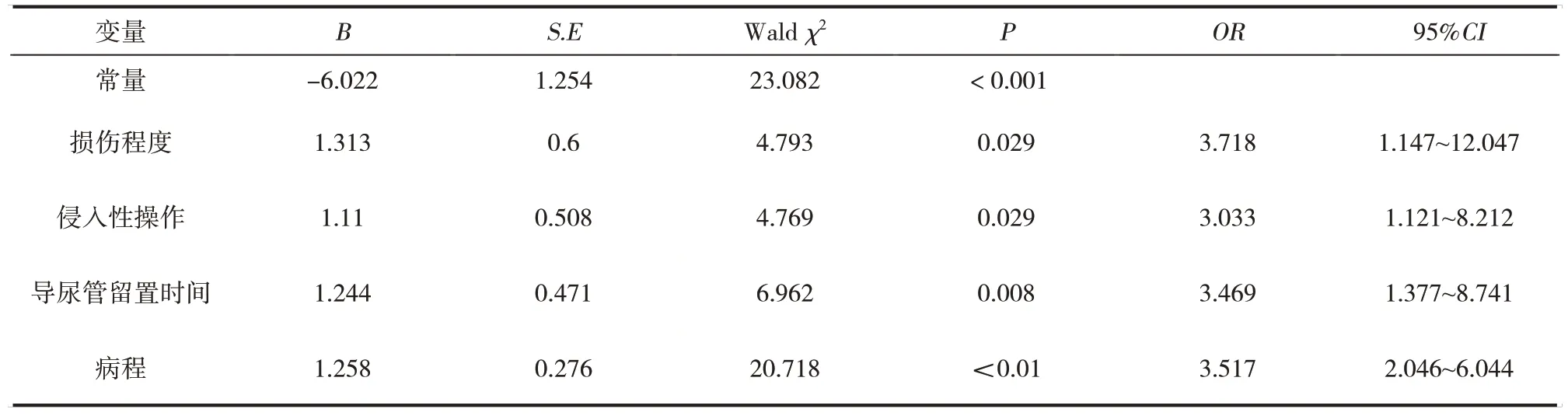
表3 SCI患者康复期发生UTI的相关危险因素的Logistic回归分析
3 讨论
3.1 SCI患者康复期并发UTI情况 UTI是SCI患者康复期常见的并发症,不仅影响患者治疗及康复,也给患者、家庭及社会带来巨大负担,影响患者生活质量[9-10]。研究显示,在对SCI康复期UTI积极治疗同时,应针对其发生的可能危险因素进行合理干预,以降低UTI发生率,提高患者康复效果[11-12]。庄卫生等[13]研究报道,SCI康复期患者医院感染发生率较高,纳入138例患者中,有58例发生UTI,发生率为42.03%。本研究中,82例SCI患者中,有34例患者康复期发生UTI,发生率为41.46%,与上述研究结果相似。
3.2 SCI患者康复期发生UTI的相关危险因素分析 本研究经Logistic回归分析,结果显示,完全性损伤、有侵入性操作、导尿管留置时间≥15 d、病程长均为SCI患者康复期发生UTI的相关危险因素。完全性损伤患者病情严重,患者需长期卧床,限制活动,且膀胱功能受损较重,出现排尿障碍,导致残留尿液增加,膀胱防御机制损伤,进而导致UTI[14-15]。因此,临床应正确评估SCI患者损伤程度,应密切关注完全性损伤患者UTI的预防控制,监控患者定期排空尿液,预防UTI发生。患者在长期卧床情况下,饮食状况较差,免疫功能及防御感染能力下降,侵入性操作会增加细菌侵入可能,加之侵入操作不可避免损伤机体,导致细菌在介入管道周围引发感染,增加UTI风险。因此,医师在执行侵入性操作时,应严格遵守无菌操作,避免细菌感染。导尿管留置时间≥15 d,时间越长对尿道黏膜不断产生刺激,细菌频繁进入泌尿系统,使得代谢产物堆积,且阴毛沿导尿管进入膀胱,长期留置会增加UTI发生率[16-17]。因此,临床可开展间歇导尿,在患者病情稳定、无需大量输液前提下,尽早实施间歇导尿。SCI后形成神经源性膀胱,无法有效排出尿液,病程越久,细菌定植于泌尿系统时间越长,难以被尿液冲洗,导致细菌附着率提高,增加UTI风险[18]。
综上所述,SCI患者康复期发生UTI风险较高,可能受损伤程度、侵入性操作、导尿管留置时间及病程等因素影响,医护人员可从受损伤程度、侵入性操作、导尿管留置时间及病程等因素入手,降低UTI发生风险。但本研究存在局限性,如通过回顾性分析收集资料,收集的资料可能存在偏差,还有其他因素未纳入,今后需开展前瞻性、多中心研究进一步研究可能的危险因素。

