个体因素对经皮穿刺球囊压迫术治疗原发性三叉神经痛疗效的影响
李传胜, 王昆鹏, 杨 婕, 韩凤伟, 呼铁民, 张继伟, 刘 兵, 闫丽娜, 刘文霞
(承德医学院附属医院, 河北 承德 067000)
近年来,原发性三叉神经痛(PTN)的人群发病率日益增加,平均年患病率为(4.5~28.9)/10万人口,女性略高于男性[1],平均发病年龄为53岁[2]。经皮穿刺球囊压迫术(PBC)作为治疗PTN的有效手段,具有简单、微创、快速等特点,已被广大PTN患者选择。然而,PBC术后疼痛复发是目前亟待解决的一大问题。众多研究阐述了术中球囊因素如球囊形态、压力、位置及压迫时间等对PBC预后有重要影响[3]。但在长期的临床工作中我们发现,即便标准化实施PBC手术,控制球囊因素,仍有部分患者会出现疼痛复发的情况。由此我们考虑,除球囊因素之外是否会有一些尚未明确的因素对PBC疗效产生影响。为了解决这一问题,我们将影响PBC疗效的因素分为了术中球囊因素、患者个体因素和其他因素(术者经验、麻醉水平和护理质量等),并进行了一项回顾性临床研究,探索个体因素与PBC疗效之间的联系。
1 材料与方法
1.1研究对象:连续纳入2018年11月至2022年2月就诊于承德医学院附属医院神经外科的89例行PBC手术的PTN患者为研究对象。纳入标准:①《三叉神经痛诊疗中国专家共识(2015)》[4]诊断为原发性三叉神经痛;②BNI疼痛评分≥Ⅳ;③口服药物治疗疼痛控制不佳;④接受PBC手术治疗。排除标准:①继发性三叉神经痛;②具有严重凝血功能障碍或重要脏器病变无法耐受麻醉及手术;③失访。89例患者中,男性31例(34.8%),女性58例(65.2%),平均年龄64.29±10.48(27~86)岁;左侧疼痛37例(41.6%),右侧疼痛52例(58.4%);病程介于2个月至27年之间,中位病程48(24.0~91.5)个月。既往具有手术史的11例(12.3%),其中微血管减压术(Microvascular Decompression,MVD)3例(3.3%),球囊压迫术5例(5.7%),射频热凝术(Radiofrequency Thermocoagulation,RFT)3例(3.3%)。
1.2手术方法:所有PTN患者均由同一术者按照标准流程进行手术,并统一实施全身麻醉。患者于术前8h禁食,术中仰卧位,在C形臂透视下调整头位,使双侧外耳道及颧弓重合。采用改良Hartel前入路法进行穿刺,穿刺点位于患侧口角外侧2.5cm处,其余2个定位点位于同侧瞳孔下方2.5cm处,沿颧弓外耳道前3cm处(图1)。在C形臂引导下,用14号穿刺针刺破皮肤并进针5~7cm,穿刺至FO处,撤出针芯,通过穿刺针导入内含导丝的4号Fogarty球囊导管,通过FO进入Meckel's腔内,导管前端呈现“鱼竿形”,导管超出针尖部分不超过17mm。撤出导丝,在透视下缓慢向球囊内注入0.8mL非离子碘造影剂,根据透视显影情况及时调整导管的位置,直至出现一个理想的“梨形”。球囊压迫2min,然后排空球囊,撤出球囊导管,置入穿刺针芯并拔出穿刺针,穿刺点压迫5min,无菌敷料固定,手术结束(图2),术后由专科护士进行护理。

图1 采用改良Hartel前入路法标记穿刺点

图2 ①穿刺针沿穿刺点穿刺至卵圆孔处;②导入球囊导管,进入Meckel's腔内,导管前端呈现“鱼竿形”;③造影剂充盈球囊,调整球囊位置及造影剂量,至出现“梨”形;④撤出球囊导管及穿刺针。
1.3疗效评价:对PTN患者手术疗效采用BNI疼痛评分进行评价(表1)。分别于术后1、3、6和12个月四个时间节点进行门诊或电话随访,评价第12个月随访时的疼痛复发情况(BNI疼痛评分)。随访期间复发并接受二次手术治疗后疼痛好转的患者,仍视为复发病例。BNI疼痛评分≤Ⅱ级者视为有效,归为治愈组;BNI疼痛评分由I~Ⅱ级转变为Ⅲ~Ⅴ级者视为疼痛复发,归为复发组。

表1 巴罗神经学研究所疼痛评分(BNI)
1.4评价指标:在电子病历系统中收集患者的性别、年龄(岁)、BMI(kg/m2)、基础疾病(高血压病、糖尿病)、侧别、病程(年)、累及分支、手术史、术前BNI疼痛评分、FO大小(mm)等个体指标,分析这些指标与PBC术后疗效之间的联系。FO大小测量:利用颅底CT三维重建技术,通过PACS图像浏览软件自带测量工具测量轴位上患侧FO外口横截面的最大长径和最大横径的大小,同时计算患/健侧FO长径比及横径比。
2 结 果
2.1PBC术后疗效:共纳入96例PTN患者,其中3例因凝血功能障碍或器质性病变未行手术治疗,4例患者失访,最终纳入89例PTN患者。其中,术后24h内疼痛缓解例88例,未明显缓解1例(BNI疼痛评分为Ⅲ),该患者于术后1个月疼痛自行消失(BNI疼痛评分转为Ⅰ),即刻缓解率为98.9%。术后随访第1个月有1例患者疼痛复发,该患者BNI疼痛评分为Ⅲ;术后第3个月有4例患者复发,BNI疼痛评分均为Ⅲ;术后第6个月随访时有9例患者疼痛复发,其中BNI疼痛评分为Ⅲ的5例、Ⅳ的3例、Ⅴ的1例。截至最后一次随访(术后第12个月),71例患者疼痛缓解满意,18例患者存在不同程度的疼痛复发,其中BNI疼痛评分为Ⅲ的8例、Ⅳ的6例、Ⅴ的4例(表2),总有效率79.8%。按术后随访疗效,BNI疼痛评分Ⅰ~Ⅱ的71例患者为治愈组,其余18例患者(BNI疼痛评分Ⅲ~Ⅴ)为复发组。

表2 PBC术后随访结果
2.2影响疗效的个体因素分析:单因素分析结果显示,个体因素中的性别、年龄、高血压病、糖尿病、侧别、累及分支、术前BNI疼痛评分、FO的横径和横径比在治愈组和复发组中无显著差异(P>0.05);BMI、病程、手术史、FO的长径和长径比与术后疗效有关(P<0.05),见表3。对有意义的个体因素进行多因素Logistic回归分析,得到BMI≥24kg/m2、病程≥5年、既往手术史是术后疼痛复发的独立危险因素(P<0.05),FO长径是术后复发的保护性因素(P<0.05),见表4。

表3 PTN患者术后面部疼痛复发的单因素分析
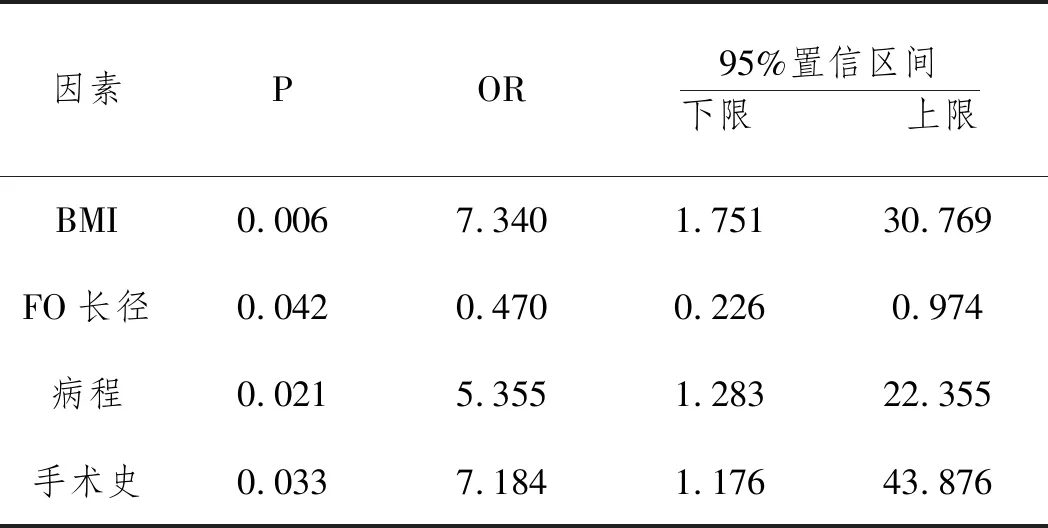
表4 多因素Logistic回归分析结果
2.3ROC曲线分析结果:针对FO长径做ROC曲线分析(见图3),结果示:FO长径对PBC术后疼痛复发具有预测作用(P<0.05),预测效力为68.9%(见表5)。计算最大约登指数为0.359,其所对应FO长径为6.74mm,敏感度为0.803,特异性为0.556。

表5 FO长径ROC曲线下面积

图3 FO长径ROC曲线图
3 讨 论
PTN是一种剧烈的三叉神经病理性疼痛,常单侧面部发病,表现为刀割样、过电样或烧灼样剧痛。PTN患者发作间期与常人无异,面部无不适感觉;发作期常因轻触面部或一些非伤害性刺激而诱发剧烈疼痛,持续数秒至数分钟,可自行缓解或口服药物控制。在PTN发病初期,不少患者会被错误的诊断为“牙痛”,接受了不必要的拔牙治疗[5]。长期的疼痛还会使患者产生焦虑、抑郁等情绪[6]。卡马西平为目前治疗PTN的一线药物,对于早期的面部疼痛有明显的缓解作用,但疗效会随着药物服用时间的延长而下降;视物模糊、头晕、乏力、胃肠道症状等副作用也限制了卡马西平的长期使用[7]。
PTN的病因目前并无统一,较为公认是“神经血管压迫”学说[8],该学说认为责任血管对三叉神经的压迫,导致三叉神经入脑干区(Root Entry Zone,REZ)神经纤维发生脱髓鞘改变,细胞膜上电压门控钠通道表达失调,使神经元活性升高,从而引发面部疼痛。MVD手术应用开颅的方式使用生物材料将受累颅神经与责任血管垫离并全程减压,术后疗效确切,是目前主流的PTN外科治疗手段,但其创伤大、术后恢复时间久,对患者身体的各项机能要求较高。PBC则通过微创穿刺方式向Meckel's腔内置入球囊,压迫三叉神经半月节,达到神经毁损以无法传导痛觉信号的目的,尤其适用于不能耐受药物副作用以及不愿或无法行开颅手术的PTN患者。PBC可作为PTN一线的外科治疗手段,其术后即刻缓解率可达82%~93.8%[9]。
术后疼痛复发是影响PBC预后的一大原因。以往的研究[10]表明,PBC术后1年的复发率为10%~25.4%。术中球囊因素可显著影响PBC疗效。目前针对球囊因素尚无确切标准,多数研究[11]认为,球囊形态、大小、压迫时间对术后疼痛控制至关重要,术中球囊呈现“梨”形或近似“梨”形是保证手术疗效的关键,若球囊未准确进入Meckel's腔内,则会出现椭圆形、圆形、不规则形和倒梨形,这些形状的球囊可能不能产生有效的治疗或与早期疼痛复发有关[12]。球囊内造影剂充盈至0.4~0.8mL、压力范围0.13~0.20MPa为宜,合适的球囊体积和压力能保证神经节合适的压迫强度,使神经节达到适宜的毁损水平。球囊压迫时间一般控制在1~3min,该时间区间可在保证疗效的前提下尽量减少面部并发症的发生。此外,不同术者的操作对PBC疗效也存在影响,这可能和手术熟练程度及个人经验有关。术中麻醉水平和术后护理质量也可能与PBC疗效存在关联。本研究中所有患者球囊形状均调整至“梨”形或近似“梨”形,统一控制球囊充盈量为0.8mL、压迫时间为2min,并保证同一术者、全身麻醉方式和术后专科护士护理,从而减小球囊因素与其他因素对研究结果造成的影响与误差。
在我们的研究中,BMI≥24kg/m2的肥胖及超重患者的复发概率较高。有研究[13,14]结果显示,肥胖人群脂肪组织可起到重要内分泌器官作用,能释放多种促炎生物活性物质,其血浆中炎症介质TNF-α水平比正常人高,并可导致全身性慢性炎症[15]。Rossi等[16]在对动物的研究中发现,肥胖小鼠的三叉神经尾核(Trigeminal Nucleus Caudalis,TNC)中与疼痛相关的神经元激活增加,神经元兴奋性升高,这可能与周围伤害感受器和TNC上TRPV1通道的TNF-α受体激活有关。这些发现为肥胖人群TNC激活和致敏的机制提供了一个可能的假设:高TNF-α水平会增加患者TNC疼痛敏化的风险。PBC对三叉神经半月节起到毁损作用,阻断了疼痛信号的传导,但无法降低患者血浆中TNF-α水平,肥胖患者持续的高TNF-α水平将维持TNC的持续敏化,随着术后三叉神经纤维的逐渐修复,疼痛敏化的TNC对痛觉信号的传导存在更高的敏感性和活跃性,并最终表现为肥胖患者的早期疼痛复发。
病程≥5年的患者也可能发生三叉神经伤害性神经元的敏化和激活,从而在PBC术后促进痛觉过敏和异常性疼痛发生。与肥胖患者不同的是,长病程患者中枢敏化的机制是由长期慢性的创伤应激(面部疼痛)而产生的疼痛记忆,所以疼痛的早期外科干预是降低疼痛中枢敏化的有效途径。既往存在手术史的PTN患者可能因重复的手术刺激引起球囊压迫区域的瘢痕与粘连而对复发率升高产生影响[17]。既往接受MVD的患者PBC术后疼痛复发多与病程的迁延有关,同样对手术效果不利。
颅底FO在穿刺针刺入Meckel's腔的过程中起到重要作用,当FO存在狭窄、成角或形态不规则等解剖变异时,将出现穿刺针进入困难或无法进入的情况[18]。本研究中FO外口长径是PBC术后疼痛复发的保护性因素,对手术预后具有正向预测作用,且长径≥6.74mm的患者1年内存在较大概率维持无痛状态。褚丹涛[19]等的研究测量了国人的平均FO最大长径为7.50±1.29mm,包含本研究中FO长径的预测值6.74mm,这可能解释了先前的一些研究结果,即大部分PTN患者PBC术后可获益,而小部分预后不良的患者可能与FO长径较小有关(小于6.74mm)。FO长径大小在一定程度上决定了穿刺针在进入Meckel's腔后可调整角度的范围大小,当FO内口与外口之间的厚度一定时,FO长径较大的患者术中穿刺针的调整范围相对较大,对球囊位置和形态的调整也更加有效和充分,从而能更好的压迫半月神经节。相反,FO长径越小,则需要穿刺针与颅底平面的夹角越大,即穿刺针穿刺角度越大,然而术中穿刺角度的调整通常是有限的,故小FO长径患者的调整将更加受限,手术效果往往不如正常FO患者理想。此外,临床上常使用14号穿刺针进行穿刺,这对于正常大小FO长径患者是适用的,而对于小FO患者来说可能因穿刺针过粗导致穿刺进入困难,使球囊进入Meckel's腔的程度不够,充盈和压迫的程度亦不够充分。Wang[20]等一项最近的前瞻性研究发现,小FO长径的PTN患者在球囊充盈至“梨”形的前提下,存在球囊的初始压力和终末压力均较低的情况,这会导致对半月神经节的压迫不足,增加疼痛复发的概率。故针对小FO长径的患者可以考虑术前适当调整穿刺点位置和穿刺路径,以保证术中穿刺针角度的适宜性。另外,在不影响球囊导管出入的情况下使用较小型号的穿刺针进行穿刺,可使球囊更为深入和充分的进到Meckel's腔内,通过适当增加球囊充盈量,从而使球囊充盈后对神经节的压迫能够达到治疗水平。所以,术前测量FO外口长径,可指导选择穿刺针型号和优化穿刺路径,调节术中球囊操作,使较小FO长径患者的神经节也能得到合适且充分的压迫,增加术后无痛生存期。
综上所述,BMI≥24kg/m2、病程≥5年、手术史会明显增加PBC术后疼痛复发风险,大FO长径对PBC预后有积极影响和预测作用。未来的治疗除了细化球囊因素的标准外,重视术前FO大小的评估、减轻体重和疼痛早期干预对降低疼痛复发有重要意义。

