因时应需护理在颅内动脉瘤介入手术患者中的应用
金玉兰 聂小虎
颅内动脉瘤属神经外科高危病种,病死率随动脉瘤破裂出血次数而增长,第三次出血者病死率高达100%[1]。颅内动脉瘤破裂风险与肿瘤大小、位置及年龄等具备内在相关性,还与心身状态密切相关,生理过劳、心理波动过剧等皆为颅内动脉瘤突发性破裂出血诱发因素;破裂出血后即便获成功抢救得以存活,亦大概率会遗留各类残疾,严重影响生活品质[2]。介入手术治疗是颅内动脉瘤常见治疗技术,强化围手术期护理是改善该类手术患者术后恢复生活质量的关键举措[3]。因时应需护理是时间护理与需要层次论的有机结合护理模式,指于适宜的时间向护理对象供给符合其需求的照护服务[4]。本文尝试将因时应需护理应用于颅内动脉瘤介入手术患者之中,获得良好效果,现报道如下。
1 资料与方法
1.1 对象与分组 选择我院2020年7月至2021年6月行介入栓塞术治疗的颅内动脉瘤患者96例。纳入标准:年龄18~75岁;小学及以上文化程度。排除标准:血液、免疫系统疾病;妊娠或哺乳期;重要脏器严重功能障碍;认知精神障碍,理解表达障碍;视听觉障碍。本方案遵循《赫尔辛基宣言》原则,患者或家属知情同意。按照随机数字表法分为对照组与观察组,各48例。
1.2 护理方法
1.2.1 对照组 接受颅内动脉瘤介入栓塞术常规护理模式干预。术前完善所需相关检查,做好术前准备,予术前指导,告知手术价值、必要性、流程、原理、配合注意事宜等。术后严密护理监测生命指征,行饮食管理与康复管理。出院前就出院后健康管理做出指导,包括用药、复查、健康生活习惯等。
1.2.2 观察组 接受因时应需护理干预,具体施行方法:
1.2.2.1 入院期 患者入院时多会陷于强烈恐惧之中,同时又有着强烈的求生欲望,担心自身疾病未受到足够重视。以解释安抚等助力患者处于平稳心境状态,支持其尽快对医院环境做出适应、对治疗护理方案举措做出配合,向其表达充分的尊重、重视与支持意愿,以启发、劝导等方式使之尽快构建积极正确的应对观念体系。
1.2.2.2 术前期 ① 术前准备。确认患者术前检查完善度,遵医嘱予尼莫地平泵入,泵入速度以患者血压为据做出适调,完善皮试、皮肤准备、用药及器械准备等。② 心理支持。引导患者主动正视心理症结,触发疾病对抗勇气,建立安静整洁舒适的环境,使其可心态平和地坚持绝对卧床休养,协助舒适卧床体位状态,室内行柔和照明与降噪处置,控制各类不良刺激源头因素。
1.2.2.3 术中期 对医师的全身麻醉、气管内插管等操作做到良好有效的护理配合,麻醉起效后行尿管留置操作,规避清醒时插管刺激所致动脉瘤破裂风险;严密动态持续监测患者血氧水平、心率、血压水平,严格手术巡回管理,对手术进程施以高度关注,紧密配合医师手术步骤行器械器材的及时性、预见性传递与准备;手术时严格规避无菌区跨越行为、严格落实无菌操作要求,有污染风险时即刻做出预控处置,严格确保无菌手术环境的维系。
1.2.2.4 术后康复期 预见性做好脑血管痉挛、电解质紊乱、肺部感染、下肢血肿、压力性损伤等并发症防控护理。患者术后常因不同程度的神经功能缺失症状(如瘫痪失语等)而陷于焦虑、恐惧、悲观、抑郁心境之中,积极行对因心理症结纾解,按需适时请专业心理辅导人员介入干预,助力患者摆脱负面心境滋扰、重获治疗信念感与信心,积极寻求家庭支持力量并加以充分利用,成功构建护-患-亲三位一体协同康复体系,共渡术后康复难关。患者符合术后经口进食指征后启动合理饮食过渡程序,少食多餐高热高蛋白饮食,规避消化困难、辛辣刺激食物,多摄入新鲜蔬果类;不能经口进食者,遵医嘱以鼻饲法确保必要营养物质充分摄取。恢复进度较快、体质体能较好者,及早行床上翻身练习以降低便秘风险;生命指征平稳后及早启动肢体功能锻炼程序,早期关注肢体功能位的维系以防关节挛缩变形;术后4~7日行肢体按摩,高张力肌群施以针对性安抚性按摩,低张力肌群行揉捏处置,每日2~3次,每次10分钟,按摩揉捏顺序皆自大关节至小关节;指导患者逐步自被动运动过渡至主动运动,循序渐进、安全过渡,合理掌握锻炼时长不宜过劳,以患者身体状态为据行训练频率、强度的适调。指导患者尝试完成洗脸、刷牙、穿衣等日常生活活动,自简单至复杂,及时对训练成果给予肯定,训练有困难时提供信心支持与困难攻克指导。
1.3 观察指标 两组术前30分钟时的血压、心率,应对方式,术后并发症发生情况。
1.4 评定标准 患者应对方式以简易应对方式问卷(SCSQ)进行相应测评,包括积极应对与消极应对两个测评维度,分值愈高提示患者更倾向于该种应对方式。
1.5 统计学方法 采用SPSS 23.0统计学软件处理数据。符合正态分布的计量资料(年龄、瘤体直径、血压、心率、SCSQ得分)以()表示,组间比较采用独立样本t检验;计数资料(性别、并发症发生率)以百分率(%)表示,采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组:男26例,女22例;年龄平均(49.7±5.3)岁;动脉瘤直径均值(5.3±2.2)mm。观察组:男27例,女21例;年龄平均(49.4±5.5)岁;动脉瘤直径均值(5.5±2.1)mm。两组性别、年龄、瘤体直径比较,差异均无统计学意义(χ2= 0.04,t= 0.27、0.46;P>0.05)。
2.2 两组术前30分钟血压、心率比较(表1) 观察组术前30分钟舒张压、收缩压、心率均低于对照组,差异有统计学意义。
表1 两组术前30分钟血压、心率比较 ()

表1 两组术前30分钟血压、心率比较 ()
组 别例数舒张压(mmHg)收缩压(mmHg)心率(次/min)对照组4881.7±1.7131.8±2.593.3±1.8观察组4877.5±1.6125.2±1.384.7±3.4 t,P12.46,<0.0116.23,<0.0115.49,<0.01
2.3 两组SCSQ得分比较(表2) 观察组积极应对评分高于消极应对,对照组消极应对评分高于积极应对,且观察组积极应对评分高于对照组,消极应对评分低于对照组,差异有统计学意义。
表2 两组SCSQ得分比较 ()
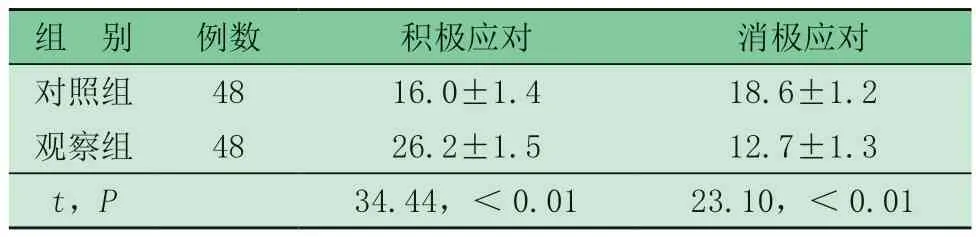
表2 两组SCSQ得分比较 ()
组 别例数积极应对消极应对对照组4816.0±1.418.6±1.2观察组4826.2±1.512.7±1.3 t,P34.44,<0.0123.10,<0.01
2.4 两组并发症发生情况比较 观察组发生并发症3例(6.3%),其中电解质紊乱、肺部感染、下肢血肿各1例。对照组发生并发症10例(20.8%),其中电解质紊乱、下肢血肿各3例,肺部感染2例,脑血管痉挛、压力性损伤各1例。两组并发症发生率比较,差异有统计学意义(χ2= 4.36,P<0.05)。
3 讨论
颅内动脉瘤在颅内血管疾病序列中属常见度、危险度双高病种[5],介入栓塞手术在治疗颅内动脉瘤的同时,亦会对周围正常脑组织形成一定损害,可引发患者程度不等的身心负面反应,使其处于应对失措、失当状态,并发症发生概率较高[6]。常规护理通常基于动脉瘤手术患者病情开展以生命体征维稳为主的护理干预,对患者不同阶段动态变迁性心身诉求的关注度与满足度有限,探讨适用于动脉瘤介入手术患者的优质照护模式实有必要。
因时应需护理是优质护理模式之一,强调以人为本的基本护理理念,要求视患者不同阶段、不同护理诉求做出高度充分性满足护理[7]。本文将因时应需护理应用于颅内动脉瘤介入手术患者中,以该类患者治疗康复时间点为链条,自术前至术后,自治疗至康复,有序有效进行全方位照护服务,护理目标明确,护理计划周密,护理举措得当,护理方式实用[8],带给患者良性护理体验,使其充分感知护理供给的适时适需支持度,心身护理诉求皆获得充分满足,心理支持效果显著,生理反应控制得当[9];患者处于心身安适状态[10],专业护理支持与家庭社会支持充分并可为患者高度感知与利用,抗病信念感与信心大增,于病程中对积极应对方式的倾向度较高。
本文结果显示,观察组术前30分钟血压、心率消极应对评分显著于对照组,积极应对评分高于对照组,并发症发生率低于对照组。究其原因,因时应需护理对行介入栓塞术治疗的颅内动脉瘤患者术前、术时、术后各类并发症因素皆施以密切关注与积极预见性管理,实现了对相关并发症诱发与促成因子的全程性、阶段差异性前瞻预控,特别是于术后康复期对脑血管痉挛、电解质紊乱、肺部感染、下肢血肿、压力性损伤等并发症做出了重点关注式按需防控处置,从而成功降低了并发症发生率。

