组建患者小组:将患者价值观与偏好整合融入指南制订过程的建议
高一城,夏如玉,柴倩云,冯玉婷,王雅琪,罗慜婧,费宇彤
北京中医药大学 1循证医学中心 2国际循证中医药研究院,北京 100029 3北京 GRADE 中心,北京 100029
医生和患者对于临床实践指南(下文简称“指南”)中医疗决策的各个方面可能存在不同视角,多数指南手册建议患者参与指南制订过程,以确保尽可能充分考虑患者的价值观与偏好。对于患者,最常见的是患病个体,其次是患者团体代表或患者代言人[1-2],其他还包括患者家属、日常照护人员、曾有患病经历的患者、公众或具有丰富相关经验的社区代表等[3]。将患者的价值观与偏好整合融入指南,可保证指南制订的透明度、可靠性和推广实施的连贯性、可操作性。患者的价值观在大多数情况下与医学专业技术人员的价值观是一致的,少数情况下可能存在差异[4],如临床诊疗中医生可能更关注实验室检查等生理指标,而患者可能更在意生活质量、疼痛等主观感受。此外,患者的价值观与偏好受其社会地位、经济水平等很多不同类型因素的影响,具有较大的不确定性[5]。充分考虑患者的价值观与偏好符合循证医学的基本理念[6],是指南推广实施的一个重要前提[7],也是指南能否真正指导临床实践的一个重要因素[8]。
患者价值观与偏好的获取渠道通常包括:(1)获取指南相关疾病患者的价值观与偏好的文献综述[9-14],但在运用文献结果时需考虑研究人群和制订指南时所面对的患者人群在地区、文化等方面的差异,以及可能由此引起的价值观差异;(2)通过咨询、问卷调查及质性访谈等方法从患者或其代言人处获取[15-20];(3)适当根据临床医护人员与患者接触的经验,间接了解患者的价值观与偏好;(4)开展更为复杂的研究,如采用随机对照试验等原始研究,不失为一种有效的办法[21],但耗时耗力,有条件的情况下可酌情进行研究。
目前,虽然患者价值观与偏好在指南制订过程的整合融入已在国内外引起一定关注[22-24],但在实际操作过程中仍存在方法学上的阻碍与挑战[25]。首先,方法学规范并未形成较为统一的认识[26],通过哪些渠道获取患者价值观与偏好并未形成规范。其次,哪些患者可参与指南的制订、参与人数、何时参与、如何参与等方面具有一定的模糊性,并不透明。再次,指南制订者更多关注患者代表而非患者群体,具体、结构化地指导患者参与指南的制订,仍存在“理想化”的局限性[27]。基于此,根据目前患者参与指南制订过程中存在的问题,提出将患者价值观与偏好整合融入指南制订过程的思考和方法学建议,为指南制订者提供一定参考,进而提高指南制订的可靠性。
指南制订共识组仅纳入1~2位患者可能不具备患者群体意愿的良好代表性,且患者可能因处于专业的指南共识专家组中而产生不敢、不安心、不愿发表个人真实看法的情况[11]。选择合适的患者代表才能将合理的价值观与偏好整合融入到指南制订过程中,国内外指南制订手册对此缺乏详细且规范、统一的指导。不同手册对于患者代表的选择群体、选择要求、人数等存在较大差异[2-3,28-33],使得患者价值观与偏好的表达角度和程度存在较大异质性,虽各有利弊、各存道理,但此异质性易导致患者参与的实际意义及可操作性降低。基于笔者前期参与指南制订及文献梳理的经验,建议构建患者小组以辅助指南的制订,将患者价值观与偏好持续性、结构化地整合融入指南制订过程。本文针对患者小组的具体构成及工作方式进行阐述。
1 患者小组的基本工作方式
患者小组的基本工作方式为筛选患者进入患者小组,患者小组由专人进行管理、培训及提供相应支持,并引导小组成员积极发表意见。从患者小组中选出 2 位代表进入指南共识专家组,将患者小组讨论后的观点带入共识专家组,在指南制订过程中提供患者视角的价值观与偏好。在指南制订的不同阶段,患者小组及其代表均有相应的工作任务。参与指南共识专家组的患者代表在每次共识会议前均需与指南工作组和专家组进行沟通,按照每次会议的具体要求,总结归纳会议所涉及的患者价值观与偏好,然后与患者小组成员进行协商讨论,并将达成及未达成的共识意见在指南共识会议前反馈至指南共识专家组,使得患者小组与指南共识专家组之间关于患者价值观与偏好的信息呈现持续性、结构化双向交互模式(图1)。
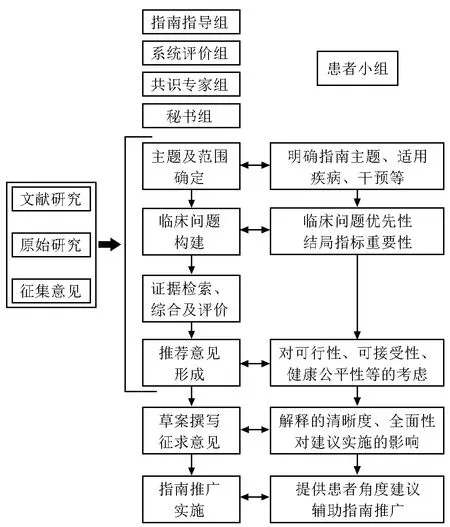
图1 患者价值观与偏好信息结构化输入框架
2 患者代表的来源
患者代表的来源主要概括为以下途径:(1)公开招募[10,33];(2)患者相关团体推荐[11];(3)个人申请[34];(4)指南小组主席或成员推荐[11,33]。基于中国目前的国情,笔者认为公开招募更为合适,可对申请参与的患者进行筛选,在一定程度上可避免提名邀请主观性大的缺点,且能够规避患者团体推荐带来的利益冲突问题。指南小组主席或共识组临床专家推荐的方法在国内相对更为常用,但此种方法邀请的患者代表可能与指南共识组中推荐患者代表的专家存在利益相关,表达自主观点时可能存在顾虑。
3 患者代表的选择
关于患者小组成员的选择,根据文献梳理及笔者参与指南制订的经验,提出以下优化建议。
3.1 患者小组成员的选择原则
患者小组成员的选择建议遵循以下原则:(1)指南中涉及的所有治疗措施(干预或对照)均至少需1例既往接受过该治疗并可表达观点的患者进入小组,鼓励更多接受过多种治疗手段的患者进入小组,以实现从患者角度对不同治疗措施进行更为切实的比较。(2)需考虑健康公平性问题,对于不同类型的指南,患者代表应根据指南主题的不同综合考虑经济、文化、地域、社会、人口等因素多样性[35-36]。如对于具备手术指征的膝骨关节炎患者,老年患者可能倾向于保守治疗,中年患者可能倾向于手术治疗等,故患者小组成员应尽量纳入不同年龄的患者。(3)患者小组成员应尽量纳入不同疾病严重程度、不同病程的患者[37]。(4)对于特殊群体,如精神疾病患者、不能表达自己价值观与偏好的患者等,需认真考虑患者本身或其家属的价值观与偏好[12]。(5)应避免选择思想偏激的患者代表,以免患者价值观与偏好输入偏颇和个人主观意志较强[37]。(6)患者代表也需进行利益冲突管理,并确保无相关利益冲突。
3.2 患者小组成员的素质要求
患者小组成员应尽量具备以下基本技能:(1)具有一定的语言表达和叙述能力[11];(2)具有疾病相关知识、经验和技能[2,12-13,32,38];(3)愿意反映患者群体观点,而非基于个人观点,并能与患者群体保持沟通和协商[2,12-13,39-41];(4)具有一定的团体活动经验[14];(5)根据不同疾病,是否需具备其他技能(如积极参与社区健康工作等[41]),则视具体情况而定。目前关于指南制订中患者的科学技能问题仍存在争议[42]。美国胸科医师协会发布的指南手册指出,最理想的患者代表需具备一定的科学素养,接受过循证医学领域相关教育[43]。笔者认为对患者代表科学素养进行要求,一方面可能增加患者对于特定主题的专业性,但另一方面也可能降低患者的代表性。因此,纳入通过培训、能够掌握必备疾病知识、能够按照指南制订的各项要求完成任务的患者即可。
3.3 患者小组成员人数及进入共识组的患者代表人数
建议构建10人左右的患者小组,并通过投票或自荐等方式选派2名患者代表进入指南共识专家组[44-46],患者代表与专家均需参与共识过程,并具有话语权和投票权。可根据具体的指南主题和范围对参与人数进行适当调整,如对于涉及疾病范围较广、治疗措施较多、预判人群对诊疗态度存在较大分歧的情况,可适当增加参与人数。
4 患者参与指南制订的环节
关于患者参与指南制订各环节的时机,虽然国内外对此缺乏统一认识,但根据方法学研究文献以及笔者前期参与指南制订的经验,患者全程参与指南制订过程具有非常重要的意义,尤其在范围界定、构建临床问题、形成推荐意见、审查草案、传播与实施等环节,需加强患者代表的参与程度,可采用患者小组形式使患者价值观与偏好全程交互式地整合融入指南制订过程[47-48]。
5 患者管理及支持建议
患者参与的有效程度受诸多因素干扰,并在实际操作方面存在挑战。对患者代表的培训和支持是患者价值观与其他专业技术人员价值观、患者小组与指南共识专家组之间信息交互的桥梁,可保证患者代表的有效参与,以及与指南共识专家组进行充分信息交流和整合[49]。因此,提出以下患者管理及支持的建议:(1)指南制订小组主席及其他成员应正视患者参与的重要性,并秉持欢迎、包容的态度[11];(2)尽力营造一个让患者能够安心并积极表达观点的氛围[14],应让医学专家听见患者代表的意见,但并非专家完全认可;(3)需1~2名患者小组管理人员对参与的患者代表进行培训、支持、管理、反馈及问题解答等,并进行适当引导[10-11,13,34,39-41];(4)患者小组管理人员尽量保证每例患者代表具有平等的发言权,承认意见的平等性,通过引导等方法促使患者小组成员之间充分交流、观点融合;(5)当需对某些问题进行优先性投票或患者观点产生分歧时,患者小组管理人员应担任中立主持人的角色;(6)患者小组管理人员需具备辨别、评估患者代表经验的能力;(7)建立一种评估策略以评价患者小组成员的参与度以及价值观与偏好整合融入的有效性和有效程度;(8)根据指南制订小组情况给予患者一定的咨询费及指南相关成果的署名。
6 患者团体代表或患者代言人
目前,大多数指南在制订过程中纳入的患者代表为患者个人,但仍存在部分指南纳入患者家属或其照护者等患者团体代表或患者代言人的特殊情况。如针对无法表达意见的患者所制订的指南需纳入患者家属或照护者,针对基层诊疗的指南可纳入社区代表等。此时,患者小组的框架构建以及相关方法学建议仍适用,可全部纳入患者团体代表或患者代言人,也可将其与患者个体按照一定比例纳入,可根据指南制订的实际情况作适度调整。当然,此种情况下亦需收集并管理患者团体代表或患者代言人的利益冲突。
7 小结与展望
目前,国内外已有较多指南制订过程中考虑患者价值观与偏好的相关方法学文献、专家观点和实例探索研究,但多数文献局限于咨询患者意见或纳入1~2例患者进入指南共识组,较少提及患者小组形式[4-5,27,37,42,47]。美国风湿病学会与美国髋关节和膝关节外科医生协会联合制定的指南采用了独立的患者小组形式,以促进患者参与指南制订过程[50],但缺乏对患者小组组建及管理等方面较为具体的方法学指导。
通过对指南制订方法学文献的回顾和思考,结合参与指南制订的经验,笔者认为患者小组是患者参与指南制订的有效方式。本文主要围绕患者小组的组建和运行给出了具体建议,为指南制订过程中考虑患者价值观与偏好提供了参考。但未探讨患者参与有效程度质控评价工具的开发,国际上已有患者参与度评估工具的研究和探索[51],但评估对象并非患者小组,且不一定适用于我国国情,患者参与的有效程度对指南推荐意见形成和实施具有重要意义,未来需研究、开发相关评价工具以促进患者小组有效、适当地参与指南的制订。患者参与指南制订过程仍存在一定挑战,如流于形式、存在利益冲突、管理与培训不足等,目前不建议盲目倡导患者参与。因此,指南制订人员在应用本建议的同时,需考虑保障患者小组成员在时间、精力等方面的配合程度,提供组织、管理患者小组的人力、物力和财力支持情况,确保患者小组成员不存在利益冲突。此外,进入专家共识组具有投票权的患者与专家的权重界定目前尚无相关方法学研究,未来需对此开展深入探讨。
患者更多更有效地参与指南制订是大势所趋。指南制订过程中,解决上述阻碍以及进行持续性、结构化的患者价值观与偏好的整合融入具有重要意义。患者参与指南制订需遵循规范的参与流程和组织框架,未来应探索制订相应的工具或清单,使患者能够更好地参与指南制订工作,增强指南“以患者为中心”的导向,促进指南的实施与落地。
作者贡献:高一城负责查阅资料、撰写论文;夏如玉、柴倩云、冯玉婷、王雅琪、罗慜婧负责查阅资料、修订论文;费宇彤负责指导写作及修订论文。
利益冲突:所有作者均声明不存在利益冲突

