一次性内镜床侧预处理盒联合吸引清洗接头在内镜床侧预处理过程中的清洗效果
郭巧珍 王霞 陈瑶 赵子博 秦浏详 黄玉兰
(华中科技大学同济医学院附属同济医院,湖北 武汉 430030)
消化内镜作为一种侵入人体体腔的器械,具有结构精细复杂、不耐高温高压、内镜管腔黑暗狭长及再处理难度大的特点[1],而内镜清洗消毒不合格会直接增加医院感染发生的风险[2-5]。2015-2019年,由内窥镜再处理不当引起的卫生保健获得性感染一直排在美国急诊医学研究所发布的十大卫生技术危害清单中的前5名[6];2022年,十二指肠镜后处理差置医务人员和患者于危险之中再次成为十大医疗技术危害之一[7]。内镜在使用后会残留很多污染物,主要包括糖类、脂肪类、蛋白质和血液等物质,较易出现干涸造成清洗困难,尤其是污染严重的管腔内壁。因此,建议内镜检查结束后,越早清洗越好[8-9],目前最快速且具有针对性的措施是立刻进行床侧预处理,能显著降低使用后内镜的微生物负载量,减少生物膜的形成,保持污染内镜在转运过程中管道内部的湿润与消毒。《WS507-2016软式内镜清洗消毒技术规范》[9]规定,使用后内镜应在装有清洗液的容器中进行床侧预处理但并未对清洗液的更换频率(如是否需要一用一更换)做出明确要求。目前大多数医院一般使用传统清洗液桶,即多条内镜共用一个清洗液桶进行床侧预处理。但有研究[10-11]显示,使用一次性预处理清洗液的效果优于传统清洗液桶。因在预处理过程中,钳子管道开口阀处3 cm管路是清洗酶液无法到达的地方,形成了预处理盲区。夏瑾等[12]采用微生物检测、残留蛋白和三磷酸腺苷(ATP)生物荧光3种方法检测胃镜清洗质量,结果3种方法均显示内镜活检通道的合格率均低于内镜外表面,由此可见内镜钳子管道开口阀处3 cm管路的清洗质量不容乐观,亟待改进。在OLYMPUS内镜的说明书中有关于软式内镜吸引清洗接头(MH-856)的描述,可对钳子管道开口阀处的管路进行灌洗,但在实际临床工作中,该吸引清洗接头的使用率非常低,可能与该清洗接头是在清洗环节使用,需要配备和使用吸引泵,给洗消工作造成了一定的困难和不便,不利于长期和规范落实有关。鉴于此,本研究将一次性床侧预处理盒联合吸引清洗接头用于床侧预处理,并探讨其清洗效果。现报告如下。
1 资料与方法
1.1一般资料 于2022年8月1-31日选择我院内镜中心检查使用后的260和290型OLYMPUS内镜60条,按胃镜使用顺序进行分组,前30条为观察组,后30条为对照组。准备物品:医用多酶清洗剂、传统预处理清洗盒、一次性床侧预处理盒(中南大学湘雅医院团队设计,专利号:ZL201920911448.7)、吸引清洗接头(MH856)、安易测蛋白残留培养阅读器和测试棒(阿根廷特安洁有限公司生产)及送气送水管道清洗接头(MH-948)。传统预处理清洗盒、一次性床侧预处理盒、吸引清洗接头及其使用方法图,见图1(扫后文二维码获取)。

1.2方法
1.2.1观察组 使用一次性内镜床侧预处理盒联合吸引清洗接头。操作方法:(1)将吸引清洗接头的一端连接在钳子管道口上,另一端浸泡在清洗酶中,吸引10 s。见图2,扫二维码获取图1和图2。(2)将内镜先端部浸泡在一次性床侧预处理盒清洗酶中,每条内镜使用一次性预处理盒(共6个孔,可处理6条内镜)其中一个孔里面的清洗液,约200 mL,吸引20 s,直至吸引管内可见干净清洗液流出,6个孔使用完后将其丢弃更换新的一次性预处理盒。(3)更换专用的送气送水管道清洗接头(MH-948),注气注水10 s。
具体预处理操作流程及方法参考《WS507-2016软式内镜清洗消毒技术规范》[5]。
1.2.2对照组 使用传统清洗液桶,多条内镜共用一个清洗液桶,不使用吸引清洗接头,其余操作与观察组一致。
1.3评价标准 预处理前后,分别采用拭子棒对2组内镜先端部、吸引孔道及活检孔道进行采样(这3个部位均为患者污染物会经过,且内镜与外部相通的部位,采样简便具有代表性),使用“安易测”蛋白残留培养阅读器进行蛋白残留定量分析,并记录监测结果。培养溶液的颜色会随残留蛋白量而变化,无蛋白残留时,溶液颜色为绿色,表明清洗合格,随着所检测的蛋白残留量的增加,溶液颜色逐渐加深,由绿色变为灰色、浅紫色和深紫色。≤1 μg为合格,>1 μg代表不合格[13]。蛋白残留量≤1 μg,评为1分;1 μg<蛋白残留量≤10 μg,评为2分;10 μg<蛋白残留量≤25 μg,评为3分;蛋白残留量>25 μg,评为4分。
1.4统计学方法 采用SPSS 18.0统计软件进行数据分析。非正态分布的计量资料采用中位数及四分位数表示,组间比较采用非参数检验;计数资料以频数和百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.12组床侧预处理前后内镜先端部清洗情况比较 见表1。
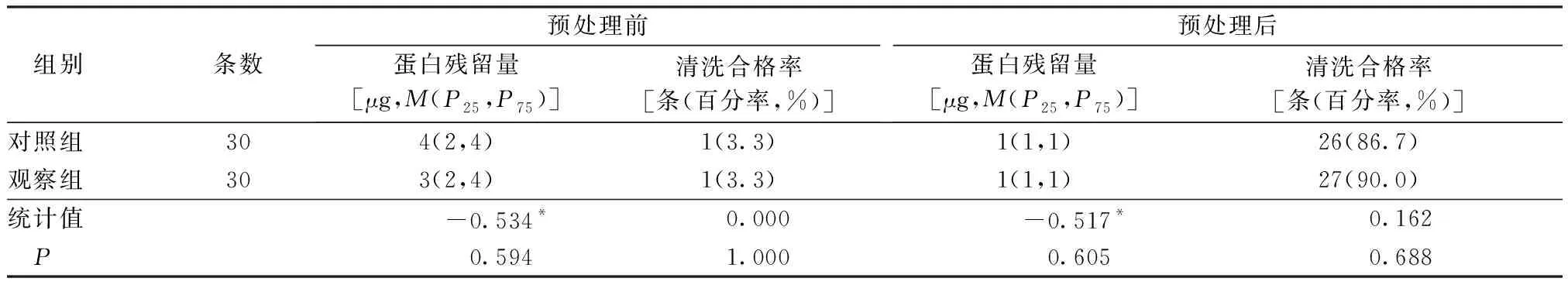
表1 2组床侧预处理前后内镜先端部清洗情况比较
2.22组床侧预处理前后吸引孔道清洗情况比较 见表2。
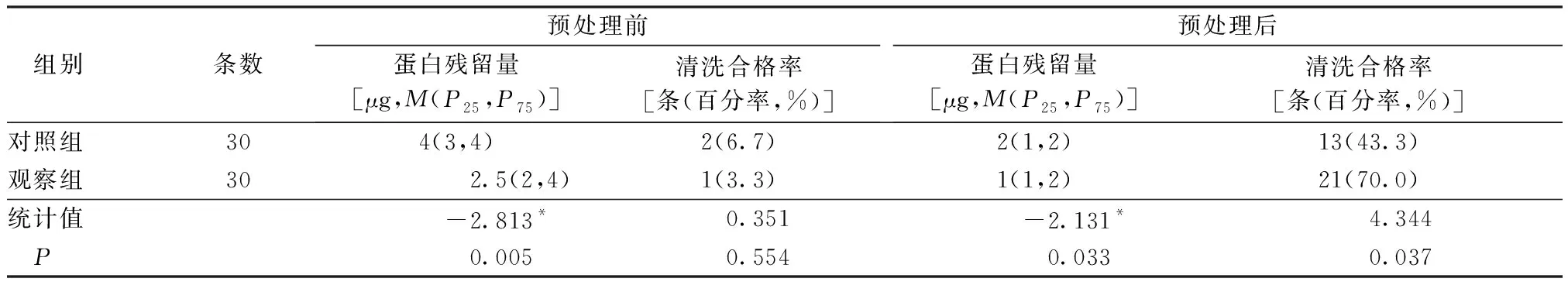
表2 2组床侧预处理前后吸引孔道清洗情况比较
2.32组床侧预处理前后活检孔道清洗情况比较 见表3。
3 讨论
3.1一次性内镜床侧预处理盒联合吸引清洗接头应用于内镜床侧预处理,可提高吸引孔道的清洗效果 本研究结果表明:床侧预处理后,观察组吸引孔道清洗合格率优于对照组,差异有统计学意义(P<0.05),但2组内镜先端部蛋白残留量及清洗合格率比较,差异无统计学意义(P>0.05)。这与马志杰等[10]研究结果相似。原因分析:(1)传统清洗液桶的清洗液随着处理污染内镜的次数增加,其有效浓度降低,对内镜腔道的清洗效果变差,且随着清洗液从内镜先端部到达吸引孔道,清洗液的有效浓度越来越低。而一次性床侧预处理清洗盒的清洗液每镜一更换,有效浓度保持了稳定。而内镜先端部由于在吸引过程中一直浸泡在清洗液中,相比内镜腔道,其清洗效果可能更好。(2)一次性预处理盒相较于传统预处理清洗液桶,可降低交叉感染和微生物残留的风险,但多酶清洗液无抑菌和杀菌作用。对于2组先端部的预处理效果比较来说,可能三磷酸腺苷生物荧光法更为敏感。(3)临床工作中污染内镜多在预处理前就直接将先端部放入了酶液中,对于传统清洗液桶,清洗液将被污染得更快且更严重。但本研究中,污染内镜从患者体内取出后,首先使用酶纱布对内镜外表面和先端部进行了擦拭,降低了先端部的污染物残留,因此,2组内镜先端部蛋白残留量无差异。
3.2一次性内镜床侧预处理盒联合吸引清洗接头应用于内镜床侧预处理,可提高活检孔道的清洗效果 本研究结果显示:床侧预处理后,观察组活检孔道蛋白残留量及清洗合格率优于对照组,差异有统计学意义(P<0.05)。表明将一次性内镜床侧预处理盒联合吸引清洗接头应用于内镜床侧预处理,可提高活检孔道的清洗效果。这与顾青等[14]研究结果一致。原因分析:钳子管路是各种附件进出的唯一通道,其污染严重,残留污染物易造成管腔干枯及生物膜的形成,增加医院交叉感染的风险[15]。但在预处理过程中,清洗液无法到达钳子管道开口阀处的3 cm管路,而将吸引清洗接头安装于钳子管道开口阀进行酶液的吸引,可对钳子管道开口阀处的3 cm管路进行预处理。
综上所述,将一次性内镜床侧预处理盒联合吸引清洗接头应用于内镜床侧预处理,可提高吸引孔道和活检孔道的清洗效果。且有研究[10]表明,一次性床侧预处理盒不仅在预处理阶段有更好的预清洗效果,还可提升整个清洗流程的最终效果。本研究的局限性:(1)预处理前2组内镜吸引孔道蛋白残留量存在差异,可能与样本量较小有关,建议在今后的研究中加大样本量进行验证。(2)本研究设计时规定,首先是使用酶纱布对污染内镜外表面和先端部进行擦拭,再将其放入清洗液中,且注气注水操作是将内镜先端部放入垃圾桶中进行,以避免对清洗液的不断污染和稀释,与在临床中污染内镜经常被取出后直接放入清洗液中,注气注水操作也是将内镜先端部放入清洗中进行,造成传统清洗液桶的清洗液不断被污染和稀释,从而降低了其清洗效果,导致一次性床侧预处理盒的效果没有完全凸显出来,建议今后研究可参考上述真实的临床场景,更好地探讨一次性床侧预处理盒的应用效果。(3)本研究只采用了蛋白残留法一种监测方法,且只进行了2组之间的比较,未来可同时采用蛋白残留法和三磷酸腺苷生物荧光法进行多组之间清洗质量的比较,从而探讨更优的预处理方法及内镜不同部位清洗质量的个性化监测方法。
——长爪厚唇兰*

