拔除两颗上颌中切牙矫治深覆盖1例
王宋庆 康芙嘉 余 磊 吴聿淼 黎涵懿 孙芸芸 朱宪春
一、资料和方法
1.临床资料
患者,男,10岁。主诉:上牙前突,开唇露齿。有母系家族史。患者曾行腺样体及扁桃体切除术,4年前11、21 外伤。不良习惯:张口呼吸。无正畸治疗史。目前患者全身健康状况良好。
2.临床检查
(1)面部检查:患者颏部左偏且发育不足;上唇前凸,放松状态下开唇露齿;闭唇时颏肌紧张;患者面下1∕3 高度略大于面中1∕3 高度,比例关系为1.08:1;侧面观:上下唇均在E 线之前,突面型,下颌后缩(图1)。

图1 患者治疗前面相口内相及X线片
(2)口内检查:口腔卫生状况一般。恒牙列,上下牙弓卵圆形,牙弓宽度基本匹配;上下牙列轻度拥挤,上牙弓中线基本居中,下牙弓中线向左偏约2mm;双侧尖牙及磨牙远中关系,前牙Ⅲ°深覆盖、Ⅲ°深覆牙合;11 高位、Ⅱ°松动,21Ⅰ°松动,12、22 过小畸形、12 畸形舌侧窝,16、24、26、35、36、45、46 可见充填体,17、27 未出龈,37、47 未完全萌出;唇舌系带正常。
(3)关节检查:开口度、开口型正常,双侧颞下颌关节无弹响,无明显压痛。
(4)功能检查:发音正常,舌、唇、颊系带无异常。
3.模型分析
Bolton 指数:前牙比为81.9%,全牙比为93.2%;Spee 曲线:左侧:2.6 mm 右侧1.7 mm;上颌牙弓宽度:前段宽度:33.54 mm,后段宽度:46.2 mm;下颌牙弓宽度:前段宽度:27.25 mm,后段宽度42.6 mm。
4.X线检查
头颅侧位片示患者为骨性Ⅰ类,但上下前牙较唇倾。11、21 牙根吸收(图2,图3),其中21 伴有弥漫性髓腔钙化(图2)。曲面断层片显示18、28、38、48 牙胚存在,左侧髁突较右侧髁突小,两侧髁突形态正常,其余牙牙根及牙槽骨未见明显异常。
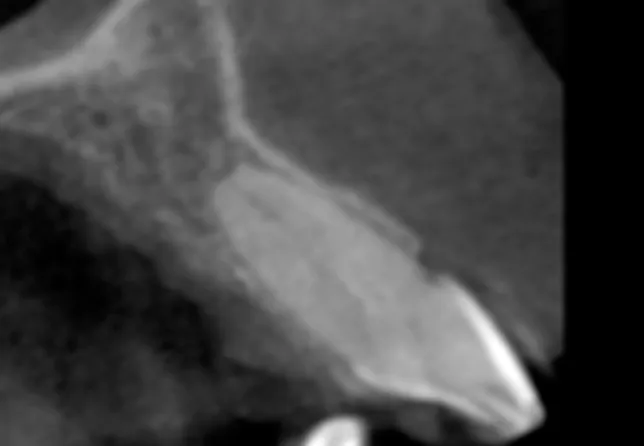
图2 CT

图3 CT
5.诊断
(1)安氏Ⅱ类1分类错牙合;
(2)骨性Ⅰ类低角;
(3)11牙根吸收、21牙髓弥漫性钙化。
6.矫治设计
方案一:拔除11、21 以提供间隙减小覆盖,利用12、13、14、22、23、24 分别代替11、12、13、21、22,23。矫治结束后12、22行修复治疗代替11、21行使功能。上颌后牙前移,建立完全远中关系。上下颌牙齿排齐整平,改善咬合。该方案治疗时间短,创伤小,对面型改善大。修复科会诊后建议于矫治结束后行12、13、14、22、23、24 修复改形治疗,以获得较好的美学效果,优化咬合。由于患者本身侧切牙较小,12、22 修复后难以达到正常中切牙大小。于牙周科会诊后建议视情况行牙龈切除术延长临床冠长度,结合修复治疗获得较好的红白美学效果。
方案二:拔除11、21、35、45,顺序替代治疗同方案一。下颌后牙前移,磨牙建立中性关系。但该方案磨牙移动距离大,矫治时间长。
将上述治疗方案与患者及其家属充分沟通后,其表示理解,最终选择治疗方案一,并同意开始矫治。
7.矫治过程
(1)初戴矫治器:拔除11、21 后,16-22、22-26、36-46 粘接托槽,其中13、12、22、23 分别使用12、11、21、22 的托槽。上下颌均使用0.12 英寸(1 英寸=25.4 mm)镍钛圆丝。因拔除两中切牙后美观性较差,为患者制作11、21临时义齿(图4)。在治疗过程中逐渐将义齿磨窄磨薄以适应两侧切牙间间隙大小变化。
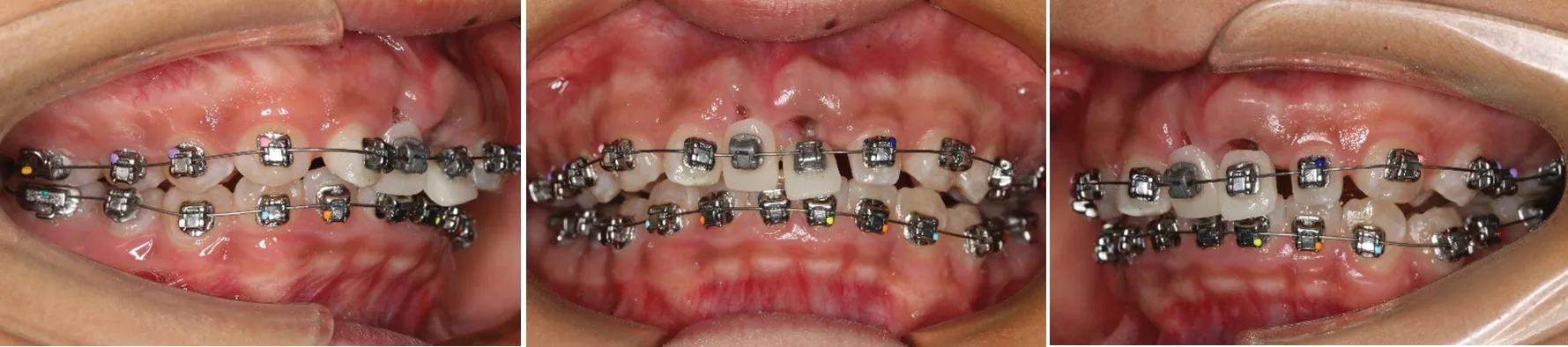
图4 初戴矫治器时口内相
(2)治疗1~6 个月:采用直丝弓矫治技术,上下颌均依次使用0.012、0.014、0.016 英寸镍钛圆丝、0.016×0.022、0.018×0.025 英寸镍钛方丝和0.018×0.025英寸钢丝,排齐与整平上下颌牙列(图5)。
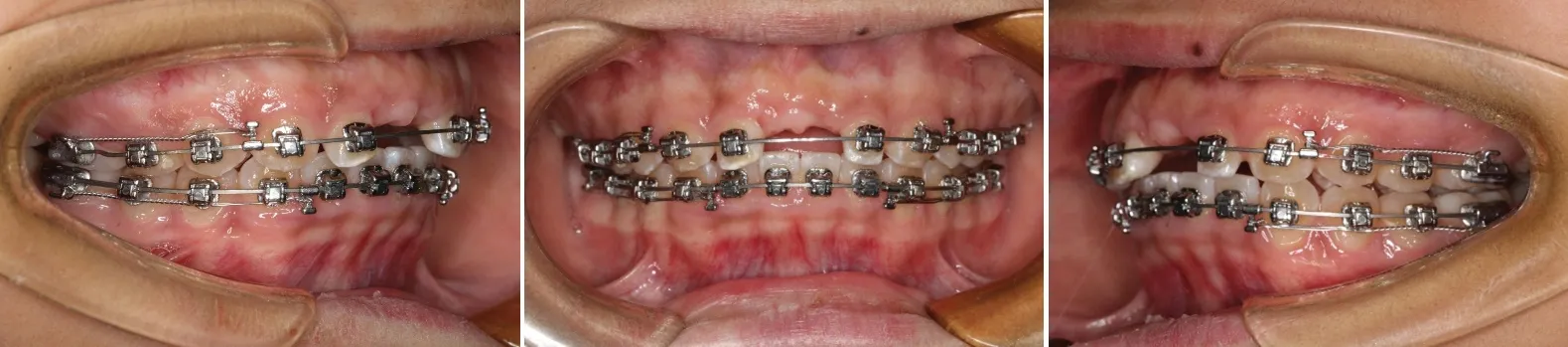
图5 治疗6个月时口内相
(3)治疗7~11个月:在此期间,患者因疫情4个月未能复诊,12、13、22、23 逐渐沿弓丝向近中间隙侧移动。治疗4 个月时,17、27 出龈。随着27 萌出,27、37 正锁牙合。治疗11 个月时17、27 粘颊面管,上颌从0.018×0.025 英寸钢丝更换至0.016 英寸镍钛圆丝将17、27 纳入矫治系统。同时在12、22 间置轻力橡皮链,进一步缩小拔除中切牙后余留间隙(图6)。下颌0.018×0.025 英寸钢丝配合摇椅曲打开咬合(图6)。
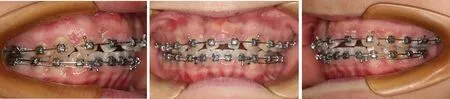
图6 治疗11个月时口内相
(4)治疗12~15 个月:上颌继0.016 英寸镍钛圆丝后依次使用0.016×0.022 和0.018×0.025 英寸镍钛方丝、0.018×0.025英寸钢丝,将17,27排入牙列。同时不断用推簧协调控制13、12、22、23 之间的间隙大小。使用橡皮链关闭双侧尖牙及第一前磨牙之间的缝隙后使用颌内牵引关闭上颌17-13、23-27之间散在间隙。上颌后牙近移咬合关系改善,其原因一是上颌第一前磨牙近中有间隙,上颌后牙近中移动阻力小,二是咬合时上颌磨牙舌尖的远中颊斜面与下颌磨牙颊尖的近中舌斜面相接触,因咬合力的作用使上颌后牙近中移动[1],咬合趋向于尖窝交错,三是颌内牵引的作用。随上颌前部间隙减小,上颌后牙前移,牙弓有缩窄的趋势,在此阶段通过弓丝扩宽上颌牙弓。治疗第15 月时,37 粘颊面管,在下颌0.018×0.025 英寸钢丝上34-37 的位置辅以0.012 英寸镍钛辅弓,将37直立,排入牙列,纠正锁牙合。同时使用玻璃离子在上颌两第一磨牙上垫颌垫辅助纠正锁(图7)。
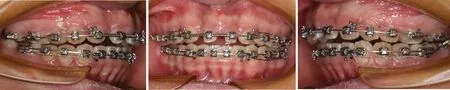
图7 治疗15个月时口内相
(4)治疗16~22 个月:上颌0.018×0.025 英寸钢丝,据修复科治疗方案调整前牙间隙,调整结束后用推簧维持前牙间适当的间隙,同时持续用颌内牵引关闭上颌17-13、23-27散在间隙。在此阶段继续扩宽上颌牙弓,使其与下颌牙弓相匹配。下颌使用0.012 英寸镍钛圆丝作为辅弓两个月后,弃用辅弓,主弓丝依次更换0.016×0.022 和0.018×0.025 英寸镍钛方丝、0.017×0.025 英寸方钢丝,将37 排入牙列。精细调整上下颌牙齿三维方向位置,进一步改善咬合,调整覆牙合覆盖至浅覆牙合浅覆盖,为前牙美学修复提供延长牙冠的空间(图8)。
(5)主动矫治阶段结束,调牙合,上下颌佩戴改良式Hawley 保持器。嘱患者择期拔除38、48。矫治全程患者未出现关节症状。
8.矫治及修复结果
矫治结束后,患者上唇突度得到极大程度的改善,颏肌紧张度缓解,颏部外形改善,颏点居中。上下颌牙列排列整齐,前牙覆牙合、覆盖得到改善,双侧第一磨牙建立完全远中关系,双尖牙牙尖交错,咬合改善。全景片示全口牙列牙根基本平行,未见明显牙根吸收。左右髁突对称,形态佳。头颅侧位片示上颌前牙直立,上颌突度得到改善(图9)。因患者上颌侧切牙为过小牙,考虑到美学效果建议行牙龈成形术及上颌尖牙、第一磨牙改型治疗,与患者充分沟通后,患者仍表示拒绝,故修复后效果仍有进步空间。矫治前后头影测量重叠见图11。矫治前后头影测量值比较见表1 患者矫治前后头影测量值比较。保持18个月时复诊相见图10,可见矫治结果稳定,上前牙唇侧有新骨形成,牙周状态保持良好。
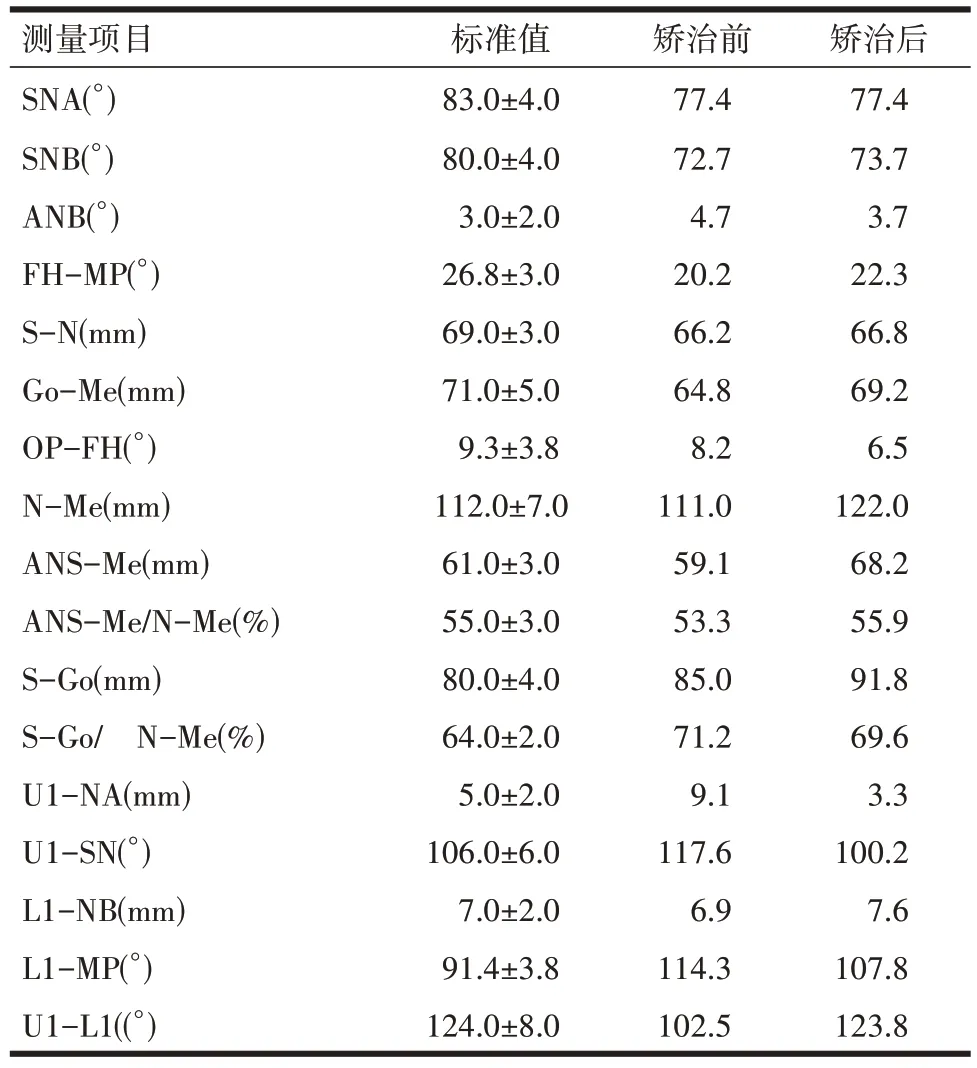
表1 患者矫治前后头影测量值比较

图9 治疗后面相口内相及X线片
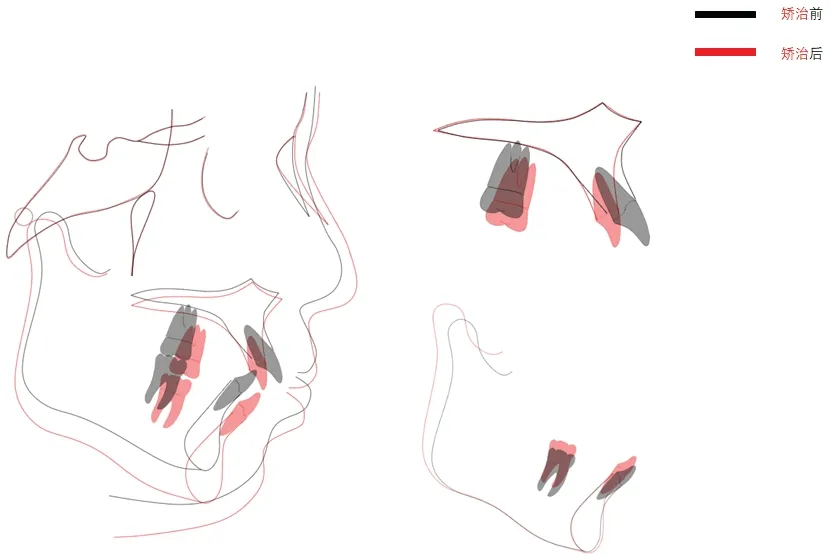
图10 矫治前后头影测量重叠图

图11 保持18个月复诊相
二、讨论
综合评估后认为该患者不适合推上颌磨牙向后的治疗方案,主要是因为两上颌中切牙均有外伤史且已经松动,成年后仍需种植、修复联合治疗,治疗时间跨度大,长期可预测性差[2]。其次,该患者双侧磨牙均超过近中尖对尖的关系,且上颌第三磨牙的牙胚可见,这无疑会增加推上颌磨牙向远中的难度及治疗时间[3]。因此,选择上颌拔牙以改善该患者较大的覆盖及上唇前凸的面型[4]。根据拔牙矫治的患牙优先拔除原则、左右对称原则[5],拔除上颌两颗受过外伤的中切牙是最好的选择。对于下颌来说,若选择拔除下颌双尖牙,则必然希望使矫治后磨牙关系达到中性关系,为匹配上颌第一磨牙位置,下颌支抗磨牙近中前移量很大。同时患者FH-MP 角为20.2°(低角),咀嚼肌肌力大,颌骨密度高,支抗磨牙不易前移升高[5],这也增加了改善磨牙关系的治疗难度。且下颌磨牙近中移动后,下颌逆旋,使得下颌平面角更小,更低角,这不利于改善患者的面型。于面型而言,Mendes LM[6]等人的研究表明,仅拔除上颌两颗磨牙后的轮廓吸引力明显高于拔除四颗前磨牙。又因为患者强烈希望能够尽可能地减少创伤,避免拔牙。因此选择仅拔除上颌两中切牙,第一前磨牙、尖牙、侧切牙顺序替代尖牙、侧切牙、中切牙,改善突度,简化咬合调整[7],建立磨牙完全远中关系作为最终的治疗方案。
牙外伤常常发生于上颌中切牙,这是因为它位于上牙弓的最前端且较为突出[8]。安氏Ⅱ类1 分类的错颌畸形类型会增加这种风险。临床常见安氏Ⅱ类1 分类患者因上颌中切牙外伤前来就诊。在为其制定矫治计划时,需要医生根据牙齿健康状态,错颌畸形类型及程度,年龄等情况综合考虑,平衡正畸,种植,修复的治疗手段,以期达到最好的治疗效果[9]。
采用顺序替代治疗方案时,正畸医生的关注点着重在美学、牙周和牙合学三方面。
美学考量又包括多个方面:①牙龈形态及高度。牙龈顶点常常位于牙冠中线的远中[10]。这对调整侧切牙近远中位置有指导意义。尽可能使侧切牙牙龈顶点与其替代的中切牙的牙龈顶点位置一致。此外,上颌中切牙、侧切牙、尖牙的牙龈高度往往也不在同一水平。研究表明[10],侧切牙龈顶点约较尖牙牙龈顶点和中切牙牙龈顶点连线更靠近牙合向约1mm。这在单侧顺序替代治疗方案中是难以做到的。但双侧顺序替代治疗可以结合牙龈成形术达到这一美学要求[1,11]。②牙齿形态及大小。采用双侧顺序替代治疗后美学修复时,恢复前牙区牙齿的大小比例关系较恢复牙齿正常大小更为重要。研究表明[12],上颌前牙从正面看,中切牙的宽度占23%,侧切牙占15%,尖牙占12%。这一研究结果受到种族差异的影响,可供参考。而侧切牙宽度与中切牙宽度之比为67.28%∽78.36%这一结论相对而言较为稳定。可以作为美学修复时的参考指标。在使用侧切牙代替中切牙时,侧切牙的大小也需要关注。如侧切牙为过小牙,修复过后可能仍然较小,无法达到正常中切牙的大小,若强行修复有可能因冠根比失调导致牙齿寿命缩短,这需要对患者进行更长期的随访。同时,由于尖牙与侧切牙在唇侧形态的不同,矫治结束后尖牙代替侧切牙会使牙弓转角处前移,正面视觉上牙弓较窄[13],露牙笑时不够饱满。这提示在采用顺序替代治疗方案时,可以适当使第一双尖牙较尖牙更颊向,这样修复后可达到更好的美学效果。在采取双侧顺序替代治疗的方案时,修复14、13、12、22、23、24 六颗牙后美学效果最佳[1],其次为修复13、12、22、23 四颗牙[11],最后为仅修复12、22[14]。在矫治前应与患者及其家属充分沟通。表明采用此种方案进行治疗后配合后期完整美学修复可达到令人满意的治疗效果[15]。
调查显示,在牙根最粗壮处即牙颈部,上颌尖牙唇舌向直径较侧切牙唇舌向直径约大2.33 mm[16],但侧切牙颈部牙根唇腭向牙槽骨厚度仅2.66 mm[17]。从这一角度看,尖牙代替侧切牙骨开窗、骨开裂的风险较高。为尽量避免出现骨开窗骨开裂,本病例除了在矫治过程中严格控制转矩和矫治力的大小,还在矫治结束后使尖牙牙根略向远中倾斜,希望尖牙能处在牙槽骨厚度较大的位置,尽可能避免骨开窗骨开裂。从患者治疗结束后的口内相中可以看到,两上颌尖牙的牙龈形态佳,未出现牙龈退缩。但其根形,尤其在近中稍明显。这不仅是因为尖牙牙根直径大,更是因为患者侧切牙为过小牙,牙根也较细小,又因其需替代中切牙,所处位置距离尖牙牙根较远,侧切牙牙根和尖牙牙根间牙槽骨失去牙根支撑,厚度减小,使尖牙根形视觉上较为明显。同时,患者上颌尖牙近中的色素沉着也加重了尖牙根形的视觉效果。在患者保持18 个月后的复诊照(图10)中可见,上颌前牙唇侧有骨质沉积,牙槽骨较矫治结束时丰满许多。这提示在采用顺序替代治疗方案时,可以通过轻力控制,延长治疗时间使牙槽骨可以充分改建,形成良好的牙周支持。
在矫治即将结束时,为获得更加健康稳定的咬合,需要对个别牙齿进行控制和调磨。第一前磨牙较尖牙颊舌径大,且具有舌尖,应尽可能降低舌尖高度,可以适当使牙冠舌倾或调磨舌尖,以不妨碍下颌侧方运动为宜。又因为上颌尖牙牙尖偏近中,而上颌第一前磨牙颊尖偏远中,为建立更完善的尖牙保护牙合可以适当使第一前磨牙近中倾斜,或进行改形修复治疗。至此,本病例患者的第一前磨牙颊尖可以代替尖牙形成良好的尖牙保护牙合(图12)。资料显示越靠近颈部尖牙的牙冠厚度较侧切牙越大[18],通过适当压低尖牙和调磨尖牙牙尖以使前伸运动时尖牙能更好的代替侧切牙行使切导的功能。本病例患者侧切牙为过小牙,为协调过小牙修复效果以及避免前伸牙合干扰,为患者部分压低尖牙,建议患者在前牙美学修复时恢复前牙美学比例关系和覆牙合覆盖。但患者秉持最小创伤的想法,仅对侧切牙行改形修复治疗,图12 可见修复后的上颌前牙可以行使切导功能。为日后出现由下颌前牙升高导致的前牙区咬合接触过重及咬合干扰等问题,在矫治结束时即要确保前后牙区建立良好的,稳定的咬合关系,必要时可以进行调牙合使咬合关系进一步完善—牙尖交错位时后牙广泛均匀接触,前牙轻接触或不接触;侧方牙合即前伸牙合时没有咬合干扰。推荐使用压膜保持器保持,以期在垂直向上获得更好的保持,同时为了避免长期佩戴压膜保持器导致后牙开牙合,可同时于夜间佩戴哈雷保持器。Wakako[14]医生的报告表明在顺序替代治疗结束后4年,在美学、牙周和牙合学三方面其治疗效果都保持稳定,本病例矫治结束18 个月时治疗效果也较为稳定。研究表明[19],顺序替代治疗和直接修复治疗相比,颞下颌关节功能障碍的体征和症状的患病率没有明显差异。相较于上下颌同时拔牙方案,仅拔除两上颌中切牙后患者的咀嚼面积更大,咀嚼效率更高。但下颌第二磨牙远中部分没有咬合,又见患者18、28 未萌,故暂不建议患者拔除,若其能正常萌出至建牙合,则可进一步增加咬合接触面积,提升咬合效率[20]。

图12 咬合检查后牙合相
在矫治过程中,除需注意上下牙弓矢状向关系外,还要格外注意匹配上下颌牙弓宽度。WALA 嵴是下颌骨膜龈联合处最突出的部分,由其形态可以衍生个体化的牙弓形态。它与牙冠轴面点(FA)的水平距离为一变化较小的数值,在第一磨牙处均值为2.77 mm[21,22]。Andrews 认 为下 颌磨 牙应 在基 骨中直立,提出FA 应在距WALA 嵴水平距离为2 mm的位置。由此基本可以确定下颌牙弓宽度。Andrews 六要素中提到,处于理想位置的上颌第一磨牙近中腭尖间距与下颌第一磨牙中央窝间距应基本相等[23]。由此即可确定理想的上颌牙弓宽度。在制定方案时,可以使用这种方式确定理想牙弓形态与宽度,采取合适的治疗方式尽可能使上下牙弓达到理想位置。综合本病例患者的治疗方案及其巨大的生长发育潜力,为其选择被动自锁托槽进行矫治(该托槽系统的持续轻力可以实现尖牙及磨牙的颊侧牙槽骨适应性扩展,使牙齿整体移动,获得良好的宽度扩展效果[24])。通过治疗后模型分析得知(图13),下颌牙与WALA 嵴水平距离基本正常,上颌第一磨牙远中腭尖间距为44.5 mm(因最终建立磨牙完全远中关系,故采用上颌第一磨牙远中腭尖为标志),下颌第一磨牙中央窝间距为45.4 mm。基本符合Andrews 六要素,上颌宽度稍有不足。这可能是因为磨牙近中移动后,基骨弓由后向前逐渐缩窄,上颌牙弓有缩窄趋势。但有研究表明[25],对于安氏Ⅱ类1 分类错牙合畸形,拔牙矫治不会引起牙弓的缩窄。本病例治疗结束时上颌牙弓宽度也较矫治前增大,矫治结束时上颌左右侧第一磨牙中央窝间的宽度为48.5 mm,较矫治前46.2 mm 增大。经测量,治疗结束时前牙Bolton 比为75.1%(使用修复后上颌侧切牙、尖牙、第一双尖牙的宽度进行计算),全牙列Bolton 比为94.1%(将上颌第二磨牙的近中颊尖计入上牙弓长度),前牙Bolton 比偏小,而全牙Bolton 比偏大。可见,拔除中切牙后采用顺序替代治疗会一定程度降低前牙Bolton 比,但模型分析时,上颌尖牙处覆盖却仅有1.3 mm,这是因为矫治时有意压低尖牙以避免尖牙替代侧切牙时其牙尖造成咬合干扰。对于全牙Bolton 比,即使纳入上颌第二磨牙的近中颊尖进行计算,其值仍旧偏大。除患者本身牙齿大小变异外,单颌拔牙也是造成这一结果的重要原因。此时可以在患者知情同意的前提下采取上颌前牙修复改形或下颌牙片切的方式进行改善。但更为重要的是,在制定治疗方案时,尤其是对于已经过了生长发育高峰期的患者,应留意上下颌牙弓宽度的匹配关系。提前利用CT,模型分析计算扩弓量,合理安排牙性扩弓和骨性扩弓比例,选择合适的扩弓方式,慎重决定拔牙方式。
从治疗前的侧位片中可以看到,患者C2,C3 和C4 颈椎下表面平直,根据改良颈椎分期法[26]可知此时患者正处于CVSⅠ期,属生长发育高峰前期。在治疗后的侧位片中,患者C2,C3 和C4 颈椎下缘凹陷,C3 和C4 为垂直向矩形,可判断患者已属CVSⅤ期,生长发育高峰期后,可见患者额窦,上颌窦,鼻骨、上下颌骨明显生长。矫治前后曲面断层片也显示两侧颞下颌关节发育改建,矫治结束时两侧髁突对称,形态佳。这源于颞下颌关节生长发育高峰期间适应能力强,改建较为活跃,同时也和矫治结束后建立的健康稳定的咬合关系有关。对比治疗前后侧位片,矢状向上,下颌体长度(Go-Me)增加4.4 mm,ANB 角减小1°,这使患者颏部形态更佳,侧貌较矫治前更加流畅。垂直向上,患者为水平生长型,矫治前后前下面高增加9.1 mm,后下面高增加6.8 mm,下颌平面角虽较矫治前增加2.1°,但仍为低角。在适当的正畸治疗措施下,患者颌骨的生长发育为其带来了巨大收益,这提示正畸医师把握生长发育高峰期,应用颌面部生长发育的规律,提升治疗效果。从牙性头影测量项目来看,上颌切牙唇倾有较大改善,治疗后U1-NA 距和U1-SN 角虽均在正常值内,但已临界最小值,有舌倾的倾向。治疗结束后,L1-NB距在正常值范围内略有增加,L1-MP角减小但仍较正常值大。出现这种变化的原因有四:一是排齐下颌牙列过程中引起下切牙唇向移动同时减小下切牙的转矩;二是患者下颌骨生长发育使下颌平面角增加,引起L1-MP 角变化;三是下颌前部牙槽突高度增加,OP-FH 角减小,引起下切牙位置变化;四是患者的ANB 角为正常偏大值,下颌切牙无法避免的出现部分唇倾代偿颌骨的矢状向位置不调。因矫治前后患者生长发育变化较大,前颅底长度也因鼻骨的生长而增加。这给制作头影测量重叠图带来一定难度。本文在颅底影像重叠时选择以S 点为起点沿SN 连线进行重叠,在下颌骨影像重叠时选择下颌联合内部骨皮质轮廓进行重叠,在上颌骨影像重叠时选择前鼻棘定位、硬腭平面重叠[27],以获得更加直观的重叠图。
在拔除前牙进行矫治时,初期很长一段时间前牙区存在较大的间隙。患者常难以接受。这不仅需要及时与患者及其家属沟通。也需要医生在矫治过程中为患者寻找更加美观的掩饰方法。我们为拔除前牙进行矫治的患者设计制作了一种临时义齿(图14):比色选择预成型牙片,将其与牙色自凝塑料粘合,捏塑成形后打磨抛光。使用自凝塑料将托槽粘接于临时义齿上,再使用托槽将临时义齿悬挂于弓丝上。为防止其在圆丝上旋转,可以适当在腭侧增加基托。该义齿与相邻两牙之间需要留有一定缝隙,以利于关闭缝隙。随着缝隙关闭,可以先逐渐将该义齿磨窄,后再将该义齿磨薄,以避免妨碍关闭间隙。该方法临床效果良好。可被绝大多数患者接受。
——基于牙弓形态发育不良的儿童错牙合畸形诊断与阻断治疗

