医患共同决策在2型糖尿病病人中应用的范围综述
马娟娟,孙淑艳,贾红红,张 慧
糖尿病(diabetes mellitus,DM)是一种多病因的代谢性疾病,临床常见的类型为2型糖尿病(type 2 diabetes mellitus,T2DM)[1]。2021年国际糖尿病联合会发布的数据显示,全球有5.37亿成年人患有糖尿病,其中90%以上是2型糖尿病,预计到2045年病人数将达7.83亿[2]。2型糖尿病病人不断年轻化且患病率呈逐年增长趋势,亟须有效的健康管理模式进一步改善现状[3]。医患共同决策(shared decision making,SDM)是以病人为中心,医护人员使用决策辅助工具与病人的个人价值观和偏好相结合,以做出最佳决策。因2型糖尿病病人在治疗方案的选择上容易发生决策冲突。因此,本文基于范围综述框架[4],对医患共同决策应用于2型糖尿病领域的相关文献进行分析,以期为2型糖尿病病人参与临床护理决策和健康管理提供借鉴和参考。
1 资料与方法
1.1 确定研究问题
本研究以范围综述为框架,基于研究的问题包括:1)医患共同决策实施的决策辅助工具有哪些?2)决策辅助工具的应用情况如何?3)医患共同决策在2型糖尿病病人中使用的效果如何?
1.2 文献纳入与排除标准
纳入标准:1)研究主题为医患共同决策应用于2型糖尿病的治疗、诊断及随访。2)研究对象为2型糖尿病病人。3)文献类型包括文献综述、证据总结、随机对照试验(RCT)、类实验研究、队列研究、横断面研究、质性研究、专家意见、个案研究、案例系列报道等。排除标准:1)非中英文文献;2)无法获取全文的文献、会议论文;3)重复发表的文献;4)研究内容未提及医患共同决策内容或效果的文献。
1.3 检索策略
计算机检索PubMed、Cochrane Library、Embase、Web of Science、CINAHL、Scopus、中国知网、中国生物医学文献数据库(CBM)、维普数据库和万方数据知识服务平台;检索时限为建库至2023年1月。采用主题词与自由词相结合的检索方式,中文检索词包括“医患共同决策”“共享决策”“参与决策”“2型糖尿病”“二型糖尿病”。英文检索词包括“shared decision-making”“shared decision making”“clinical decision”“type 2 diabetes mellitus”“type 2 diabetes”“T2DM”。
1.4 文献筛选及资料提取
检索出的文献导入NoteExpress软件进行整理和去重,由2名研究者根据纳入与排除标准筛选文献,如有分歧,与第3名研究者讨论决定。提取文献基本信息:题目、作者、发表时间、国家或地区、研究类型、样本量、干预和对照措施、干预周期、干预手段类型及结局指标等。
2 结果
2.1 文献筛选结果及纳入文献基本特征
检索数据库共获得956篇文献,排除重复文献,通过阅读题目、摘要、全文最终纳入20篇[5-24]文献,包括英文文献15篇[6,11-24],中文文献5篇[5,7-10];发表时间为2010—2022年。文献筛选流程见图1,纳入文献基本特征见表1。

表1 纳入文献基本特征
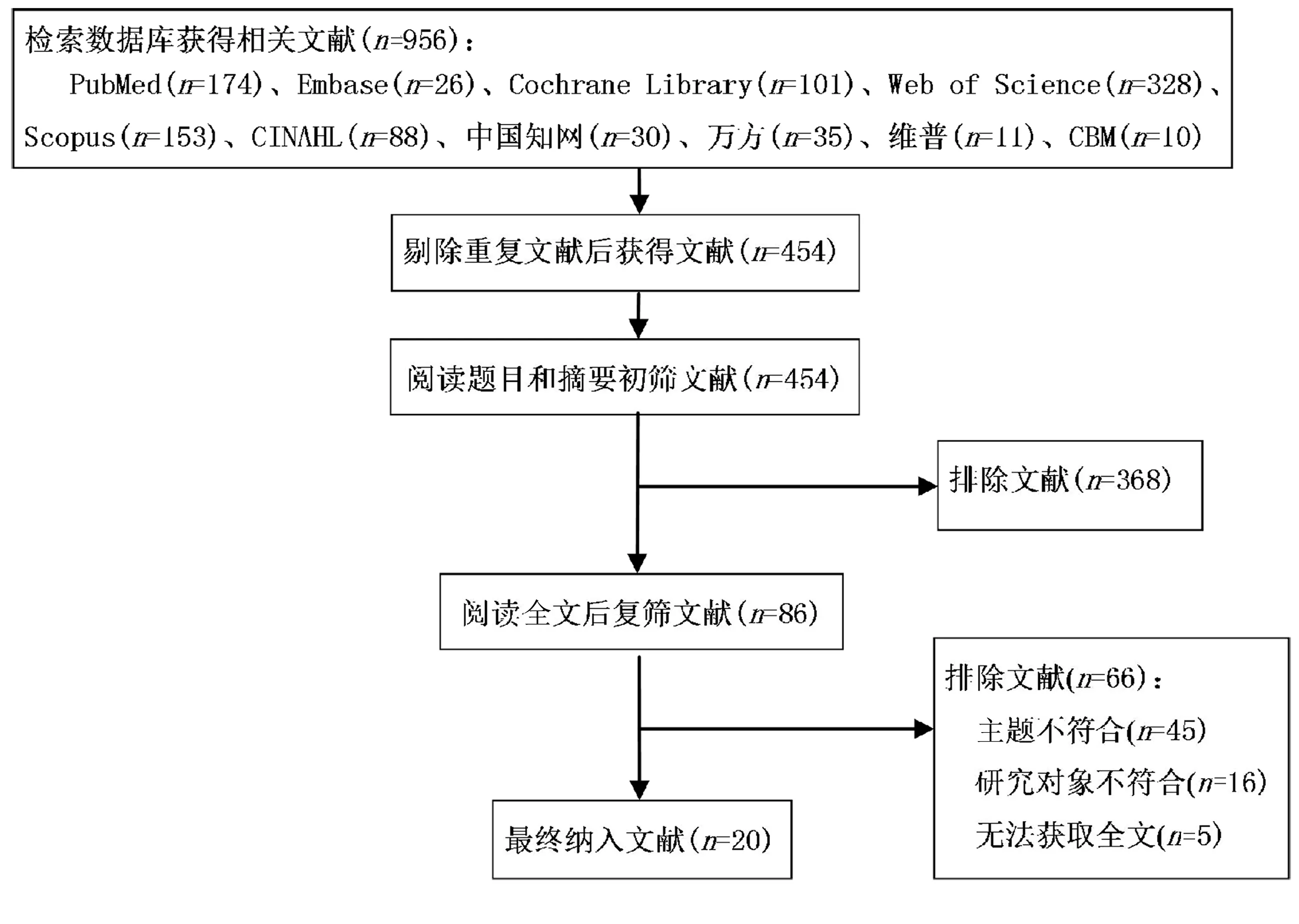
图1 文献筛选流程图
2.2 医患共同决策实施的决策辅助工具
决策辅助是指经过专业培训的医护人员通过面对面或远程指导的方式为病人提供决策帮助,它是临床决策的一种主要类型。决策辅助工具为病人提供基于循证的临床决策选择和可能的风险信息,帮助病人明确决策的相关利弊[25]。医患共同决策辅助工具形式包括音频、视频、手册和课程[10,19]。具体内容:1)以证据为基础的信息利弊和治疗糖尿病的目标;2)鼓励病人参与医患共同决策管理;3)说明决策的利弊及药物的不良反应;4)帮助病人了解血糖正常值及确定血糖控制范围;5)根据病人的个人价值观及偏好制定最佳决策并达成协议[8-9,11-12,14,17]。
2.3 医患共同决策在2型糖尿病病人自我管理中的应用效果
2.3.1 医患共同决策能提高病人的疾病感知水平
目前研究表明,医患共同决策对于提高2型糖尿病病人疾病感知水平的有效性得到了广泛证实[15-16,18,22]。Perestelo-Pérez等[18]对86例2型糖尿病病人进行干预,研究结果证实医患共同决策能有效提高2型糖尿病病人并发症的风险意识。有效的风险感知有助于降低糖尿病并发症的发生率,并促进疾病治疗。医患共同决策的实施将病人的个人偏好带入决策过程,不仅提高了病人掌握疾病知识的积极性,还促进了目标设定。
2.3.2 医患共同决策能提高病人满意度,改善决策质量
有研究表明,医患共同决策在提高2型糖尿病病人治疗满意度、决策质量并减少决策冲突方面具有积极意义[10,15,17]。Bailey等[17]使用病人决策辅助(patient decision aid,PDA)对225例病人开展随机对照研究,结果显示,实施PDA的干预组病人决策冲突和决策自我效能方面有显著改善。Karagiannis等[15]使用决策辅助工具对101例病人干预后,增强了病人对医生的信任和满意度,减少了决策冲突。糖尿病作为一种常见的慢性疾病,病人与医护人员需要长期接触,医患共同决策的实施有效拉近了医患关系,有助于改善临床决策质量。
2.3.3 医患共同决策能够帮助病人控制血糖和血脂水平
血糖值是糖尿病治疗的主要结局指标,病人的血糖控制对其健康结局至关重要[26]。国际糖尿病联盟提出糖尿病治疗的5个要点,分别为饮食控制、药物治疗、运动疗法、血糖监测和健康教育。研究显示,医患共同决策的实施在2型糖尿病病人控制血糖和血脂中发挥着重要作用[5-10,13,15,18]。李彦等[10]使用决策辅助手册对78例病人开展随机对照试验表明,干预组与对照组病人血糖水平均得到改善,但干预组病人药物不良反应发生率显著低于对照组。Corser等[27]的预试验研究结果显示,干预组病人BMI、三酰甘油、总胆固醇水平显著低于对照组。医患共同决策通过提高2型糖尿病病人的自主权来增强其赋能及自我管理,具有较高的临床实用价值。
3 讨论
3.1 医患共同决策可提供个性化决策支持
医患共同决策是医护人员和病人及其家属共同进行决策,医护人员充分告知病人各种治疗方法的风险与效益,病人权衡利弊并与医护人员充分交流后共同做出最佳决策[28]。通过医患共同决策,病人根据每种药物的不同优缺点(如有效性、成本、低血糖风险、副作用)来做出利于自己治疗的决策。随着我国糖尿病专科护士和护理门诊的发展,护理人员在2型糖尿病病人的个体化饮食、运动指导和血糖监测等方面扮演着越来越重要的角色[29]。通过决策辅助工具的应用,护理人员可以更准确地评估病人的血糖管理情况,进行个体化的饮食和运动指导,以改善临床结局[30]。
3.2 医患共同决策在糖尿病领域的干预内容要素多样
在临床糖尿病领域中应用医患共同决策对2型糖尿病病人进行干预指导,可以提高病人的自我管理水平,主要反映在糖化血红蛋白值(HbA1c)、BMI值、糖尿病相关知识水平、自我效能感、决策冲突等指标的变化。医护人员通过整合最新循证证据,列出不同治疗护理方案,借助决策辅助的方式告知病人不同方案的利弊,在此过程中病人的糖尿病相关知识水平得到提升,进而有利于2型糖尿病病人有效控制血糖和BMI水平[31]。医患共同决策改善了病人的自我效能感,这可能是由于医患共同决策的实施有效拉近了医患之间的距离,有助于减少决策冲突以改善临床决策质量[32]。干预后期,医护人员通过评估病人的决策冲突情况及满意度来跟进治疗护理效果,以便动态调整方案,由此显示出医患共同决策模式在糖尿病管理中的极大优势。
3.3 医患共同决策现状及发展前景
医患共同决策目前被认为是实现高质量医疗保健的关键组成部分,是促进以病人为中心的重要举措[3]。目前,国外研究多为决策辅助工具的开发和可行性评估。国内关于医患共同决策的研究尚处于初步阶段,在2型糖尿病领域的应用较少,且存在诸多挑战,如部分困难地区因经济状况限制其发展;部分病人存在依从性较差的情况;干预相对耗时,临床医生缺乏足够的时间与病人沟通等[11,14,33]。随着我国医疗卫生行业的不断发展,医护人员逐渐认识到病人的个人偏好在临床决策中的重要作用[28]。在未来研究中需进一步加强对医护人员的决策培训,加大医疗卫生部门的资金及政策支持。
4 小结
医患共同决策模式在2型糖尿病病人自我健康管理领域中的应用效果较好。不仅能帮助病人提高疾病感知水平、治疗依从性和满意度,改善决策质量、控制血糖和血脂水平等,同时还可有效拉近医患之间的距离。干预的有效性和可行性已得到初步证实,还需进一步进行成本效益的评估。医护人员需提高临床决策能力,为2型糖尿病病人提供基于需求的个性化支持,提高资源利用效率,改善临床结局。

