急性脑出血患者下肢深静脉血栓形成的危险因素分析
郑昕,郭军平,张润华,冀瑞俊
我国脑出血疾病发病率占卒中的18.8%~47.6%,明显高于西方国家的15%[1]。脑出血发病凶险,常遗留肢体功能障碍,导致患者长时间卧床,易发栓塞性疾病。下肢深静脉血栓形成(deep venous thrombosis,DVT)是急性脑出血后常见的并发症之一,可导致肺栓塞、血栓后综合征和慢性血栓栓塞性肺动脉高压,增加患者的死亡率[2]。急性脑出血患者在治疗过程中可能受到多种因素的综合作用如应用甘露醇脱水治疗等,更易发生DVT[3]。临床对于预防急性脑出血患者并发DVT关注较多,但目前关于其发生时间及影响因素尚未达成一致意见。本研究探讨脑出血患者DVT的发生时间及危险因素,为规范DVT预防工作及改善患者预后提供依据。
1 对象与方法
1.1 研究对象 本研究人群来自首都医科大学附属北京天坛医院神经内科开展的急性卒中住院并发症队列(in-hospital medical complication after acute stroke,iMCAS),该队列是连续性、前瞻性登记队列。纳入标准:①年龄≥18岁;②根据世界卫生组织标准,诊断为脑出血;③经头颅CT/MRI确认为出血性卒中;④从发病到住院时间<7 d;⑤患者及家属签署知情同意书。排除标准:①临床资料不完整;②入院后24 h病情变化转至重症医学科或死亡。根据研究对象住院期间是否发生DVT分为DVT组和无DVT组。本研究经首都医科大学附属北京天坛医院医学伦理委员会审核批准(审核批号:KY2014-023-02)。
1.2 诊断标准 DVT诊断标准参照《深静脉血栓形成的诊断和治疗指南(第三版)》[4],均通过彩色多普勒超声检查确诊。患者住院3 d内及以后每周均进行无症状DVT筛查;对于有症状(如肿胀、凹陷性水肿、发红、压痛等)DVT,由临床医师进行判断后立即行彩色多普勒超声检查确诊。本研究仅统计入院后发生的DVT,并记录住院期间每次超声检测DVT形成的时间。
1.3 资料收集 通过基于网络的病例报告表从医疗病例中提取与DVT形成相关的因素,主要包括:①人口学因素,如年龄、性别;②卒中危险因素,包括高血压、糖尿病、高脂血症、心房颤动、冠心病、卒中史、吸烟史;③合并疾病信息,包括心力衰竭、心脏瓣膜病、慢性阻塞性肺疾病、肝硬化、消化道溃疡、肾衰竭;④既往抗血小板药及抗凝药治疗情况;⑤卒中前残障情况;⑥住院时病情信息,包括出血部位、出血体积、入院NIHSS评分、入院收缩压、入院舒张压、BMI;⑦入院化验检查指标,包括白细胞、红细胞、血红蛋白、血小板、TG、TC、HDL-C、LDL-C、血糖、尿酸;⑧时间资料,包括发病至入院时间、住院时间和DVT发生时间。
1.4 统计学方法 本研究采用SAS 9.4和SPSS 17.0软件进行统计分析。符合正态分布的连续性变量以表示,采用t检验进行比较;非正态分布的连续性变量以M(P25~P75)表示,采用Mann-Whitney检验进行比较。分类变量以例数和百分比表示,采用卡方检验进行比较。同时按照性别、年龄、入院时NIHSS评分分层,采用Fisher确切概率法比较不同性别患者DVT发生率,采用趋势性检验分析DVT的发生率与年龄、入院NIHSS评分的关系。采用多因素logistic回归分析探索脑出血患者的DVT危险因素,纳入年龄、性别以及单因素分析中P<0.10的变量进行向后逐步回归分析,统计各变量的OR值和95%CI。以双侧P<0.05为差异有统计学意义。
2 结果
2.1 基线资料 共纳入314例患者,DVT组18例(5.7%),无DVT组296例(94.3%)。DVT组患者平均年龄为(64.1±14.7)岁,女性患者8例(44.4%);无DVT组患者平均年龄为(54.2±14.0)岁,女性患者85例(28.7%)。两组患者中,DVT组患者入院时的年龄、有冠心病病史患者比例、合并肝硬化并发症患者比例、使用过抗血小板药物患者比例、入院NIHSS评分、住院时间均高于无DVT组,有吸烟史患者比例低于无DVT组,差异有统计学意义,其余指标差异均无统计学意义(表1)。
2.2 脑出血并发下肢深静脉血栓形成的多因素分析 多因素logistic逐步回归分析结果显示:女性、既往冠心病病史、入院NIHSS评分高、住院时间长是脑出血患者DVT发生的独立危险因素(表2)。由此构建多因素logistic回归模型:=-6.12+1.23×女性+1.93×冠心病病史+0.14×入院时NIHSS评分+0.07×住院时间,该模型ROC曲线的AUC为0.8014(图1)。
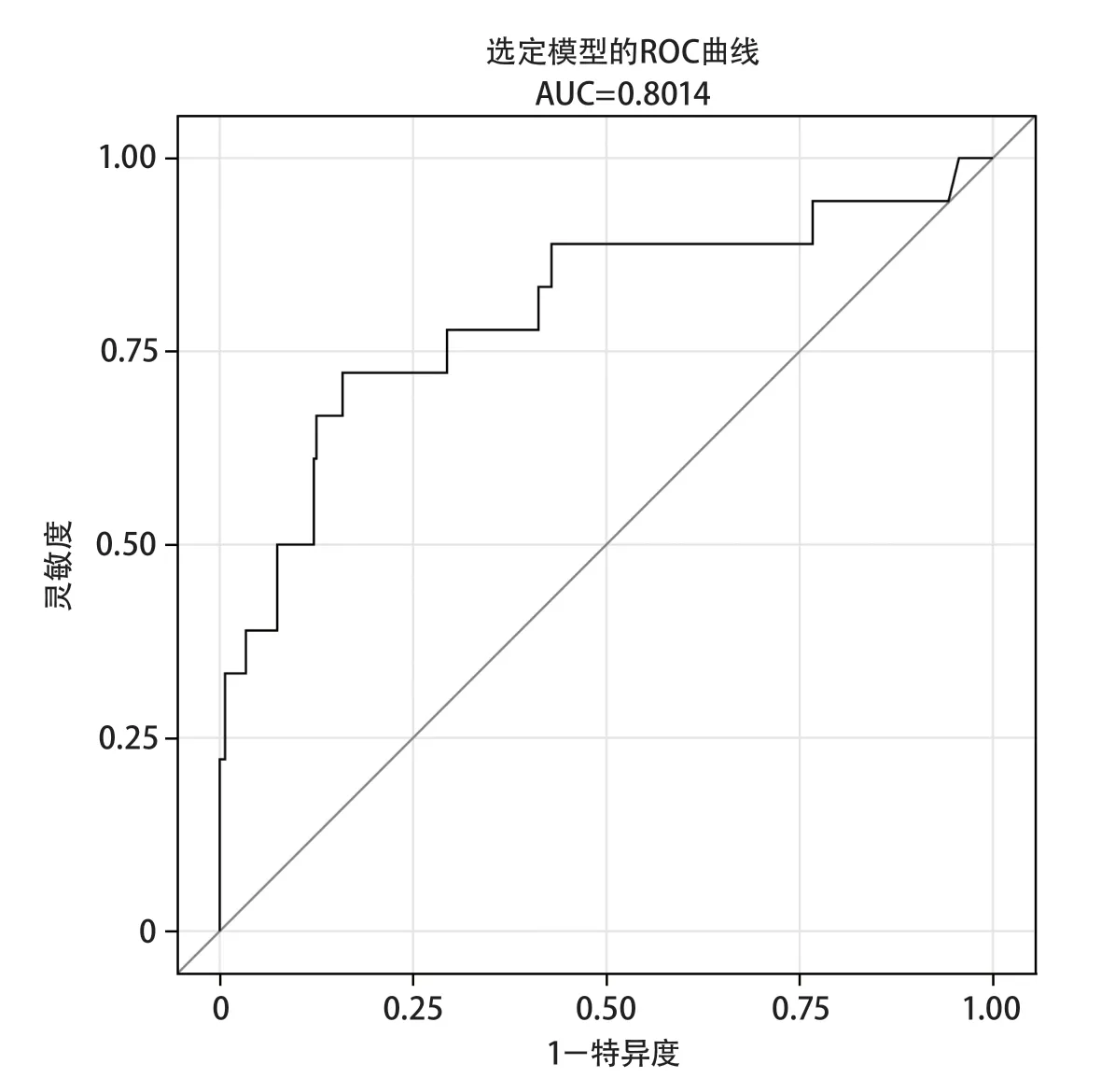
图1 模型的ROC曲线
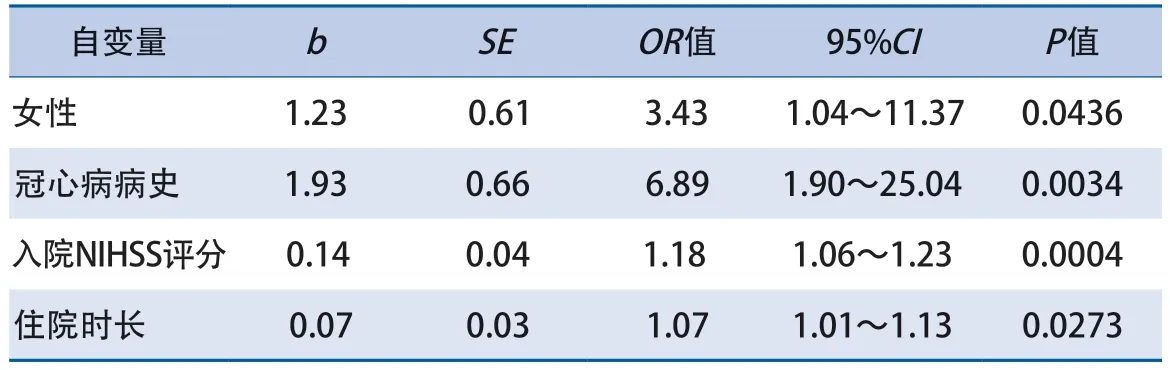
表2 脑出血相关下肢深静脉血栓形成危险因素的多因素logistic回归分析
2.3 脑出血患者下肢深静脉血栓形成发生率分析 按照性别分类:18例DVT患者,男性的发病率为4.52%,女性的发病率为8.60%,男女之间DVT发生率差异无统计学意义(P=0.1559)。按照年龄分类:年龄在<40岁、40~49岁、50~59岁、60~69岁、≥70岁的发病率分别为2.00%、1.92%、4.35%、9.09%、11.63%,DVT发生率随着年龄的增加而增加(P趋势=0.0102)。按照NIHSS评分分类:NIHSS评分0~1分、2~4分、5~10分、>10分的发病率分别为1.18%、2.30%、5.97%、14.67%,DVT发生率随着NIHSS评分的增加而增加(P趋势=0.0002)(图2)。

图2 脑出血相关下肢深静脉血栓形成的发生率
2.4 脑出血患者下肢深静脉血栓形成发生的时间特征 患者从发生脑出血到DVT确诊的中位时间为7.5(4.0~9.0)d。脑出血后发生DVT的患者从入院到DVT确诊中位时间为4.0(1.0~7.0)d。
3 讨论
DVT是急性脑出血患者住院期间常见的并发症,出血性卒中DVT的发生率明显高于缺血性卒中[5]。为了减轻脑水肿临床上会应用甘露醇等脱水利尿剂,导致患者血液浓缩、血容量不足、血液黏稠度加重,造成高凝状态,并且高渗性液体长时间输注可导致患者静脉血管内皮损伤,血管壁上发生血小板黏附聚集,释放生物活性因子,抗凝活性下降,纤溶机制异常,促使血栓形成。DVT的发生不但增加了患者的致残率,影响疾病预后,而且使治疗的难度加大、患者住院时间延长、医疗费用增加,病情发展严重者甚至可并发肺栓塞而危及生命[6]。因此,了解和分析脑出血患者DVT的发生率、发生时间及相关危险因素,对预防和减少脑出血患者DVT形成,以及提供预见性和针对性的护理至关重要。
本研究显示急性脑出血发生4~9 d患者DVT发生率最高,中位时间为7.5 d。吴晓莉等[7]研究也显示DVT于卒中后2~4 d即可出现,大部分发生在卒中后7~10 d,部分可累及双下肢。因此在患者入院10 d内应重点关注DVT危险因素评估,加强对患者病情的观察并进行早期护理干预,减少DVT的发生。
本研究显示女性发生率较高,为8.60%,与既往研究女性患者DVT发生率高于男性的结论一致[8]。动脉硬化、血管损伤为脑出血发病的重要病理机制,这可能与女性患者绝经后雌激素分泌减少导致的雌激素血管保护作用及抗感染能力减弱有关[9]。
合并冠心病的患者在脑出血急性期并发DVT的风险增高。冠心病不仅是诱发卒中最常见的病因,也是DVT形成的重要前驱因素[10]。由于冠状动脉粥样硬化致使血管内皮损伤,引起血小板加速黏附聚集。随着体内凝血因子的累积,抗凝物质不断减少,血液处于高凝状态,最终导致血栓的形成。
神经功能缺损程度也与DVT的发生密切相关,入院NIHSS评分是DVT发生的独立危险因素,NIHSS评分越高DVT的发生率越高[11]。入院高NIHSS评分说明患者脑出血急性期病情重,神经功能受损严重,卧床时间长,致使下肢肌肉松弛、肌张力下降、小腿肌肉泵功能减退、血流滞缓,是DVT的易患因素[12]。NIHSS评分高的患者常伴有入量不足,而脑出血脱水治疗又进一步加重凝血[13],导致患者体内的血浆纤维蛋白原含量明显升高,DVT的发生风险增加[14]。
本研究显示,住院时长是DVT的独立危险因素。患者平均住院日增加,可能与患者病情相对较重、并发症较多有关,二者有相互影响的关系[15],当患者卧床时间延长时,DVT发生率会随之增加。对于长时间卧床的脑出血患者,早期的运动干预能够起到预防DVT的作用。
综上所述,脑出血后DVT多发生于出血后7.5 d,且女性、既往冠心病病史、入院NIHSS评分及住院时长与DVT的发生相关,入院高NIHSS评分及住院时间长是DVT发生的独立危险因素。在今后的临床工作中,应对以上时间点以及有相关高危因素的患者加以关注。尽早采取干预措施,从而预防和早期识别DVT。入院后1周内是发生DVT的高峰,在这一时间段内,应密切监测患者生命体征及病情变化,观察患者双下肢皮温、周径及足背动脉搏动等变化,及早进行实验室相关检测检查并监测结果。对于脑出血后无症状DVT患者,应动态监测D-二聚体水平并定期复查下肢血管超声,及时发现患者相关异常体征,控制危险因素,监测水电解质变化,每日定时指导和协助患者进行下肢主被动运动,对于偏瘫患者及早使用下肢间歇加压充气装置,缓解静脉血流滞缓状态,增加血流速度,改善血液循环,防止凝血因子聚集以及黏附于血管内膜,减少DVT。同时还需医护配合积极抗栓治疗,对患者进行健康宣教,以提高工作实施效果。本研究的不足在于样本量较小,结果可能不够稳健。但考虑到该类患者较为少见,且结果具有可解释性,因此对结果进行了展示,该结果尚需更大样本量的研究进行验证。
【点睛】入院后1周内是急性脑出血患者发生下肢DVT的高峰,临床应重点关注女性、有冠心病病史、入院时病情重、住院时间长的患者。

