磁共振动态增强成像定量参数对子宫内膜癌诊断及术前分期的评估价值
徐佳敏,黄丽军
(常熟市第一人民医院影像科 江苏 苏州 215500)
子宫内膜癌是妇科常见恶性肿瘤之一,好发于绝经后女性,目前外科手术是主要治疗手段,通常情况下大部分患者在早期治疗后预后较好。但相关研究表明,子宫内膜癌手术方案的制定与病理分期、淋巴结转移等因素密切相关[1]。因此,如何采取有效手段准确评估子宫内膜癌术前病理分期尤为重要。近年来,随着影像学技术的发展,磁共振动态增强成像(dynamic enhanced magnetic resonance imaging,DCE-MRI)凭借软组织分辨率高、多序列扫描、多方位成像的优势,受到临床医生的广泛关注。另外,与常规MRI相比,DCE-MRI可通过定量参数准确反映组织的微观变化,进而提高良恶性肿瘤的诊断准确率[2-3]。但目前DCE-MRI定量参数对子宫内膜癌诊断及术前分期评估的研究鲜有报道。鉴于此,本研究旨在探讨DCE-MRI定量参数对子宫内膜癌诊断及术前分期的评估价值,报道如下。
1 资料与方法
1.1 一般资料
选取2020年1月—2022年12月常熟市第一人民医院收治的子宫内膜癌患者116例,设为子宫内膜癌组;另选取同期50名子宫内膜良性病变患者为对照组。子宫内膜癌组年龄38~75岁,平均(58.25±3.16)岁;病理类型:子宫内膜样腺癌61例,腺鳞癌32例,其他23例;月经状态:已绝经83例,未绝经33例。对照组年龄35~72岁,平均(57.66±3.09)岁;疾病类型:子宫肌瘤27例,子宫内膜息肉15例,其他8例;月经状态:已绝经36例,未绝经14例。两组一般资料比较差异无统计学意义(P>0.05),有可比性。患者均知情同意并签署知情同意书纳入标准:①均经病理学等检查确诊为子宫内膜癌、子宫内膜良性病变;②患者依从性良好,均行DCE-MRI检查。排除标准:①合并其他恶性肿瘤者;②入组前接受放化疗、内分泌等治疗者;③存在MRI检查禁忌证或图像伪影过重、无法判断者;④妊娠或哺乳期妇女;⑤ 合并严重精神系统疾病者。
1.2 方法
采用飞利浦Achieva 3.0型磁共振扫描仪,8通道相控阵体线圈,先行轴位、冠状位及矢状位扫描,T1加权成像(T1WI)轴位:TR/TE为560 ms/6.25 ms,层厚5 mm,层间距1 mm,矩阵256×320,激励次数1次。T2加权成像(T2WI)轴位:TR/TE为500 ms/93 ms,层厚5 mm,层间距1 mm,矩阵320×256,激励次数2次。之后切换至DCE-MRI模式,扫描序列参数:TR/TE为4.24 ms/1.66 ms,层厚3.6 mm,层间距1 mm,矩阵138×192,翻转角15°。扫描结束后,将多b值DWI图像上传至Intellispace Porta l9.0工作站,由1名影像学医生根据图像手动勾画3个感兴趣区域,应用Tissue 4D分析软件测量DCE-MRI定量参数,包括标准表观弥散系数(ADC-stand)、双指数模型参数慢速表观弥散系数(ADC-slow)、双指数模型参数快速表观弥散系数(ADC-fast)、转运常数(Ktrans)、速率常数(Kep)、细胞外空间体积分数(Ve),每项指标均连续测量3次,取平均值。
1.3 术前分期评定标准
参照国际妇产科联盟(FIGO)修订的手术-病理分期标准[4],其中肿瘤浸润深度<1/2肌层为Ⅰa期;肿瘤浸润深度≥1/2肌层为Ⅰb期;肿瘤侵犯宫颈间质,无宫体外蔓延为Ⅱ期;肿瘤局部和(或)区域扩散为Ⅲ期。
1.4 统计学方法
采用SPSS 26.0统计软件分析数据。符合正态分布的计量资料以()表示,两组间比较采用独立样本t检验,多组间采用方差分析;计数资料以频数(n)、百分率(%)表示,行χ2检验;相关性采用Spearman相关性分析;诊断效能采用ROC曲线分析;以P<0.05为差异有统计学意义。
2 结果
2.1 两组DCE-MRI定量参数比较
子宫内膜癌组患者DCE-MRI定量参数ADC-stand、ADC-slow、ADC-fast水平低于对照组,Ktrans、Kep、Ve水平高于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组DCE-MRI定量参数比较()
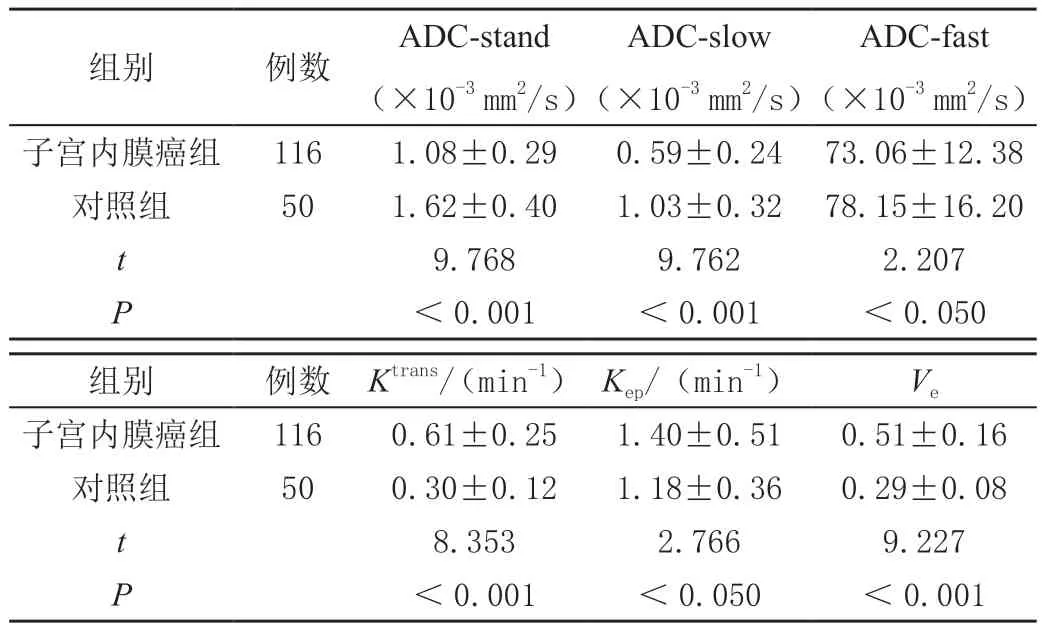
表1 两组DCE-MRI定量参数比较()
ADC-fast(×10-3 mm2/s)子宫内膜癌组1161.08±0.290.59±0.2473.06±12.38对照组501.62±0.401.03±0.3278.15±16.20 t 9.7689.7622.207 P<0.001<0.001<0.050组别例数ADC-stand(×10-3 mm2/s)ADC-slow(×10-3 mm2/s)组别例数Ktrans/(min-1)Kep/(min-1)Ve子宫内膜癌组1160.61±0.251.40±0.510.51±0.16对照组500.30±0.121.18±0.360.29±0.08 t 8.3532.7669.227 P<0.001<0.050<0.001
2.2 不同术前分期子宫内膜癌患者DCE-MRI定量参数比较
术前Ⅲ期子宫内膜癌患者DCE-MRI定量参数ADC-stand、ADC-slow水平低于Ⅱ期和Ⅰa、Ⅰb期,Ktrans、Kep、Ve水平高于Ⅱ期和Ⅰa、Ⅰb期(P<0.05),Ⅰa、Ⅰb期子宫内膜癌患者DCE-MRI定量参数ADC-stand、ADC-slow水平高于Ⅱ期,Ktrans、Ve水平低于Ⅱ期,差异均有统计学意义(P<0.05)。见表2。
表2 不同术前分期子宫内膜癌患者DCE-MRI定量参数比较()
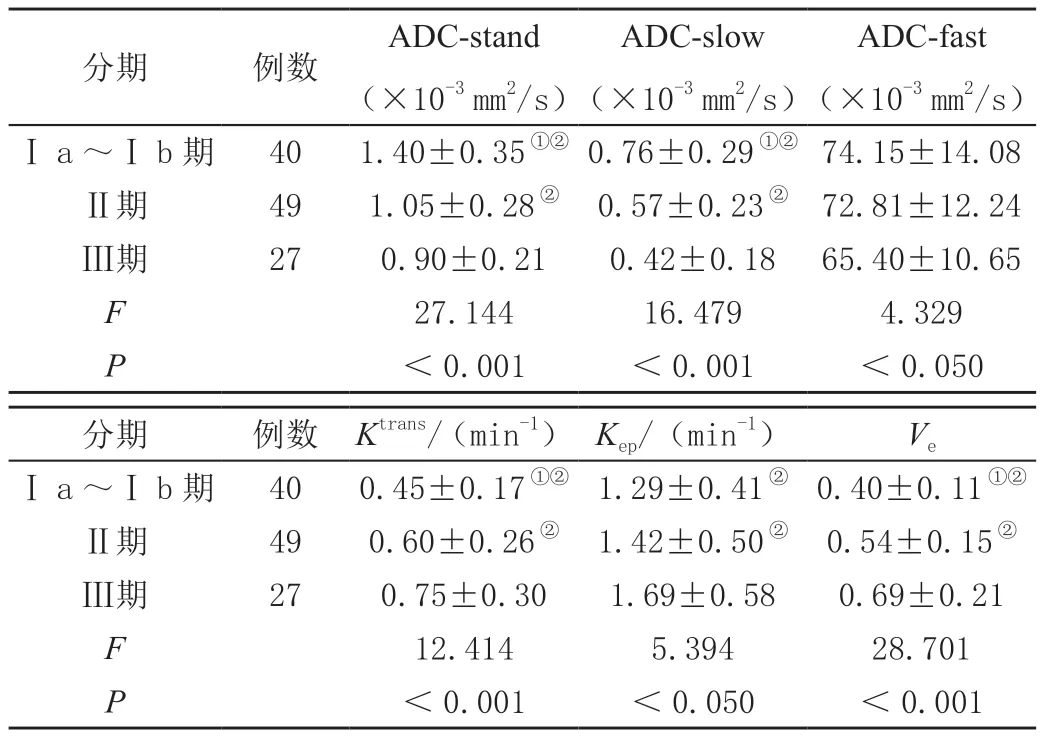
表2 不同术前分期子宫内膜癌患者DCE-MRI定量参数比较()
注:①与Ⅱ期比P<0.05;②与Ⅲ期比P<0.05。
ADC-fast(×10-3 mm2/s)Ⅰa~Ⅰb期401.40±0.35①②0.76±0.29①②74.15±14.08Ⅱ期491.05±0.28②0.57±0.23②72.81±12.24Ⅲ期270.90±0.210.42±0.1865.40±10.65 F 27.14416.4794.329 P<0.001<0.001<0.050分期例数ADC-stand(×10-3 mm2/s)ADC-slow(×10-3 mm2/s)分期例数Ktrans/(min-1)Kep/(min-1)VeⅠa~Ⅰb期400.45±0.17①②1.29±0.41②0.40±0.11①②Ⅱ期490.60±0.26②1.42±0.50②0.54±0.15②Ⅲ期270.75±0.301.69±0.580.69±0.21 F 12.4145.39428.701 P<0.001<0.050<0.001
2.3 DCE-MRI定量参数与子宫内膜癌术前分期的相关性
Spearman相关性分析显示,DCE-MRI定量参数ADC-stand、ADC-slow、ADC-fast与子宫内膜癌术前分期呈负相关(r=-0.405、-0.382、-0.336,P<0.05),Ktrans、Kep、Ve与子宫内膜癌术前分期呈正相关(r=0.368、0.330、0.421,P<0.05)。
2.4 DCE-MRI定量参数对子宫内膜癌的诊断效能
ROC曲线分析显示,DCE-MRI定量参数ADC-stand、ADC-slow、Ktrans、Ve诊断子宫内膜癌的曲线下面积均大于0.8,预测灵敏度、特异度均较高,见表3、图1。
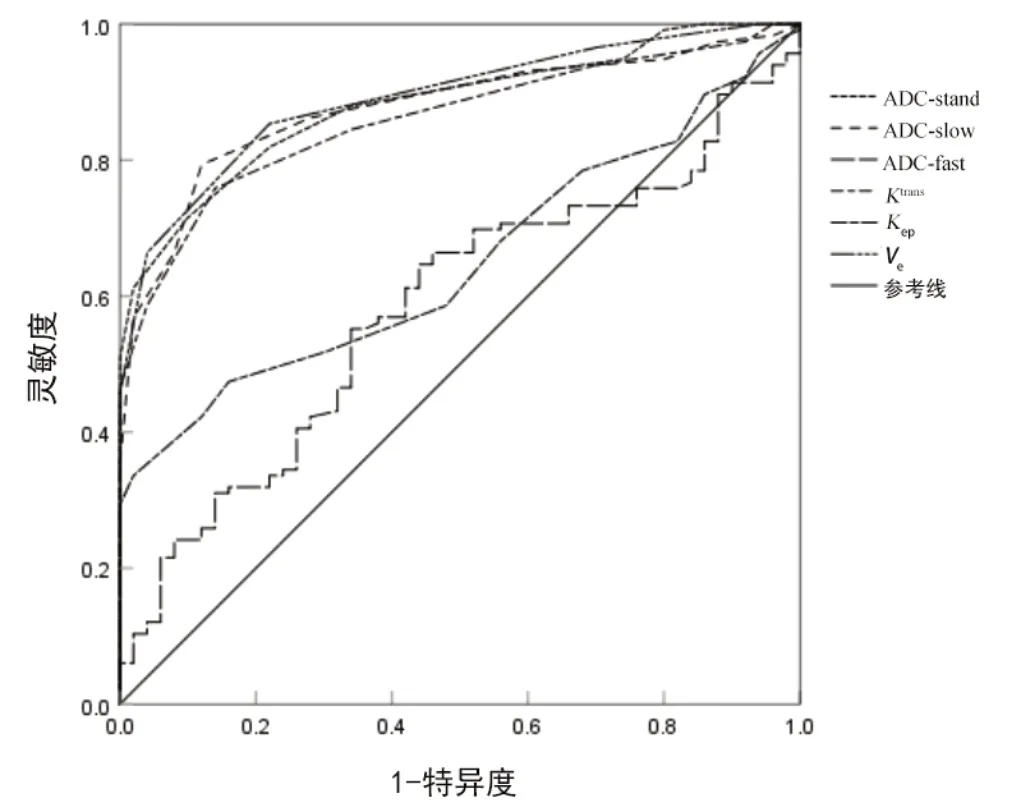
图1 ROC曲线分析DCE-MRI定量参数对子宫内膜癌的诊断效能
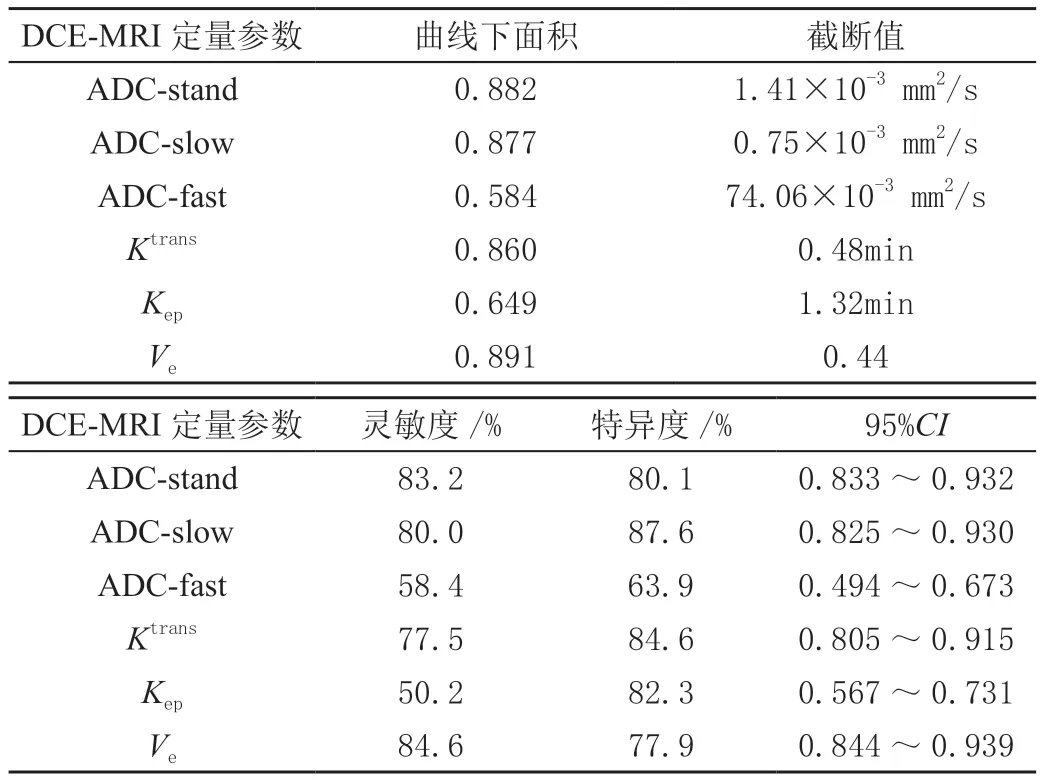
表3 DCE-MRI定量参数对子宫内膜癌的诊断效能
3 讨论
子宫内膜癌是起源于子宫内膜腺体的恶性肿瘤,发病机制涉及遗传因素、长期持续雌激素刺激、子宫内膜病变等多个方面。由于初期症状不典型,常与其他子宫内膜良性病变相混淆,故早期诊断较为困难。因此,以早期明确子宫内膜癌诊断及术前分期尤为重要。
DCE-MRI是一种非侵入性成像技术,具有软组织分辨率高、多序列扫描、多方位成像的优势,可利用血管内外及组织间隙之间的对比剂浓度差异,经迅速成像后,清晰显示子宫解剖结构,以准确反映组织或病灶微血管生成情况及血流灌注[5]。本研究结果显示,子宫内膜癌组患者DCE-MRI定量参数ADC-stand、ADC-slow、ADC-fast水平低于对照组,Ktrans、Kep、Ve水平高于对照组,差异均有统计学意义(P<0.05),与张树茂等[6]研究结果相符。进一步经ROC曲线分析显示,DCE-MRI定量参数ADC-stand、ADC-slow、Ktrans、Ve诊断子宫内膜癌的曲线下面积均大于0.8,预测灵敏度、特异度均>75%。证实了DCE-MRI定量参数在反映子宫内膜癌发生过程中的可行性,联合应用可提高子宫内膜癌的诊断效能。分析原因在于:DCE-MRI不仅能准确反映子宫内膜癌形态学特征,评估病灶血流动力学及血管生成状态,还能观察到低分子对比剂在病灶内的动态分布情况,得出病灶血管灌注信息[7]。
相关研究报道,病理分期是影响子宫内膜癌预后的独立危险因素[8]。另有研究指出,子宫内膜癌细胞通过深肌层淋巴管蔓延,若病理分期越高,会导致患者淋巴结转移和术后复发的风险增加[9-10]。准确评估子宫内膜癌术前分期对于患者治疗及预后判断具有积极意义。DCE-MRI定量参数可在一定程度上反映子宫内膜癌增殖状况、血流灌注等,尤其是ADC值能够对肿瘤微环境进行准确评估。本研究结果显示,术前Ⅲ期子宫内膜癌患者DCE-MRI定量参数ADC-stand、ADC-slow水平低于Ⅱ期和Ⅰa、Ⅰb期,Ktrans、Kep、Ve水平高于Ⅱ期和Ⅰa、Ⅰb期(P<0.05);Ⅰa、Ⅰb期子宫内膜癌患者DCE-MRI定量参数ADC-stand、ADC-slow水平高于Ⅱ期,Ktrans、Ve水平低于Ⅱ期(P<0.05)。经相关性分析显示,DCE-MRI定量参数ADC-stand、ADC-slow、ADC-fast与子宫内膜癌术前分期呈负相关,Ktrans、Kep、Ve与子宫内膜癌术前分期呈正相关(P<0.05)。说明通过测定患者DCE-MRI定量参数来对子宫内膜癌术前分期进行评估具有一定的应用价值。
综上所述,DCE-MRI定量参数对子宫内膜癌具有较高诊断价值,且与术前分期存在一定相关性,可作为子宫内膜癌诊断及术前分期评估的有效参数。

