经尿道前列腺钬激光剜除术治疗大体积良性前列腺增生的疗效
郑培
(皖西卫生职业学院附属医院泌尿外科,安徽 六安 237000)
良性前列腺增生(benign prostatic hyperplasia,BPH)为中老年男性常见病、多发病,可引起患者排尿障碍,严重影响其生活质量[1]。当药物治疗无明显效果或患者合并严重并发症时,需手术治疗。前列腺体积(prostate volume,PV)>80 mL为大体积BPH,手术治疗时难度大、风险高,是泌尿外科领域研究的重点和难点[2]。微创手术具有创伤小、疼痛轻、恢复快等优势,现已基本替代了传统开放手术。经尿道前列腺电切术(transurethral resection of prostate,TURP)即为治疗BPH常用术式,被认为是“金标准”[3],用于治疗大体积BPH时可取得相似于小体积BPH的疗效[4]。但临床发现,TURP有出血多、腺体残留、包膜穿孔、并发症多、易复发等缺点,临床应用和疗效受限[5]。经尿道前列腺钬激光剜除术(trans-urethral holmium laser enucleation of prostate,HoLEP)使用的钬激光是一种新型手术用激光,研究[6]显示,该术式出血少、腺体清除彻底等优点,且不会引起电切综合征。但关于不同微创术式疗效、安全性及术式选择仍存在争议。因此,本研究将比较HoLEP与TURP治疗大体积BPH的疗效。
1 资料与方法
1.1 一般资料
选取2019年3月至2022年3月皖西卫生职业学院附属医院收治的100例大体积BPH患者为研究对象。纳入标准:(1)符合BPH诊断标准,且PV>80 mL;(2)有手术指征,无禁忌症,拟行手术治疗;(3)年龄60~80岁;(4)知情同意参与研究,且签署协议。排除标准:(1)合并恶性肿瘤、神经源性膀胱、膀胱颈挛缩、逼尿肌收缩乏力、尿道狭窄;(2)合并神经系统疾病、免疫系统疾病、全身感染性疾病及严重心脑血管肺疾病、肝肾功能障碍、凝血功能异常者;(3)有尿道、前列腺手术史;(4)合并精神疾病或智力障碍者。按手术方式不同分为HoLEP组和TURP组,每组各50例。两组患者一般资料比较,差异均无统计学意义(P>0.05)。本研究符合医学研究伦理且通过审批。见表1。
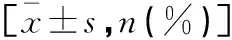
表1 两组患者一般资料比较
1.2 方法
1.2.1 HoLEP术 仪器为科医人100W钬激光机,550 m光纤。行腰硬联合麻醉。患者呈膀胱截石位,经尿道插入钬激光操作镜鞘,明确膀胱及前列腺增生情况,术中手术伤口用生理盐水加压(60~80 cmH2O压力)冲洗,置入激光纤维;对存在膀胱结石者先予以钬激光碎石治疗;使用三叶剜除法进行增生组织切除操作:切开精阜左侧沟槽处尿道黏膜,明确前列腺增生体与包膜之间界限,在5点处沿左侧叶、中叶腺体间隙分离纵沟至膀胱颈口肌性组织处,以同法切开、分离(选7点处)精阜右侧,在精阜前方1 cm处横向离断腺体组织与尿道黏膜;利用钬激光爆破切割(剜除能量为2.0~2.5 J,频率为40 Hz)、镜鞘推挑等操作将中叶、左侧叶、右侧叶组织依次完全剥离并推进膀胱腔中,利用负压组织粉碎器将膀胱腔中前列腺组织粉碎并吸出,修整创面;充分止血,确认无出血后将镜鞘退出,留置F22三腔尿管,持续用生理盐水冲洗膀胱,术毕。
1.2.2 TURP术 仪器为司迈等离子电切镜。行腰硬联合麻醉。患者呈膀胱截石位,经尿道插入电切镜,明确膀胱及前列腺增生情况,在精阜近端前缘6点处切除中叶至前列腺纤维环外科包膜,再依次从膀胱颈1~5点、7~11点处切除左侧叶、右侧叶,修整创面,电凝止血,冲洗出切除组织,留置F22三腔尿管,持续用生理盐水冲洗膀胱,术毕。
1.3 观察指标
1.3.1 手术一般情况 手术时间、术中出血量和术后膀胱冲洗时间、留置尿管时间、住院时间、血清Na+浓度下降值、术后血红蛋白(Hb)下降量。
1.3.2 PV及前列腺功能 术前及术后1、6个月,检测患者PV、最大尿流率(Qmax)、RUV及前列腺症状评分(IPSS)、国际勃起功能问卷-5(IIEF-5)。
1.3.3 并发症 出血、发热等。
1.4 统计学分析
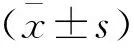
2 结果
2.1 两组患者手术一般情况比较
术后,HoLEP组膀胱冲洗时间、留置尿管时间、住院时间均比TURP组短(P<0.05);术中出血量、术后Hb下降量均低于TURP组(P<0.05)。两组手术时间、血清Na+浓度下降值比较,差异无统计学意义(P>0.05)。见表2。
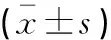
表2 两组患者手术一般情况比较
2.2 两组患者PV及前列腺功能比较
术后6个月,HoLEP组和TURP组PV均较术前减小(P<0.05),且HoLEP组小于TURP组(P<0.05)。术前,两组Qmax、RUV、IPSS及IIEF-5评分比较,差异无统计学意义(P>0.05)。术后1、6个月,两组Qmax、RUV、IPSS及IIEF-5评分均降低(P<0.05),且HoLEP组RUV、IPSS评分均低于TURP组(P<0.05),Qmax评分高于TURP组(P<0.05)。两组IIEF-5评分比较,差异无统计学意义(P>0.05)。见表3。

表3 两组患者PV及前列腺功能比较
2.3 两组患者并发症发生情况比较
HoLEP组术后并发症发生率为20.00%,低于TURP组的38.00%(P<0.05)。见表4。
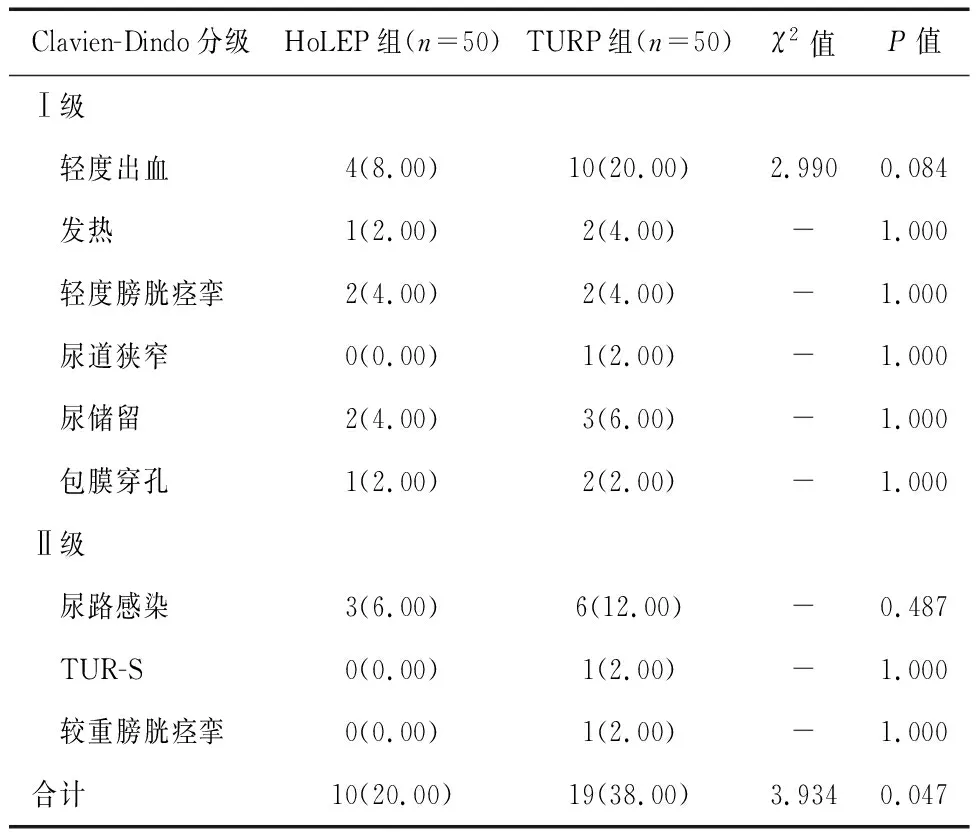
表4 两组患者并发症发生情况比较[n(%)]
3 讨论
TURP是目前治疗BPH的标准术式,临床应用广泛。但因其电能量封闭血管能力较弱,存在出血、TUR-S等问题,且大体积BPH患者的手术风险通常更大[7],因此,如何安全有效的改善大体积BPH患者下尿路症状是临床医师面临的一项挑战。
HoLEP是BPH治疗的一种新方法[8]。该术式使用的钬激光属于脉冲激光,其波长(2 140 nm)处于水吸收波长范围内,极易被组织中的水所吸收,在临床应用时具有多种优势[9-11]:(1)钬激光产生的能量可将组织中的水汽化,产生爆破效应,在分离前列腺包膜和腺体组织的同时,也可切除二者之间的黏连纤维素,组织分离的更快,切除的组织更多,创面也更为平整,有利于止血;(2)钬激光的组织穿透深度仅为0.38 mm,且大部分能量均被水吸收,对周围组织产生的损伤更小;(3)钬激光的脉冲时间远不及组织热传导时间,因此几乎不对周围组织产生热损伤。本研究发现,HoLEP组有着更短的术后膀胱冲洗、留置尿管时间、住院时间,提示HoLEP治疗大体积BPH时产生的损伤较TURP更小,更有利于患者术后康复。这可能得益于HoLEP可有效解决TURP治疗的弊端,TURP在实施切除操作时可能需要对同一区域的组织予以多次切割,血管可能因多次切割而导致出血风险增加,并且出血增加也会降低术野清晰度,影响手术进展[12],而HoLEP的切割效率、止血效果均得到了一定强化[13];另外,PV较大意味着TURP需要进行更多次的切割和止血,而对HoLEP而言,因分离包膜和腺体更为彻底,术野下的血管走向更加清晰,止血点明确,加之钬激光产生的能量可被Hb吸收,使其碳化而增强凝止血效果,故操作步骤增加相对更少。
有研究[14]发现,经尿道将前列腺的增生腺体彻底切除较为困难,尤其大体积BPH,残余的腺体组织可在术后继续增生,再次引发下尿路症状,5年内的再次手术率较高。本研究对患者进行了为期6个月的随访,结果发现,HoLEP组术后1、6个月,PV均小于TURP组,且HoLEP组术后Qmax更高,RUV及IPSS评分均更低,表明HoLEP切除腺体组织较TURP更加彻底,更有利于患者临床症状改善、前列腺功能的恢复,与Fayad等[12]研究基本一致。这可能是因为HoLEP是沿前列腺包膜切割,可切除的前列腺组织更多,且对周围组织产生的损伤小,可使尿道更快、更好的恢复通畅,进而改善尿路症状[15];钬激光所释放的热电离能够产生等离子体,其膨胀破溃时形成的冲击波,能够对结石造成粉碎作用,而TURP却无法直接处理结石。因此,HoLEP对合并膀胱结石的患者独具优势[16]。
术后并发症不仅会延缓康复进展,还会增加患者心理压力,因此,尽可能降低术后并发症发生风险十分必要。本研究中,HoLEP组术后并发症发生率低于TURP组,提示HoLEP可能在降低大体积BPH患者术后并发症上具有明显优势,尤其是在降低出血、尿路感染等方面。这可能是因为:TURP是利用电凝系统促使创面形成焦痂而发挥凝止血目的,但焦痂稳定性差,当发生脱落后,会再次造成创面出血,使得术后迟发性出血风险增高;且TURP的能量范围大,对周围组织产生的损伤也较HoLEP更大,容易损伤尿道括约肌、前列腺前部的血管及神经束等,因而TURP产生的术后并发症高于HoLEP[17]。但也有研究[18]发现,HoLEP与TURP在BPH患者术后并发症上比较无明显差异。这可能是因为本研究选取的是大体积BPH患者为研究对象,HoLEP创伤小、止血效果好、切割效率高的优势相较于普通患者更加突出。
综上,HoLEP与TURP治疗大体积BPH均是安全、有效的,其中,HoLEP的术中出血量更少、术后恢复更快,患者的前列腺功能改善更明显,且术后并发症发生率更低。

