初诊多发性骨髓瘤合并胸腔积液临床特征及预后分析
王丽霞,雷芳,季艳萍,余先球,陆雯萍,严琦,张硕,费小明
多发性骨髓瘤(multiple myeloma, MM)是第二常见的血液系统恶性肿瘤[1]。虽然随着蛋白酶体抑制剂、免疫调节剂及单克隆抗体等新药的运用,MM的生存及预后有了较大改善,但MM仍不可治愈。目前在临床广泛应用R-ISS分期对MM具有较好的预后意义[2],但是因MM疾病本身的高度异质性,其预后受多种因素的影响。MM患者合并胸腔积液的情况在临床并不少见,部分患者起病初期即合并各种病因的胸腔积液,部分患者在疾病进展时出现胸腔积液,但目前关于MM合并胸腔积液的文献[3-4]报道并不多,并且国内外文献所报道的胸腔积液发生率差异较大(10.7%~42.7%),有限的数据显示胸腔积液可能为MM的不良预后因素之一。目前,合并胸腔积液的MM患者有何临床特征以及胸腔积液对MM的预后意义尚不明确。为了进一步了解胸腔积液在新诊断MM中的发生情况及其预后意义,本单中心研究回顾性分析了初诊MM患者合并胸腔积液的临床特征,并进一步分析了胸腔积液对患者生存的影响。
1 资料和方法
1.1 一般资料 选取2011年1月—2022年1月江苏大学附属医院血液科初诊MM患者169例。根据患者在初诊时或第一个治疗周期内是否合并胸腔积液分为胸腔积液组和无胸腔积液组。胸腔积液组40例,男20例,女20例;中位年龄68.5(51~87)岁。无胸腔积液组129例,男74例,女55例;中位年龄67(42~87)岁。胸腔积液由胸部计算机断层扫描(CT)或全胸片确定。纳入标准:(1)MM符合IMWG诊断标准;(2)新诊断活动性MM;(3)至少接受一个疗程抗骨髓瘤治疗。排除标准:(1)临床资料不完整;(2)合并其他未控制的恶性肿瘤。本研究经我院医学伦理委员会审批通过。
1.2 方法 收集2组患者的临床资料,包括:性别、年龄、骨髓瘤亚型、ISS分期、血红蛋白、血肌酐、白蛋白、乳酸脱氢酶和β2微球蛋白等。分析MM患者发生胸腔积液的危险因素以及合并胸腔积液对预后的影响。总生存期(OS)定义为自MM诊断至任何原因死亡或末次随访结束的时间间隔,中位随访时间为22个月,随访时间截至2022年7月1日。

2 结果
2.1 MM患者临床特征 169例初诊MM患者中40例合并胸腔积液,发生率为23.67%。胸腔积液组患者年龄≥60岁及ISS Ⅲ期的比例高于无胸腔积液组,差异均有统计学意义(P<0.05)。2组在性别和骨髓瘤亚型等方面比较差异无统计学意义(P>0.05)。见表1。
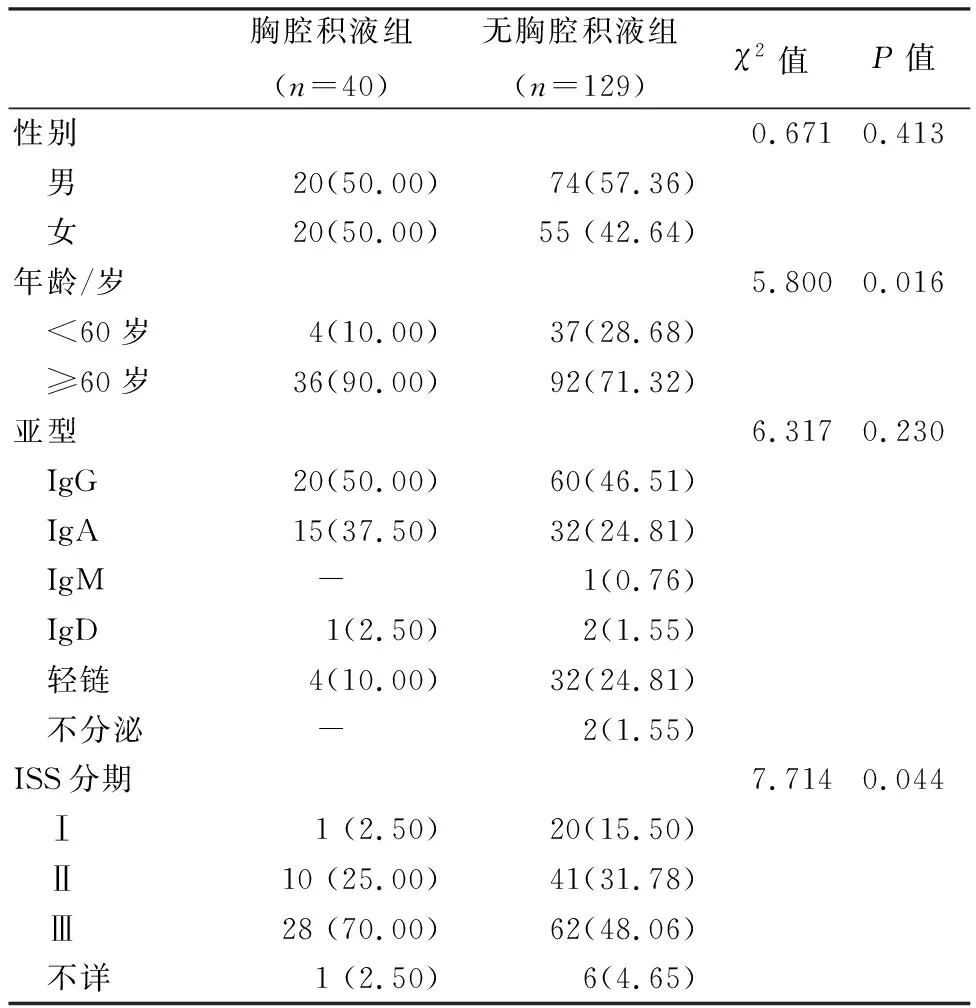
表1 多发性骨髓瘤患者临床特征
2.2 2组患者实验室指标比较 胸腔积液组患者血红蛋白和白蛋白水平均低于无胸腔积液组,差异有统计学意义(P<0.05),2组血肌酐、乳酸脱氢酶和β2微球蛋白水平比较,差异无统计学意义(P>0.05)。见表2。
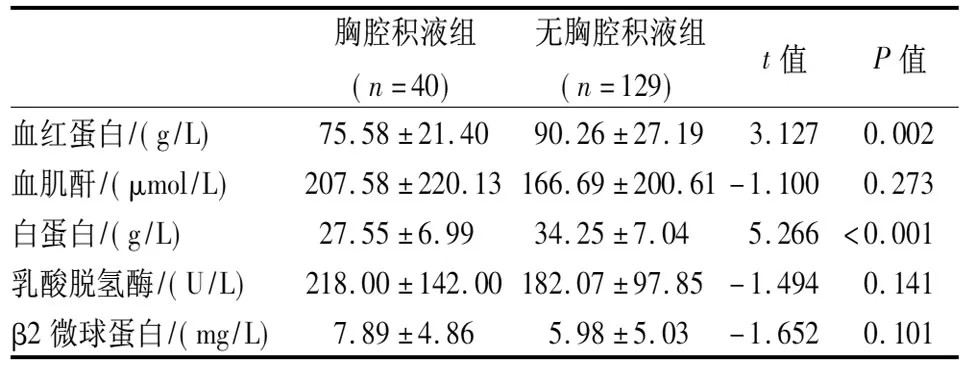
表2 2组患者实验室指标比较
2.3 MM患者胸腔积液相关影响因素多因素Logistic回归分析 以患者是否合并胸腔积液作为因变量(有胸腔积液= 1,无胸腔积液= 0) ,白蛋白、血红蛋白、血肌酐、乳酸脱氢酶、β2微球蛋白水平作为自变量,进行多因素Logistic回归分析,结果显示白蛋白水平为MM患者发生胸腔积液发生的独立危险因素,即白蛋白含量越高,发生胸腔积液风险越小。见表3。
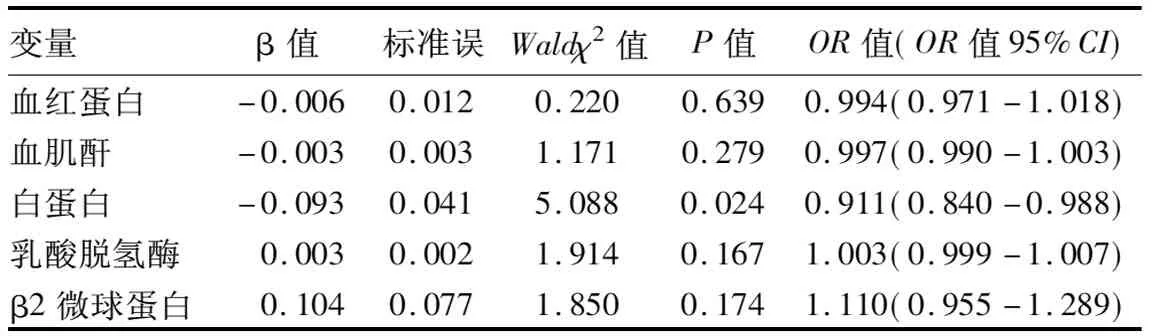
表3 MM患者胸腔积液相关影响因素多因素Logistic回归分析
2.4 2组患者OS比较 Kaplan-Meier分析显示胸腔积液组中位OS 17个月(95%CI:9.14~24.86),无胸腔积液组中位OS 46个月(95%CI:38.24~53.76),合并胸腔积液患者OS明显缩短(P<0.001)。见图1。
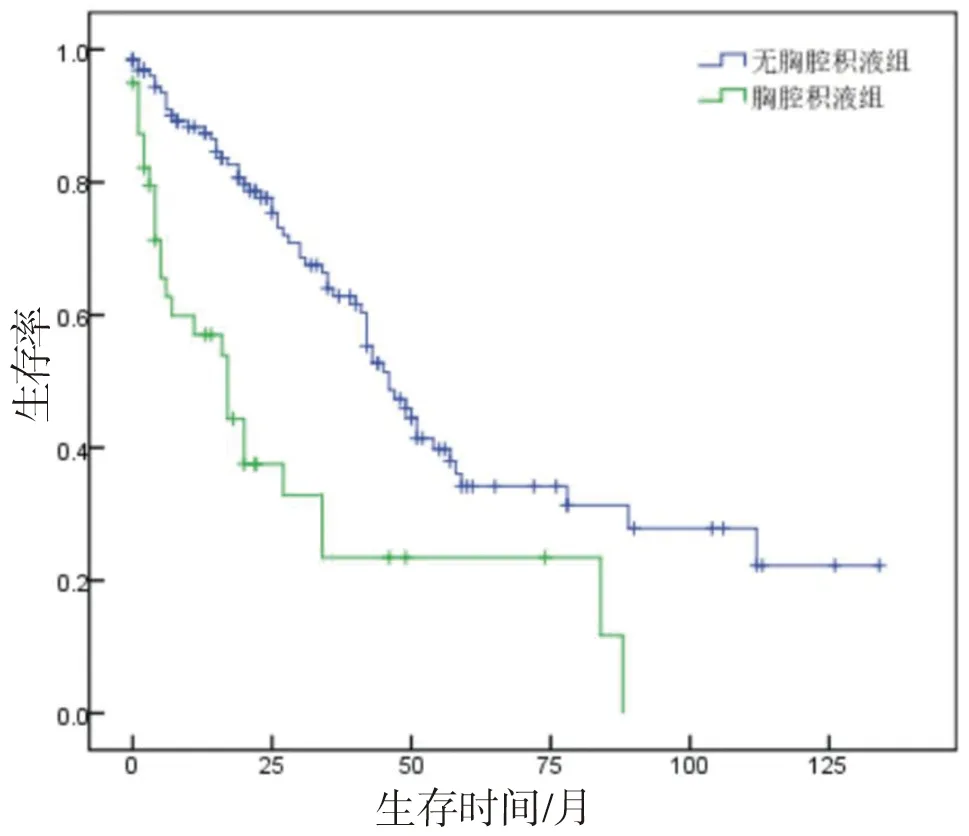
图1 2组患者OS比较
3 讨论
MM为浆细胞克隆性增殖性疾病,临床上表现为血(尿)单克隆性免疫球蛋白、骨骼破坏、贫血、肾功能损害等一系列异常,并且恶性浆细胞可侵犯髓外组织器官形成髓外病变。胸腔积液在MM中的发生率文献报道不一,国外有文献[5]报道13.9%的MM患者在其病程中出现各种病因的胸腔积液。而近期有研究报道我国MM患者在病程中发生胸腔积液的比例更高。许慧莹等[6]研究发现,在348例MM患者中,37.4%的患者合并胸腔积液,其中骨髓瘤性胸腔积液9例(2.6%)。Hou等[4]研究了861例MM患者发生胸腔积液的情况,有368例(42.7%)发生胸腔积液,其中122例在疾病初期发生胸腔积液。本研究发现23.67%的MM患者在初诊或第一个治疗周期发生胸腔积液,高于国外报道的发生率,与国内研究报道的发生率更接近,上述结果的差异可能与种族因素有关,也可能在各个研究中心存在检查手段的差异及选择性偏倚。
本研究发现,与无胸腔积液组相比,胸腔积液组MM患者年龄更大,贫血程度更重,血清白蛋白水平更低,并且合并胸腔积液的患者往往疾病分期更晚。既往文献[4]也报道合并胸腔积液的MM患者中位年龄大,合并症多,DS Ⅲ期和ISS Ⅲ期的比例更高。另有研究[6]发现低水平血清总蛋白及低补体C3血症是胸腔积液的独立危险因素。本研究也发现低白蛋白血症为胸腔积液发生的独立危险因素。上述这些临床特征提示合并胸腔积液的MM患者病情可能更严重,在治疗中可能存在更大的难度和风险,需要更好的分层治疗方法。
文献[3]报道引起MM患者胸腔积液的病因众多,包括充血性心力衰竭、低蛋白血症、肾功能衰竭、感染、肺栓塞和骨髓瘤性胸腔积液(MPE)等。Byun等[5]描述了575例MM患者合并胸腔积液的发病率和病因,发现13.9%的患者在病程中发生胸腔积液,胸腔积液最常见的原因是感染,7名(1.2%)患者为MPE。MPE是MM的少见表现,Wang等[3]报道319例MM患者中,34例合并胸腔积液,仅有2例为MPE病例,发生率为0.6%。胸腔积液内恶性浆细胞的细胞学鉴定一直被认为是MPE最好的诊断方法[7]。张慧等[8]报道了9例以胸腔积液为首发表现的MM患者,7例胸腔积液脱落细胞学检查发现异常浆细胞,确诊为MPE。但由于恶性浆细胞数量有限,且在体外可能发生变性,在胸腔积液中识别异常浆细胞可能非常困难。在细胞学结果不明确的情况下,流式细胞术可通过免疫表型鉴别反应性浆细胞与恶性细胞,可作为诊断的辅助技术,可能比细胞学检查更敏感[9]。王梦园等[10]通过多色流式细胞术诊断了6例合并MPE的MM患者,这6例患者在胸腔积液脱落细胞学检查中均未发现癌细胞,而通过流式细胞术均检测到了异常浆细胞。本研究中大部分患者为少量胸腔积液,仅有2例患者为大量胸腔积液并进行了胸腔穿刺,胸腔积液性质均为渗出液,脱落细胞学检查未发现异常浆细胞,很遗憾该2例患者未进一步进行流式细胞术检测。对于临床合并中大量胸腔积液的患者建议尽量完善各项检查,明确病因,以更好地指导治疗。
胸腔积液在MM患者中的预后作用尚不明确,既往文献[4]报道提示胸腔积液是MM生存率较低的独立预测因子,有胸腔积液患者的3年OS率为67.1%,无胸腔积液患者为85.5%,亚组分析显示,无论是否接受以硼替佐米为基础的方案治疗,胸腔积液患者的OS均短于无胸腔积液者,值得注意的是,该研究显示早期合并胸腔积液的MM患者比疾病进展后出现胸腔积液的患者OS明显缩短。本研究纳入的患者均为新诊断的MM,发现合并胸腔积液的初诊MM患者OS明显短于无胸腔积液者,提示初诊时胸腔积液的发生与MM患者的不良预后相关,对这些患者进行针对性的治疗是否可以改善临床结果,有待于进一步研究。
由于本研究中进行胸腔穿刺术的病例数少,未有患者确诊MPE,故未能评估MPE对预后的影响。因MPE很少见,文献[11-13]报道的大多数MPE都是病例报告形式,相关预后数据较少,但均提示合并MPE的患者生存期短,预后不良。有研究[14]报道415例MM患者中,2.65%发生MPE,其中1.2%(n=5)的患者在MM诊断时出现MPE,其余患者在后续随访期间出现MPE,这些合并MPE的患者中位生存期仅为2.47个月。由于MPE通常是MM的侵袭性表现或晚期表现,患者肿瘤负荷高,大多数患者在一年内出现疾病复发,尽管积极治疗,仍预后不良,总生存期仅一年左右[15-16]。
综上所述,本研究发现初诊MM患者中合并胸腔积液并不少见,合并胸腔积液的MM患者病情可能更严重,是初诊MM患者生存的不良预后因素,这类患者在诊断和治疗上存在更大的挑战,需要更多的研究来开发更有效的治疗方法。因本研究为单中心回顾性分析,且入组的患者数量不多,MM患者合并胸腔积液的病因以及胸腔积液对MM的预后意义有待于更大样本的研究来验证。

