PDCA循环法在提高预存式自体输血率中的应用
陈世东,黄家福
中国人民解放军联勤保障部队第九一〇医院输血科,福建 泉州 362000
临床输血治疗作为一种具有特殊性和不可替代性的医疗技术手段,已经成为临床治疗中重要的组成部分,但是随着国家人口的持续增长和老龄化问题的不断加剧,社会无偿献血率仍然处于较低的水平等原因,导致的血源紧张问题日益凸显[1]。自体输血从20 世纪60 年代开始应用于临床治疗中,展现出了诸多的优点,主要包括:(1)将患者的血液回输给自己,从源头解决了目前异体输血无法避免的输血相关传染病问题。(2)自体输血的患者较异体输血的患者输血不良反应明显减少。(3)自体输血无需进行交叉配血和血型检验,只需核对患者信息无误的情况下,可以直接输注,减少了术中不必要的风险。(4)减少了因大量输注异体血导致患者免疫抑制的风险。(5)术前对符合自体输血的患者实施自体采血,可在一定程度上刺激骨髓造血干细胞分化,增加了红细胞的生成,尤其是稀释式自体输血降低了患者的血液黏稠度,改善了组织的微循环,提高了组织的供氧。(6)相较于异体输血,自体输血的医疗费用较低的同时,也在一定程度上减少偏远地区血液供应不足的问题。目前,自体输血可分为预存式自体输血(preoperative autologous blood donation,PABD)、回收式自体输血(salvaged blood autotransfusion,SBA)、稀释式自体输血(acute normovolemic hemodilution,ANH)这3 种方式。其中预存式自体输血因其性价比高,技术要求低和易于开展等优点,成为了目前医疗机构中应用比较广泛的自体输血的方法。PDCA 循环法又称“戴明环”是持续质量改进(Continuous Quality Improvement,CQI)中的一项重要且常用的工具,始于上世纪30年代,发展于上世纪50 年代,具体分为计划(Plan)、执行(Do)、检查(Check)、与改进(Action)四个阶段。所需目标的质量管理通过这四个阶段不断循环改进的过程,从而取得较为满意的结果。中国人民解放军联勤保障部队第九一〇医院血科在2018年开展预存式自体输血,因未有确实可行的管理办法,导致发现问题却无法有效的解决,于是在2019年引入PDCA 循环法用于提高预存式自体输血率,取得了较为满意的效果,现将提高过程和结果报告如下。
1 材料与方法
1.1 一般资料
回顾性分析2018 年1 月—2019 年12 月中国人民解放军联勤保障部队第九一〇医院各科室的预存式自体输血的具体情况,以改进后的2019年1月—12月预存式自体输血情况作为观察组,以2018年1月—12月预存式自体输血情况作为对照组。预存式自体输血率(%)=预存式自体输血例数/术中输血例数。
1.2 PDCA循环法
1.2.1 P 计划 针对预存式自体输血率偏低的情况,我院输血科成立了质量持续改进小组,成员主要包括分管副院长,医疗科工作人员,输血科全体工作人员,临床外科主要负责人。由专人对外科主要用血科室采取电话访谈和走访的方式,收集了100名临床医生(其中包含48名住院医师、26名主治医师、17名副主任医师和9名主任医师)对预存式自体输血相关知识的认知程度以及改进意见,通过整理分析,并根据二八原则得出导致预存式自体输血率偏低的最主要的5 大原因分别为:临床医生相关培训不足、患者不认同、管理制度不完善和监管不足、缺乏激励制度和输血科日常宣传不足。这5 大原因累计占比85.7%。相关的信息汇总,见表1。
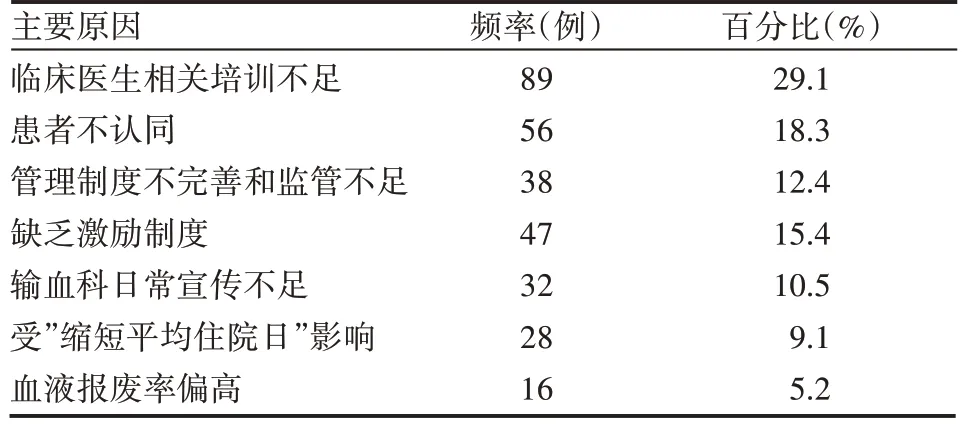
表1 导致预存式自体输血率偏低的原因
根据目前所了解的主要原因,质量持续改进小组经过充分的会议讨论,决定针对提高医生输血专业知识,患者的认同感,建立健全制度和监管机制进行改进。并采用因果论和头脑风暴等方式分析目前预存式自体输血率偏低的原因,大致可分为:人员、制度、硬件和其他原因,并绘制了鱼骨图,见图1。

图1 医生专业知识和患者认同感不足的原因分析鱼骨图
1.2.2 D 行动 质量持续改进小组就调查得出的5 大主要原因,进行了多次深入的讨论,反复修改后,最终制定第一阶段需要实施的相对应改进的措施和制度。具体如下(1)全员培训,夯实知识。将临床输血相关知识纳入医生岗前培训的内容中,完善培训后相应考核体系;定期聘请国内知名专家授课和举办临床输血培训班;将临床输血知识融入到日常科室内部的业务学习中;定期在输血科会议室举办经典病例分享会;在年末的临床知识考核中提高临床输血知识的比例。通过以上措施,使临床医师对于预存式自体输血的态度从被动接受转变为主动应用,为提高预存式自体输血率打下坚实的理论基础。(2)转变观念,重新认知。由输血科提供理论知识,院里制作预存式自体输血相关的展板和海报摆放于门诊部大厅、住院部大厅和病房中,定期由专人负责宣传和讲解,让患者和家属从观念上消除对预存式自体输血的误解,提高认可度。在宣传的同时,对初步符合预存式自体输血的患者登记信息,并发放知识手册。(3)立规立制,监管有方。根据《临床输血技术规范》和国内外的专家共识,制定预存式自体输血的适应证、采血要求和禁忌证,主要包括以下几点:①择期
手术的患者基础状态尚可,血红蛋白大于110 g/L 或红细胞压积大于0.33,估计术中出血大于血容量20%,在签署治疗同意书的情况下,可实行预存式自体输血。②术前3 d 采集完毕手术所需的患者血液,暂存于输血科。③每次采集血液以300~500 mL 为宜,间隔不少于3 d。④在采血前后可给予患者适量的药物支持,比如维生素C、叶酸、铁剂及促红素等。⑤对血红蛋白小于110 g/L,全身严重感染或者是正在使用抗生素的择期手术患者不得采集血液。⑥对严重心、肺、肾、肝疾病的患者不得采集血液。此外医院以《医疗机构临床用血管理办法》《三甲综合医院评审标准实施细则(2011版)》为依据,将预存式自体血的管理规定、监管制度、奖惩机制纳入《医院综合目标》中,同时输血科成立临床输血督导小组,定期下临床对医生和护士的输血知识和技能进行考核评分,并对符合预存式自体输血,却未实施的患者进行记录。定期在院内网对临床输血督导情况进行公示。对预存式自体输血开展比较好的科室在每季度的医疗质控讲评中进行表扬,提高临床的积极性。
1.2.3 C 检查 通过以上一系列措施的稳步实施,以及医院相关部门的不懈努力下,本院2019年的预存式自体输血实施例数较2018 年增多了69 例,输血率提高了13.18% ,并且多个临床科室实现了零的突破。取得如此明显进步,不仅是临床医生在输血理念上发生深刻的改变,也是为未来临床输血医学事业的蓬勃发展打下了坚实的基础。
1.2.4 A 持续 改进通过第一阶段的质量管理的改进,临床医生对临床输血和预存式自体输血的认识得到了明显的提高,患者对预存式自体输血的认可度也越来越强。虽然预存式自体输血率有所提高,但是在缓解血液供应紧张的作用还不够明显,仍然有很多问题需要面对。质量持续改进小组在下一阶段的PDCA 循环中,针对问题采取相应措施,进行改进和优化。改进内容初步分为4个部分:(1)继续推进完善全员培训的相关措施,争取早日做到输血知识无死角。(2)扩大宣传范围,结合院内的信息网络平台向患者和家属进行知识的普及和推广。(3)推进输血门诊的建立,使临床输血更加规范化、安全化、个体化,并且对符合预存式自体输血的患者在完善相关的检查下,由输血医师及时合理制定采血方案。从而减少“缩短平均住院日”和血液报废率偏高对预存式自体输血的影响。(4)推进预存式自体输血纳入医保的工作,为患者降低医疗费用,从而提高患者的意愿。
1.3 统计学方法
采用SPSS 21.0 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料用例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
采用PDCA 循环法之前2018 年的预存式自体输血总共有117 例,输血率为17.11%。PDCA 循环法之后2019 年的预存式自体输血总共有186 例,输血率为30.29%。两组数据比较差异有统计学意义(P<0.01),见表2。

表2 采用PDCA循环法前后预存式自体输血情况
3 讨论
当前,血液的供应已经越来越赶不上日益增多的临床用血需求,在没有出现可以替代输血治疗的情况下,预存式自体输血的出现有效缓解了部分血液紧张的情况[1]。目前各大医疗机构都在大力提倡自体输血,而预存式自体输血因其性价比高,且易于开展的优势,已成各大医院缓解血液供应问题的解决方案之一。其在临床上的应用价值也得到充分的认可如:妊娠晚期贮存式自体输血对Rh(D)阴性孕妇的血液主要指标红细胞、血红蛋白、红细胞压积、血小板数量不会产生明显的影响,且母婴预后良好,认为是可行且有效的[2]、储存式自体输血可避免或减少异体输血,能较大程度地满足择期心脏手术中的用血需求,经济和社会效益更高[3],而且预存式自体输血在骨科手术中完全可以达到治疗效果,值得临床推广和应用[4]。当前预存式自体输血在临床中的应用率仍然处于总体偏低的状态,因此提高预存式自体输血率已成为了当前输血科日常工作的一个重点。
PDCA 循环法是全面质量管理的思想基础和方法依据。随着医疗卫生事业的发展,质量管理也逐渐在医疗行业中得到认可,国外的医疗机构已经将PDCA 用于各项医疗工作的实践中,实现全面质量管理(Total Quality Management,TQM),以此达到提高医疗质量、降低医疗风险、提高就诊效率和降低经营成本等目的[5-6]。
目前,在我国的各大医院中运用PDCA 循环法对急救用血流程进行持续管理能有效提高急救用血申请的合格率,缩短急救用血发血时间,提高用血效率[7];运用PDCA 循环法能够持续改进输血申请质量,有效降低输血申请及配血标本不合格率,提升输血安全[8];运用PDCA循环管理临床输血检验标本质量后,不合格标本送检率明显下降,有效提高了临床输血的质量与效率,保证了患者的输血安全[9]。通过以上研究可以看出,PDCA 循环法在临床输血科的质量持续管理中有相当不错的应用价值。
本研究中,PDCA 循环法运用于提高预存式自体输血率,取得了较为满意的效果。通过第一阶段的质量管理的改进,取得了多方面的进步如:(1)临床医生对临床输血和预存式自体输血的认识越来越深刻,根据我院公布的数据可得2019 年新进医生培训率100%、2019 年临床医师年终考核合格率93.5%以及2019年输血科下临床对医生和护士的输血知识和技能进行考核的合格率85.3%,以上数据均较2018年有了明显的提升。有了坚实的理论基础,临床科室越来越乐于采用预存式自体输血用来术前备血,在一定程度上缓解了血液供应紧张。(2)根据质量持续改进小组在使用PDCA 循环法前后,分别采取随机访谈100 名外科病区的患者或者家属的方式,分析其对预存式自体输血相关知识的了解情况和认可度。得到了解预存式自体输血相关知识且愿意采用的患者或者家属占65%这一情况,较之前提高了32%。从中可以看出患者和家属对预存式自体输血认可度已经有了明显的提高,随着采用预存式自体输血用来术前备血的患者越来越多,临床医师宣传预存式自体输血也更为轻松,其中不乏有一些患者主动要求采用预存式自体输血。(3)随着管理规定、监管制度和奖惩机制的稳步实施,预存式自体输血在我院的工作开展正逐步向常态化、显效化、规范化迈进。
虽然,PDCA 循环法的运用取得了不错成效,但是在很多方面仍需不断地改善。在第一阶段实施的过程中,发现了一些问题,主要有以下几个方面:(1)部分临床医生输血知识和护士输血护理知识方面掌握不够透彻。(2)医患沟通不够充分,患者对预存式自体输血的实施存在疑虑。(3)预存式自体输血的血液报废率偏高。(4)有些受“缩短平均住院日”的影响,无法实施预存式自体输血。针对以上问题和第一阶段尚未出台措施改进的其他问题,质量持续改进小组在下一阶段中继续加以改进。
本研究证明,科学有效的使用PDCA 循环法作为管理工具持续用于提高术前预存式自体输血率切实可行,取得了较为满意的效果。目前临床输血工作仍面临着许多挑战,PDCA 循环法作为一个良好的管理工具应该充分运用于各方各面中,为临床输血医学事业向高精尖发展提供源源不断的助力。

