急诊优质护理在脑卒中患者抢救流程中的应用效果研究*
李 莹,张彩霞,李亚楠,周 洁,王何芳,孙青阳
河南大学第一附属医院,河南 开封 475001
脑卒中是临床常见的急性脑血管病,主要包括缺血性脑卒中与出血性脑卒中,是继心脏病与肿瘤之后导致人类死亡的第三大疾病,具有起病急、进展快、致残率高、致死率高、复发率高等特点,给患者、家庭、社会带来巨大影响[1-3]。有研究[4-5]显示,脑卒中患者抢救过程中存在一个“黄金时间”,患者在黄金时间内得到有效救治能够大幅改善患者预后,降低致死率、致残率。急诊科作为医院危急重症抢救的主要窗口,承担了脑卒中抢救的主要责任,要想提升急诊脑卒中抢救效果,关键在于发病后得到及时救治[6],因此,优化急诊科抢救流程有助于提升抢救效果,改善预后。本研究旨在探讨急诊优质护理在脑卒中患者抢救流程中的应用效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2020 年1 月—2021 年6 月河南大学第一附属医院收治的46例脑卒中患者作为研究对象,采用随机数表法分为对照组和观察组,每组各23 例。对照组中男11 例,女12 例;年龄43~69 岁,平均年龄(60.84±4.68)岁;出血性脑卒中11 例,缺血性脑卒中12 例;美国国立卫生研究院卒中量表(NIHSS)评分6~13 分,平均NIHSS 评分(8.11±0.64)分;病程25 min~4.5 h,平均病程(1.31±0.19)h。观察组中男13 例,女10 例;年龄41~70 岁,平均年龄(61.20±4.96)岁;出血性脑卒中10 例,缺血性脑卒中13 例;NIHSS 评分6~12 分,平均NIHSS 评分(8.08±0.66)分;病程30 min~4 h,平均病程(1.30±0.20)h。两组患者一般资料具有可比性。纳入标准:(1)缺血性脑卒中与出血性脑卒中诊断符合《中国急性缺血性脑卒中诊治指南2018》[7]《中国脑出血诊治指南(2019)》[8]中相关标准,且入院后经头颅CT、MRI确诊。(2)发病至到院时间<4.5 h。(3)临床资料完整,患者本人或家属知情自愿参与本研究。排除标准:(1)既往颅内出血史与近期脑卒中史。(2)影像学提示蛛网膜下腔出血、多叶脑梗死。(3)近3 个月内有心肌梗死,合并心、肝、肾等脏器严重原发性疾病,严重糖尿病,出血性疾病。(4)实验室结果提示凝血功能障碍的患者。本研究经医院医学伦理委员会批准。
1.2 方法
对照组采用常规急诊抢救流程。患者入院后护理人员帮助挂号、建立档案、建立静脉通道、监测生命体征、床旁CT、MRI检查、吸氧、用药等项目,后转入专科治疗。
观察组在常规急诊抢救流程基础上应用优质护理,具体内容如下:(1)患者入院前准备工作。护理人员从指挥中心得到病患接诊通知后,及时与救援车辆取得联系,了解包括患者性别、年龄、发病时间、症状、生命体征等一般资料,同时根据救援车辆反馈信息提前做好院前抢救物资。(2)启动绿色通道多学科联动管理模式。成立脑卒中护理快速反应团队,根据患者疾病情况设立结构化护理救治模式,分工明确并落实到具体护理人员身上,提升配合程度及抢救效率;建立分诊评估索引,根据患者病情评估进行分级,帮助患者早期识别绿色通道;密切关注科室床位占用情况,及时调整相关床位,确保患者入院后可获得充分的抢救空间;同时通知放射科、检验科、神经内科、急诊科相关医护人员做好患者会诊准备。(3)入院后快速反应。患者入院后建立绿色通道虚拟账号以代替传统建卡、登记、挂号,便于医生可在第一时间完成接诊;建立绿色通道护理模板,缩短记录时间,规范记录内容,提高接诊效率;共享医护信息,护理人员将患者入院、检查、会诊、治疗等内容进行实时分享,便于医生在救治过程中追踪与评价患者各阶段诊疗效率、患者病情进展变化,便于临床诊治方案调整提供及时、准确信息。(4)后续处理。患者病情稳定后引导患者家属办理各项手续,对护理过程进行总结,并将记录事宜与专科护士进行沟通。
1.3 观察指标
比较两组救治过程中相关指标、急诊衔接情况、神经功能状态情况及护理满意度。(1)救治过程中相关指标。包括就诊至急诊医师评估时间、就诊至卒中医生接诊时间、就诊至放射科评估时间、就诊至检验科收到样本时间、就诊至用药时间。(2)急诊衔接情况。提前与救援车辆沟通率、病患病情交接率、病患急救设备告知率、交接时告知病情与用药率。(3)神经功能状态情况。采用NIHSS 量表分别于治疗前、治疗后24 h 进行评价[9],NIHSS量表分值范围0~42分,分值越高,表示神经功能缺损情况越严重。(4)护理满意度。采用院内自制评估量表进行评价,满分100 分,90~100 分为十分满意,80~89 分为满意,70~79 分为一般满意,<70 分为不满意;满意率=(十分满意+满意)例数/总例数×100%。
1.4 统计学方法
采用SPSS 19.0 软件进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者救治过程中相关指标情况
观察组就诊至急诊医师评估时间、就诊至卒中医生接诊时间、就诊至放射科评估时间、就诊至检验科收到样本时间、就诊至用药时间均低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者救治过程中相关指标情况(±s)min
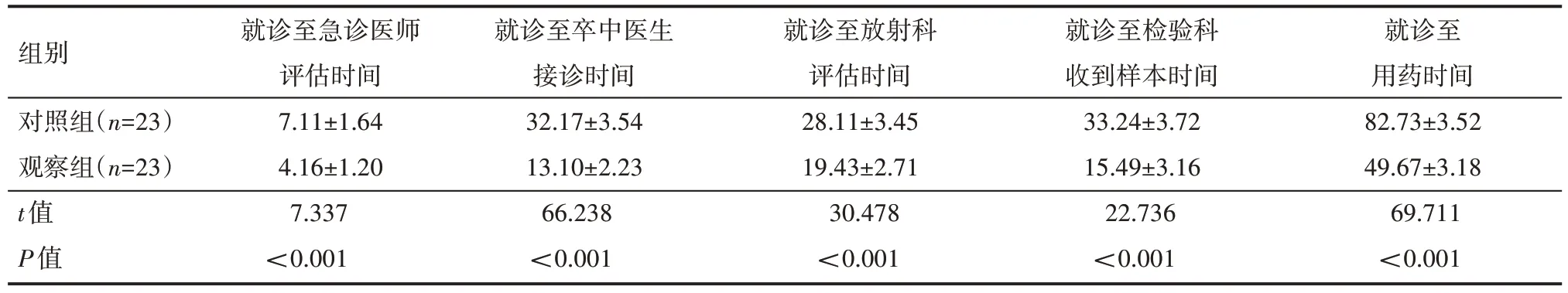
表1 两组患者救治过程中相关指标情况(±s)min
组别对照组(n=23)观察组(n=23)t值P值就诊至急诊医师评估时间7.11±1.64 4.16±1.20 7.337<0.001就诊至卒中医生接诊时间32.17±3.54 13.10±2.23 66.238<0.001就诊至放射科评估时间28.11±3.45 19.43±2.71 30.478<0.001就诊至检验科收到样本时间33.24±3.72 15.49±3.16 22.736<0.001就诊至用药时间82.73±3.52 49.67±3.18 69.711<0.001
2.2 两组患者急诊衔接情况
观察组提前与救援车辆沟通率、病患病情交接率、病患急救设备告知率、交接时告知病情与用药率均明显高于对照组,差异有统计学意义(P<0.05),见表2。
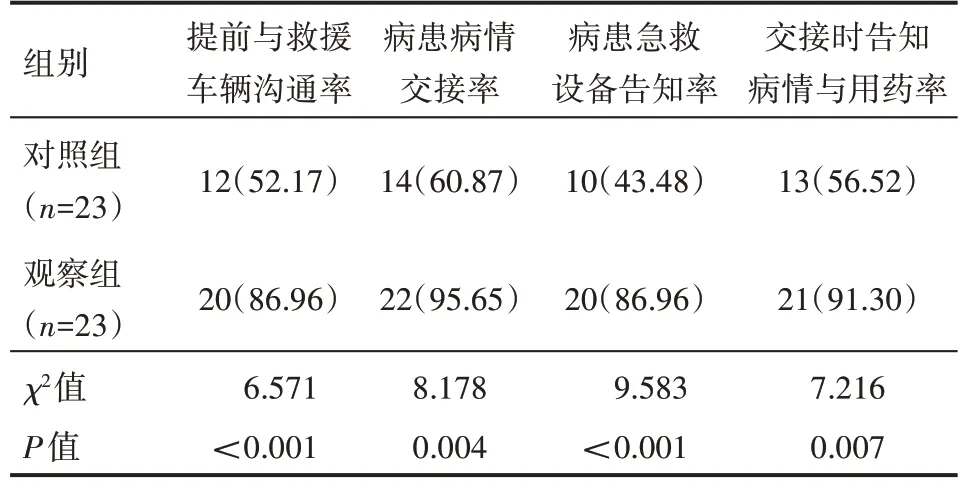
表2 两组患者急诊衔接情况 例(%)
2.3 两组患者治疗前后NIHSS评分情况
治疗前,两组患者NIHSS 评分比较,差异无统计学意义(P>0.05);治疗后24 h,两组患者NIHSS 评分均低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后NIHSS评分情况(±s)分

表3 两组患者治疗前后NIHSS评分情况(±s)分
组别对照组(n=23)观察组(n=23)t值P值治疗前8.11±0.64 8.08±0.66 0.352 0.717治疗后24 h 5.11±0.50 4.03±0.46 6.842<0.001
2.4 两组患者护理满意度情况
观察组护理满意度为91.30%,明显高于对照组的65.22%,差异有统计学意义(P<0.05),见表4。
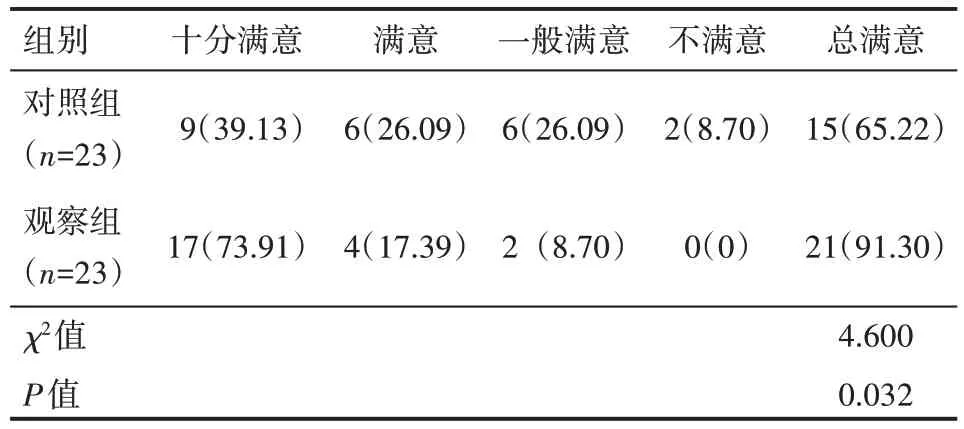
表4 两组患者护理满意度情况 例(%)
3 讨论
受人口老龄化进程加剧的影响,我国急性脑卒中患者的发病率不断上升,且发病群体也逐渐开始呈年轻化。临床研究结果发现,急性脑卒中患者在发病后3 h 内进行积极干预,能有效降低疾病致残率、致死率,是抢救的“黄金时间”[10]。急性脑卒中患者在发病后大多由急诊科接待,而急诊基础护理措施由各科室独立负责,导致衔接环节问题频发,同时急诊患者因病情危急,心境较差,而既往急诊护理均以疾病为中心,在兼顾患者病情的同时,往往忽视了患者的心理干预,导致患者出现抗拒,耽误疾病的诊治,对患者心理造成影响,导致患者及家属对护理服务产生不满意感,对护理质量的提升造成不利影响[11]。
本研究结果显示,观察组就诊至急诊医师评估时间、就诊至卒中医生接诊时间、就诊至放射科评估时间、就诊至检验科收到样本时间、就诊至用药时间少于对照组;提前与救援车辆沟通率、病患病情交接率、病患急救设备告知率、交接时告知病情与用药率高于对照组;治疗后24 h NIHSS 评分低于对照组;护理满意度高于对照组,提示急诊优质护理在脑卒中患者抢救流程中应用可缩短救治过程时间,优化急诊衔接情况,提升患者神经功能及护理满意度。既往报道[12-13]与本研究结果基本一致。本研究中,在急诊抢救流程中开展优质护理,将优质护理分为患者入院前准备工作、启动绿色通道多学科联动管理模式、入院后快速反应与后续处理4 个部分。全程以“患者为中心”,在强调基础护理服务的同时落实了护理责任[10],优化了环节衔接流程,缩短了响应时间,兼顾了患者及家属,不但有利于患者抢救工作的顺利开展,还能够有效提升护理质量,增加患者及其家属的满意程度。
综上所述,急诊优质护理在脑卒中患者抢救流程中应用,可缩短救治过程时间,优化急诊衔接流程,提升了患者神经功能及护理满意度。

