颗粒包埋法与匀浆注射法在甲状腺癌患者甲状旁腺自体移植中的应用效果对比
姜 波,南云广,刘大林,李亚芸,刘 伟*
(1.沭阳仁慈医院普外科,江苏 沭阳 223600;2.沭阳县中医院普外科,江苏 沭阳 223600)
甲状腺癌是目前全球发病率上升较快的实体肿瘤之一,手术是其首选治疗方法[1]。相关的报道显示,患者行甲状腺癌根治术后常出现甲状腺损伤,其中19% ~60% 的患者为暂时性损伤,4% ~11% 的患者为永久性损伤[2]。暂时性甲状腺功能损伤者可通过补钙缓解,而永久性甲状腺功能损伤者需终身补充钙剂,后期还需反复化验及频繁入院治疗,对患者术后生活质量造成的影响较大。另外,部分病情严重者会由于长期的低钙血症而丧失劳动能力,或因出现咽喉、膈肌痉挛而引发窒息、死亡[3-4]。目前,临床上尚无人工合成的口服类甲状旁腺激素(PTH)制剂治疗甲状旁腺功能损伤,因此术中应尽量减少其损伤。已有研究认为,甲状腺癌手术和中央淋巴结清扫引起的患侧下位甲状旁腺血供破坏可通过甲状旁腺自体移植(PAT)的方式来恢复[5]。PAT 的方法主要有颗粒包埋和匀浆注射两种。本次研究以我院收治的74 例甲状腺癌患者为研究对象,探究不同PAT 方法对甲状腺全切手术后患者甲状旁腺功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
收集2019 年1 月至2021 年3 月在我院进行甲状腺全切+ 患侧中央淋巴结清扫术的甲状腺癌(具体为甲状腺微小乳头状癌)患者74 例作为研究对象,术中患者均实施甲状旁腺自体移植(PAT),且均移植1 枚甲状旁腺。按照移植方法的不同将患者分为A组(n=36,颗粒包埋法)和B 组(n=38,匀浆注射法)。A 组:男9 例,女27 例;年龄27 ~60 岁,平均(39.7±12.3)岁;体质指数(BMI)18.7 ~25.4 kg/m2,平均(22.7±1.9)kg/m2;切除中央淋巴结数2 ~15个,平 均(7.7±2.3)个。B 组:男12 例,女26例;年龄31 ~57 岁,平均(40.6±12.0)岁;BMI 18.2 ~25.7 kg/m2,平均(22.3±1.8)kg/m2;切除中央淋巴结数2 ~13 个,平均(7.9±2.0)个。两组一般资料比较无统计学差异(P>0.05)。本研究经我院医学伦理委员会审核通过。
1.2 纳入及排除标准
病例纳入标准:(1)确诊为甲状腺微小乳头状癌,诊断标准参考《甲状腺微小乳头状癌诊断与治疗中国专家共识(2016 版)》[6];(2)行甲状腺全切+ 患侧中央淋巴结清扫术;(3)术中只切除和移植1 枚患侧下位甲状旁腺;(4)年龄18 ~70 岁;(5)术前PTH水平正常;(6)临床资料完整。病例排除标准:(1)存在颈部手术史、放疗史、增生瘢痕等;(2)存在凝血功能障碍;(3)合并严重的心、肝、肾、肺功能不全;(4)术前存在颈部淋巴结肿大、融合;(5)合并甲状旁腺疾病、代谢性骨病,或正在服用钙剂等,影响术后血钙(Ca2+)、PTH 的检测结果。
1.3 方法
所有患者均行甲状腺全切+ 患侧中央淋巴结清扫术,切除双侧甲状腺时尽量保留上位甲状旁腺。在切除的中央淋巴结组织标本中切取小部分游离的甲状旁腺组织送病理科行冰冻切片快速病理检查,将剩余的甲状旁腺组织标本浸入盐水中,经冰冻切片快速病理检查或免疫胶体金法检测证实为甲状旁腺组织后,立即用剩余甲状旁腺组织对患者进行自体移植。两组采用的移植方法不同,其中A 组采用颗粒包埋法:将组织切成厚度小于1 mm 的薄片或直径小于1 mm 的小颗粒,分成3 次放入健侧胸锁乳突肌分离的囊袋中,最后采用不可吸收缝合线缝合。B 组采用匀浆注射法:采用手术刀片将组织刮碎至近匀浆状态,与4 mL 0.9%NaCl 注射液混合后分3 次注入健侧胸锁乳突肌分离的囊袋中,然后再用2 mL 0.9% NaCl 注射液冲洗针头、针管,并将针管内的残余组织同样注入健侧胸锁乳突肌内,最后采用不可吸收缝合线缝合。
1.4 观察指标及疗效判定标准
分别于手术前后检测两组患者的血清PTH 及血Ca2+水平,并在术后3 个月进行疗效评价,术后随访6 个月,记录两组患者发生暂时性甲状腺功能减退(HP)事件和永久性HP 事件的情况,具体如下:(1)血清PTH 及血Ca2+水平测定:分别于术前、术后1 d、术后7 d、术后1 个月及术后3 个月采集患者的空腹静脉血,以3000 r/min 的转速离心15 min,取上清液,采用全自动电发光免疫分析仪(德国罗氏公司Cobse601 型)测定血清PTH 水平,采用全自动生化分析仪(美国贝克曼公司UniCelDxC800 型)检测血Ca2+水平。(2)暂时性HP 事件和永久性HP 事件:以术后血清PTH 水平<15 pg/m2或需要补充钙剂、维生素D 作为出现暂时性HP 事件,永久性HP 事件则为术后6 个月血清PTH 水平仍低于15 pg/m2或需要补充钙剂、维生素D。(3)临床疗效[7]:显效:治疗后经超声检查可见病灶完全清除,且未见转移,面神经征、指端麻木等症状消失,甲状腺功能恢复正常;有效:治疗后经超声检查可见病灶清除≥50%,未见转移,症状明显好转,各项甲状腺功能指标基本恢复正常;无效:治疗后经超声检查可见病灶清除<50%,或出现转移,各项甲状腺功能指标无明显改善。临床总有效率=(总例数- 无效例数)/ 总例数×100%。
1.5 统计学方法
采用SPSS 22.0 统计软件包分析数据,所有数据经正态分布和方差齐性检验,符合正态分布的如血钙、血清PTH 水平以±s表示,组间比较采用t检验;计数资料如临床疗效、HP 事件发生率以百分率(%)表示,组间比较采用χ²检验。记P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术前后血清PTH 水平的比较
术前,两组的血清PTH 水平比较无统计学差异(P>0.05)。术后1 个月,A 组的血清PTH 水平显著低于B 组(P<0.05)。术后1 d 及术后7 d,两组的血清PTH 水平均较术前下降,直到术后3 个月才恢复到术前水平,但组间比较均无显著差异(P>0.05)。详见表1。
表1 两组手术前后血清PTH 水平的比较(pg/m2,± s)
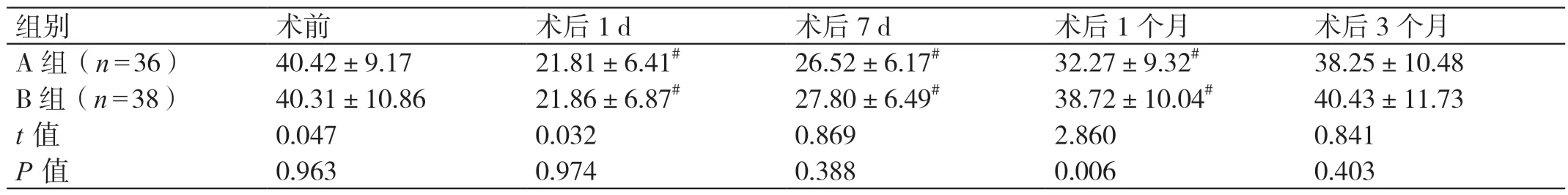
表1 两组手术前后血清PTH 水平的比较(pg/m2,± s)
注:#与本组术前比较,P <0.05。
组别 术前 术后1 d 术后7 d 术后1 个月 术后3 个月A 组(n=36)40.42±9.17 21.81±6.41# 26.52±6.17# 32.27±9.32# 38.25±10.48 B 组(n=38)40.31±10.86 21.86±6.87# 27.80±6.49# 38.72±10.04# 40.43±11.73 t 值 0.047 0.032 0.869 2.860 0.841 P 值 0.963 0.974 0.388 0.006 0.403
2.2 两组手术前后血Ca2+水平的比较
术前,两组的血Ca2+水平比较无统计学差异(P>0.05)。术后1 个月,A 组的血Ca2+水平显著低于B 组(P<0.05)。术后1 d 及术后7 d,两组的血Ca2+水平均较术前下降,直到术后3 个月才恢复到术前水平,但组间比较均无显著差异(P>0.05)。详见表2。
表2 两组手术前后血Ca2+水平的比较(mmol/L,± s)
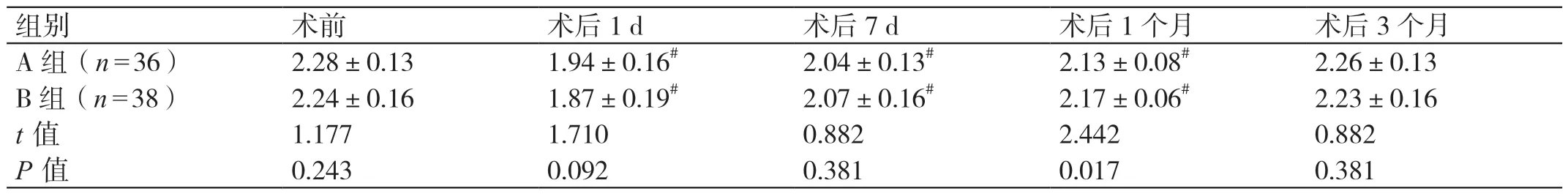
表2 两组手术前后血Ca2+水平的比较(mmol/L,± s)
注:#与本组术前比较,P <0.05。
组别 术前 术后1 d 术后7 d 术后1 个月 术后3 个月A 组(n=36)2.28±0.13 1.94±0.16# 2.04±0.13# 2.13±0.08# 2.26±0.13 B 组(n=38)2.24±0.16 1.87±0.19# 2.07±0.16# 2.17±0.06# 2.23±0.16 t 值 1.177 1.710 0.882 2.442 0.882 P 值 0.243 0.092 0.381 0.017 0.381
2.3 两组临床疗效的比较
术后3 个月对两组的临床疗效进行评价,结果显示,A 组的临床总有效率显著低于B 组(83.33% vs 97.37%)(P<0.05)。详见表3。

表3 两组临床疗效比较[例(%)]
2.4 两组HP 发生情况的比较
术后6 个月内,A 组短暂性HP 事件、永久性HP 事件的发生率均高于B 组(16.67% vs 2.63%、13.89% vs 0.00%)(P<0.05)。详见表4。
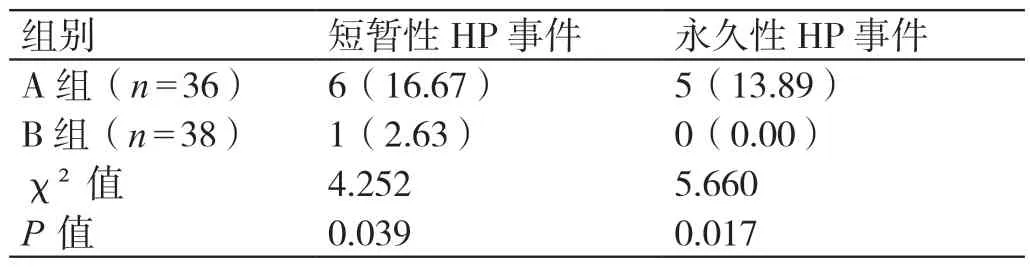
表4 两组HP 发生情况的比较[例(%)]
3 讨论
甲状腺癌根治术是临床治疗甲状腺癌的常用方式,但由于人体甲状腺附近的结构较为复杂,手术过程中容易造成甲状腺血供破坏、组织受损、旁腺误切等问题,进而引发术后甲状腺功能异常,甚至出现永久性HP 事件[8-9]。术中尽量减少甲状旁腺损伤,避免切断血液供应是减少术后HP 事件发生的关键。相关研究显示,甲状腺癌根治术后行PAT 能将永久性HP 事件的发生率降低到1% 以内[10]。还有学者报道,在行中央淋巴结清扫时对下位甲状旁腺进行自体移植不仅能较少损伤甲状腺功能,还能降低甲状腺癌的复发率。因此,对甲状腺癌患侧下位的甲状旁腺进行自体移植成为越来越多甲状腺癌手术的选择[11-12]。目前,临床上常见的PAT 方法有颗粒包埋和匀浆注射两种[13]。其中颗粒包埋主要是将甲状旁腺组织切成厚度较小的薄片或颗粒,然后放入健侧胸锁乳突肌中。然而,临床常使用组织剪制作囊袋,容易造成出血,后期血肿将甲状旁腺组织颗粒包裹后会阻碍颗粒周围的血管生成,同时术后机体会自行对血肿进行吸收,在此过程中会同时将甲状旁腺组织颗粒吸收,造成移植失败[14-15]。因此,有学者尝试采用电刀、超声刀制作囊袋,以减少出血,但高能量容易灼伤肌肉组织,同时还可增加局部组织渗液,同样不利于颗粒周围的血管生成和恢复[16]。匀浆注射是一种将甲状腺组织用刀片刮碎至匀浆状态再进行自体移植的方法,通过与生理盐水混合后注射到指定位置,能增加甲状旁腺移植物与人体周围组织的接触面积,使其容易获得更多的营养物质,从而提高成活率[17-18]。本次研究结果显示,术后3 个月时采用颗粒包埋的A 组患者其临床总有效率低于采用匀浆注射的B 组患者,提示通过匀浆注射进行PAT 能提高患者的疗效。PAT 最主要的作用是恢复阻断的血供。相关研究显示,移植后血供再次生成需要10 ~20 d,而自体移植的甲状旁腺成活及恢复分泌功能大约在术后1 个月[19]。甲状腺功能减退主要表现为PTH 分泌过少及效应不足所引发的一系列临床综合征,如低钙血症、高磷血症等[20]。本研究中,术后1 个月A 组的血清PTH 水平、血Ca2+水平均低于B 组,提示匀浆注射较颗粒包埋更能促进颗粒周围血供的生成、甲状旁腺组织的成活及功能的恢复。本研究中通过6 个月的随访发现,A 组短暂性HP、永久性HP 事件的发生率均高于B 组,进一步证实了匀浆注射更有利于提高甲状旁腺组织成活及促进甲状腺功能的恢复,有效减少HP 事件的发生。
综上所述,对甲状腺癌患者进行甲状腺全切+ 患侧中央淋巴结清扫术后,采用颗粒包埋法对其实施PAT 较匀浆注射法更为安全有效,能促进甲状腺功能的快速恢复。但本次研究尚存在不足之处,如只将移植1 枚患侧下位甲状旁腺的患者纳入研究,对另外3枚甲状旁腺的保留及血供情况并不清楚,而对于患者存在少于或多于4 枚甲状旁腺的情况也并未分析,具体情况有待进一步研究和论证。

