不同中医证型非酒精性脂肪性肝病患者的CT影像学特征分析*
彭红叶 吕文良 冉思邈 牛作虎 段绍杰 王一冲 刘吉祥 姚树坤
1.北京中医药大学研究生院 (北京, 100029) 2.中国中医科学院广安门医院感染疾病科 3.黄冈市中医医院脾胃病科/肝病科4.中日友好医院消化内科
非酒精性脂肪性肝病(NAFLD)是指除外酒精和其他明确的损肝因素所导致的以肝细胞内脂肪过度沉积为主要特征的临床病理综合征[1]。NAFLD已成为全球第一大慢性肝病,成人患病率约为25.24%[2]。就我国而言,预计到2030年,NAFLD总人数将增加到3.145 8亿例,我国也将成为全球NAFLD患病率增长最快的国家[3]。NAFLD与多种慢性代谢性疾病,如高血压、糖尿病、心血管疾病等密切相关,严重影响患者身体健康,增加社会经济负担[4-6]。目前NAFLD诊断金标准依旧是肝组织穿刺活检,但由于其存在术后并发症、价格昂贵等不足,在临床应用受到一定限制。通过计算机断层扫描(CT)获取的CT值可以半定量评估脂肪变性的严重程度,具有简单、易行、人为误差小等优势,在临床中广为应用[7]。证即证候,是机体在疾病发展过程中某一阶段的概括性总结,相比症状更能全面、深刻的反映疾病的本质。然而目前有关中医证型与CT值的研究相对较少,本通过拟探讨NAFLD患者不同中医证型间的差异性CT影像学特征分析,为中西医结合诊治NAFLD提高参考。
1 资料与方法
1.1 研究对象 于2021年1月至2021年10月在北京某三甲医院体检中心招募NAFLD患者129例,纳入标准:①年龄18~70岁;②完成腹部CT平扫检查;③知情后自愿参加、并签署知情同意书者。排除标准:①妊娠或哺乳期妇女;②合并肝血色病、肝豆状核变性等影响CT值测量的疾病;③合并除高血压、糖尿病、高脂血症之外的其他严重的脑、心、肺、肾、血液系统疾病和精神疾病,需要药物治疗者;④NAFLD纤维化评分(NFS)>0.676。NAFLD诊断标准参考《非酒精性脂肪性肝病防治指南(2018年更新版)》[8],根据CT检查提示弥漫性肝脏密度降低,肝脏与脾脏的CT值之比≤1诊断为脂肪肝。NAFLD中医证型划分参考《非酒精性脂肪性肝病中西医结合诊疗共识意见(2017年)》[9],共分为4种证型:肝郁脾虚证、湿热蕴结证、痰瘀互结证和痰浊内阻证。由经过培训的2名已获得中医执业医师资格证的中医师对入组患者的中医证型进行划分,对于结果不一致者,与一名主任中医师协商后作出统一判断。
1.2 研究方法 使用飞利浦256层iCT扫描机,由一名经验丰富的CT检查技师操作,所有受检者检查时均空腹取仰卧位,于呼气末屏气开始扫描,扫描范围为:膈顶至肋弓下缘。每位患者采用同一的扫描参数:管电压120 kv,毫安秒100 mAs,层厚5 mm,扫描视野40 cm×40 cm,窗位40 Hu,窗宽400 Hu。参考既往文献[10],在门静脉分支入肝水平,肝脏和脾脏内分别选取3个和2个大小约为300 mm2的圆形感兴趣区(ROI),避免胆管、伪影、肝内局灶性病变、钙化和血管,分别记录每次肝脏和脾脏的CT值大小,以平均CT值作为最终肝脏CT值、脾脏CT值,计算得出肝脾CT值的比值和差值。
1.3 伦理审查 本研究经北京中日友好医院临床研究伦理委员会批准,批号:2018-110-K79-1,所有受试者均签署知情同意书。

2 结果
2.1 基线资料 本研究共纳入受试者129例,平均年龄(46.21±9.5)岁,其中男106例,女23例,男女比例为4.6∶1。依据中医证型将受试者分为4组,其中肝郁脾虚证13人,湿热蕴结证68人,痰瘀互结证37人,痰浊内阻证11人。不同中医证型NAFLD患者间的男女构成比存在显著差异(P<0.01),肝郁脾虚证组女性比例显著高于湿热蕴结证组;4组患者的年龄、BMI水平和教育程度比较,差异无统计学意义(P>0.05)。详见表1。
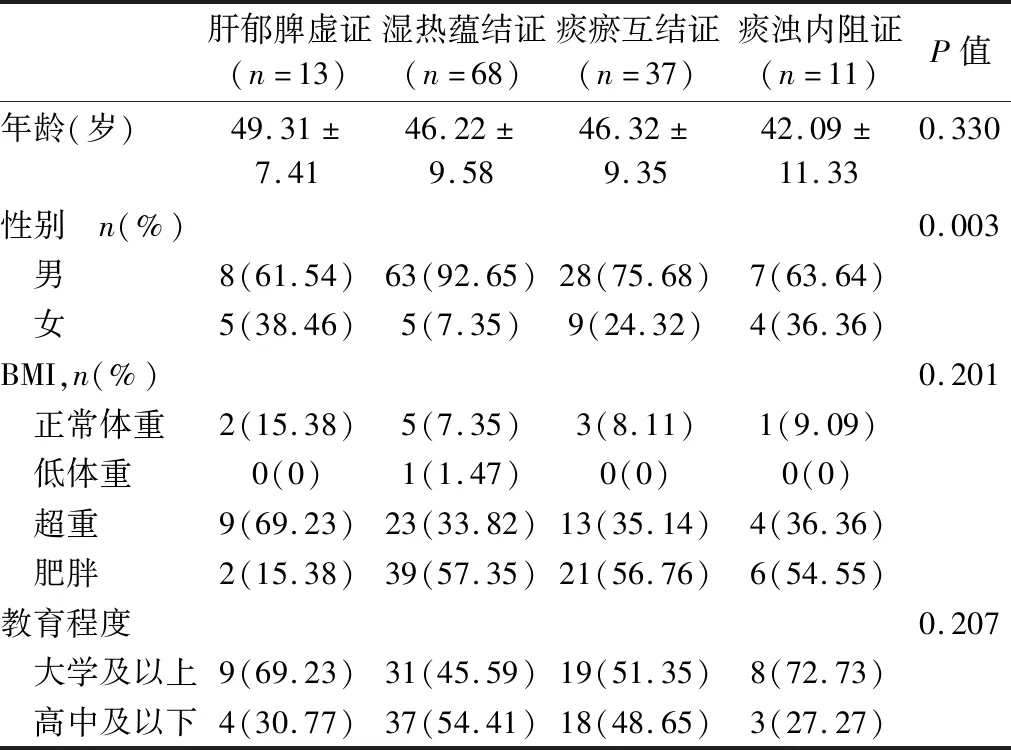
表1 NAFLD患者基线资料比较
2.2 CT值与中医证型的关系 进一步对129例NAFLD患者进行分析,结果发现不同中医证型NAFLD患者的肝脏CT值、肝/脾CT值、肝脾CT差值均存在统计学差异(P<0.05)。两两比较结果显示,痰瘀互结证组患者的肝脏CT值显著低于湿热蕴结证组(39.05vs44.14,P<0.05)和痰浊内阻证组(39.05vs47.40,P<0.05)。痰瘀互结证组患者的肝脾CT比值显著低于肝郁脾虚证组(0.72vs0.80,P<0.05)、湿热蕴结证组(0.72vs0.81,P<0.05)、痰浊内阻证组(0.72vs0.86,P<0.05)。痰瘀互结证组患者肝脾CT差值显著低于肝郁脾虚证组(-15.62vs-10.53,P<0.05)、湿热蕴结证组(-15.62vs-10.32,P<0.05)、痰浊内阻证组(-15.62vs-8.13,P<0.05)。见表2。
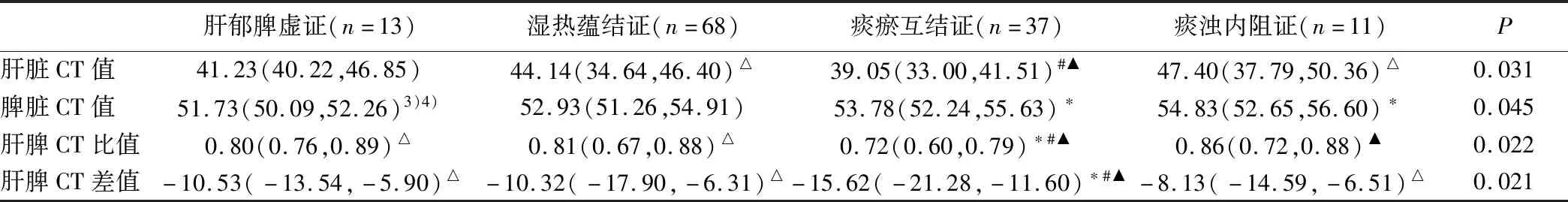
表2 NAFLD患者CT值与中医证型的关系
2.3 实验室指标与中医证型的关系 我们将129例NAFLD患者按中医证型分为4组,进一步探究中医证型与实验室指标关系。结果显示:不同中医证型NAFLD患者的血小板(PLT)、尿素氮(Urea)、高密度脂蛋白(HDL-C)水平存在统计学差异(P<0.05)。痰浊内阻证患者PLT水平显著高于湿热蕴结证患者;湿热蕴结证组患者Urea水平显著高于痰浊内阻证组;湿热蕴结证患者和痰瘀互结证患者的HDL-C水平均显著低于肝郁脾虚证患者(1.12vs1.42,1.14vs1.42,P值均<0.05)。与痰浊内阻证患者相比,湿热蕴结证患者谷丙转氨酶(ALT)和谷草转氨酶(AST)水平有升高趋势(P>0.05)。与痰浊内阻证患者相比,湿热蕴结证患者尿酸(UA)水平有升高趋势。不同中医证型NAFLD患者的WBC、RBC、HGB、GGT、TC、TG、LDL-C、血糖(Glu)和同型半胱氨酸(HCY)水平无统计学差异。见表3。

表3 NAFLD患者实验室指标与中医证型的关系
3 讨论
证型是中医学认识疾病的重要途径之一。同时,证型也是治疗疾病的重要依据,是理法方药建立的重要参考来源。中西医结合是中医学、西医学的交叉领域,也一直是研究的热点。要做到真正的中西医结合,需要在理论上融汇贯通,即在面对中医的某个证候时,能知道该证候下人体所发生的结构、功能和代谢的变化;当谈到某一个疾病时,我们要知道该病常见的中医证候特点[11]。实验室指标可以反映代谢情况,CT值可以代表结构变化情况,在本研究中,我们首次探讨了中医证型与CT值、实验室指标的关系,将宏观的中医证型与微观的CT表现及实验室资料相结合,有助于更全面的认识NAFLD,为中西医结合诊断、治疗脂肪肝提供思路与参考。在本研究中,我们发现NAFLD患者以湿热蕴结证(52.71%)最为常见,其次为痰瘀互结(28.68%)、肝郁脾虚证(10.08%)和痰浊内阻证(8.53%),这与既往研究结果相一致[12]。随着近年来我国经济实力的快速增长,人们的生活饮食习惯发生了翻天覆地的变化,由过去“饥寒交迫”的年代逐渐转化为“营养过剩”的年代。薛生白《湿热病篇》:“湿热之邪,从表伤者十之一二,从口鼻入者十之八九”,现代人由于过食肥甘厚腻、辛辣炙煿之品,“肥者令人内热,甘者令人中满”,长此日久损伤中焦脾胃,脾胃运化失司,水液代谢障碍,湿浊内生;湿邪日久可蕴而化热,湿热搏结,难解难分。湿热日久,留于肝胆,而发为肝着。
通过探究中医证型与CT值的关系,我们发现痰瘀互结证组的肝脾CT比值均显著低于湿热蕴结证组、痰浊内阻证组和肝郁脾虚证组。以上结果表明肝郁脾虚证和痰浊内阻证患者脂肪肝相对较轻,而痰瘀互结证组患者脂肪肝相对较重,这与NAFLD病因病机相符。中医认为NAFLD初始病位在肝,核心病机为肝失疏泄、脾失健运[13]。痰湿是NAFLD形成的重要病理因素,肝失疏泄,横克脾土,脾失健运,水液代谢障碍,痰浊始生。随着疾病的进展,湿浊日久困阻气机,血液运行障碍,瘀血始生。因而在疾病之始,肝郁、脾虚为核心病机;而至疾病后期,痰浊、血瘀为重要病理产物。此外,痰瘀互结证患者往往病程较长,脂肪变性程度更重。
本研究发现不同中医证型间患者的生化指标存在差异,这与既往研究结果相类似[14]。本研究发现湿热蕴结证组和痰瘀互结证患者HDL-C水平显著低于肝郁脾虚证组。与痰浊内阻证患者相比,湿热蕴结证患者UA水平有升高趋势。高尿酸血症是由于嘌呤代谢障碍引起的慢性代谢性疾病,痛风是由高尿酸血症引起的一种常见关节炎类型,与饮食不节,过食富含嘌呤的食物,如肉类、动物内脏、饮酒等密切相关。酒味苦、甘、性辛热,入肺胃二经,《本草纲目》载:“少饮则和血行气,壮神御寒,消愁遣兴;痛饮则伤神耗血,损胃失精,生痰动火。”因而酒乃辛热有毒之品,过饮则生痰动火、蕴湿产热。《素问·生气通天论》:“膏粱厚味,足生大丁”;《证治汇补·腰膝门》:“脾胃虚症,诚宜藉五味以养之。若湿痰湿热成痿者,必须严诫厚味,以免生痰”;《临证指南医案》:“夫痰乃饮食所化……有因多食甘腻肥腥茶酒而生者”。肥甘厚腻之品,易助湿生痰;营养过剩,超过机体自身代偿水平也会导致高脂血症、高尿酸血症等代谢性疾病的发生。湿邪重浊粘滞,“湿聚为水,积水成饮,饮凝成痰”,因而体内痰湿内盛与血脂异常密切相关。故从中西医结合角度而言,湿热蕴结证患者更容易出现尿酸升高、血脂异常的问题。
李卓家等[15]人研究发现不同证型的NAFLD患者肝功能指标,如AST、AST、GGT水平存在统计学差异,然而在本研究中并未发现类似的结果,我们猜测这可能与纳入研究对象的年龄、性别和证型分布差异等因素有关。本研究发现与痰浊内阻证患者相比,湿热蕴结和痰瘀互结证患者ALT和AST水平有升高趋势。ALT和AST是衡量肝功能的两个重要指标。当湿热熏蒸肝胆,或有形之痰、瘀邪气痹阻肝脏,影响肝之正常生理功能,并对肝脏造成损伤时,即可引起肝酶的异常升高。因此,综上所述湿热蕴结证和痰瘀互结证患者更容易出现肝功能、肾功能或血脂等生化指标的异常。在临床中,当我们面对舌质暗红,或舌质紫黯边瘀点苔黄腻或厚腻,脉沉滑或弦滑数的患者时,需密切关注他们生化指标的动态变化,并予以健康教育。
综上所述,本研究发现不同中医证型的NAFLD患者存在CT值差异,与其他证型相比,痰瘀互结证患者脂肪变性程度更重。因而在临床中,遇到舌质紫黯或淡黯,舌下静脉曲张,甚可见瘀点瘀斑者,又合并见腹部皮温低、下肢水肿、肝掌或蜘蛛痣等临床征象者,充分考虑是否存在中重度脂肪变性。然而本部分研究也存在一定不足,样本量相对较少,未来有待进行大规模、多中心临床研究以提高样本的代表性。

