农村轻度认知障碍老年人睡眠现状及对认知功能影响
邬锡波,王佳宇,韩红霞,沙开辉,杨琳露,卢仙飞,焦勇勇,薛将,陈树林
1. 宁波市海曙区第三医院,浙江 宁波 315191;2. 浙江大学心理与行为科学系,浙江 杭州 310028;3. 嘉兴学院,浙江 嘉兴 314001
痴呆是我国社会面临的重大公共卫生挑战。最近的流行病学资料显示,我国各类痴呆患者人数总和已超过900万,占老年人口的6.4%[1];预计到2040年,我国痴呆患者数量(约2 400万)将达到所有发达国家的痴呆患者数量总和[1-2]。鉴于痴呆治疗手段上的局限,尽早预防或延缓疾病发展仍然是应对这一挑战的重要措施。轻度认知障碍(MildCognitiveImpairment, MCI) 是介于正常老化与痴呆之间的一种临床状态,存在轻度的认知功能损害但未达到痴呆标准,是痴呆发展的前期状态,对于痴呆的预防具有重要意义[3]。在我国农村地区,约有18%左右的60岁及以上老年人口存在轻度认知障碍[4-5]。
睡眠障碍指的是睡眠的质和量出现异常,或在睡眠时出现某些临床症状,包括失眠、睡眠相关呼吸障碍、中枢性嗜睡障碍等[6]。在老年人中,睡眠质量差是一个常见的问题,且因为通常被认为是衰老的一个正常部分,老年人的睡眠问题往往被低估[7]。研究表明,个体需要睡7~8小时来避免不利的生理影响,以保持最佳的身心健康[8-9],然而,40%~70%的老年人没有达到推荐的每天睡眠时间[10]。另有一项元分析指出,我国老年人患有睡眠障碍的比例为46.0%[11]。
近年来,许多研究开始探讨睡眠障碍与认知功能障碍之间的关联[12],但并未得出一致的结论。有研究指出,健康老年人的睡眠时间越短,与年龄相关性脑萎缩以及认知能力下降越明显[13];另有临床研究表明,MCI患者比健康老年人会存在更严重的睡眠障碍问题[14],包括入睡潜伏期、睡眠效率和持续时间的改变[12];但也有研究指出,MCI和阿尔兹海默症患者的睡眠问卷得分与健康对照组并未表现出显著的差异[15-16],提示睡眠障碍可能与认知障碍的发生、发展并没有显著的关系。
本研究以宁波市海曙区12个农村社区中的60岁及以上老年人为研究对象,分析睡眠障碍在MCI人群中的患病率,并探索睡眠障碍对认知功能的影响,以期进一步为两者之间的关系提供更多的证据支持,并为将来实施针对针对性的社区预防和干预措施提供科学依据。
1 对象与方法
1.1 研究对象
本研究在浙江省宁波市某乡镇中开展。根据样本量计算公式[17]:n=(Z2p(1-p)/d2,假定Z=1.96(95%的置信区间),d=2%,P=15%,则样本量为1 225人;考虑到样本可能存在流失的情况,根据以往研究经验,样本流失率设定为20%,最终确定样本量为1 531人。参与调查的老年人满足以下入组标准:① 年龄≥60岁;② 本地户籍居民或长期(6个月及以上)在本地居住;③ 无严重视听觉障碍,有独立沟通交流的能力;④ 同意参与本研究,并签署知情同意书。在1 531名走访的老年人中,有46名老年人因以下原因未能接受评估:① 41人拒绝参加调查;② 3人因视听障碍无法完成评估;③ 2人调查时不在当地。因此,最终接受调查的样本数为1 485 人,其中有效问卷为1 422(95.76%)份。
1.2 研究流程
由医务人员通过电子医疗信息系统,采用计算机生成随机数的方式,确定了1 531名60岁及以上的老年人为本研究潜在调查对象。研究团队首先联系各个社区的社区医生,由他们邀请老年人到老年活动中心或社区卫生服务中心(或村卫生室)。接着研究人员向老年人介绍研究目的和内容,再征得他们的知情同意。签署知情同意书后,由受过统一培训的调查员进行问卷调查。调查内容包括:基本人口学信息、睡眠障碍的患病信息、蒙特利尔认知评估问卷等。对于无法到达现场的老年人,调查员将到老人家中走访,进行一对一访问。
1.3 数据采集
1.3.1 基本人口学信息采用自编问卷收集参与者的基本人口学信息,包括性别、年龄、受教育程度(1=未上学,2=小学,3=初中及以上)、婚姻状况(1=未婚,2=已婚,3=离异,4=丧偶)、居住方式(1=独居,2=与他人同住)。
1.3.2 睡眠障碍通过老年人医疗健康档案采集睡眠障碍的诊断信息,被诊断为睡眠障碍则记为1分,未被诊断为睡眠障碍则记为0分。
1.3.3 蒙特利尔认知评估问卷采用蒙特利尔认知评估量表(MontrealCognitiveAssessment, MoCA)评估老年人的认知功能水平并作为MCI的筛查工具。MoCA量表是一个快速有效地筛查认知功能障碍的工具,它是由Nasreddine等[18]根据临床经验并参考简明精神状态检查表(Mini-MentalState Examination, MMSE)的认知项目和评分修订而成。该量表包括视空间与执行功能、命名、记忆、语言、注意、抽象、延迟回忆与定向力共8个认知领域,总分为30分,得分越高,表明认知功能越好。MoCA量表具有良好的特异性与灵敏度,且测试时间短,但也受教育水平、文化背景等影响。近年来有学者提出,受教育年限≤6年(小学+文盲)作为中文版MoCA的受教育程度加分界点比较理想[19]。考虑到本次调查中大部分老年人的受教育水平为文盲和小学水平,所以本研究采用受教育年限≤6年,则得分加1分的标准(最高不超过30分);同时,选取24/25分作为MCI与正常的截断分[20-21]。
1.4 统计分析
本研究采用描述性统计方法分析参与者的人口学信息,同时计算睡眠障碍在整个样本以及不同特征样本中的患病率,并通过卡方检验分析不同群体患病率的差异。随后通过独立样本t检验来考察不同领域认知功能水平在睡眠障碍和非睡眠障碍群体中的差异。最后采用logistic回归分析睡眠障碍对MCI患病率的影响,其中将认知正常老年人编码为0,MCI老年人编码为1。所有统计分析均采用IBMSPSS 22.0数据分析软件完成,当P<0.05时,表明差异具有统计学意义。
2 结果
2.1 基本人口学信息
调查样本的基本人口学信息如表1所示。纳入分析的1 422名老年人平均年龄为72.19±6.52岁。被试群体中男性的占比相对较低,为40.58%;大多数老年被试的教育水平较低,教育水平在小学及以下的被试超过80%。已婚者、非独居者的人数比例也都在80%以上。
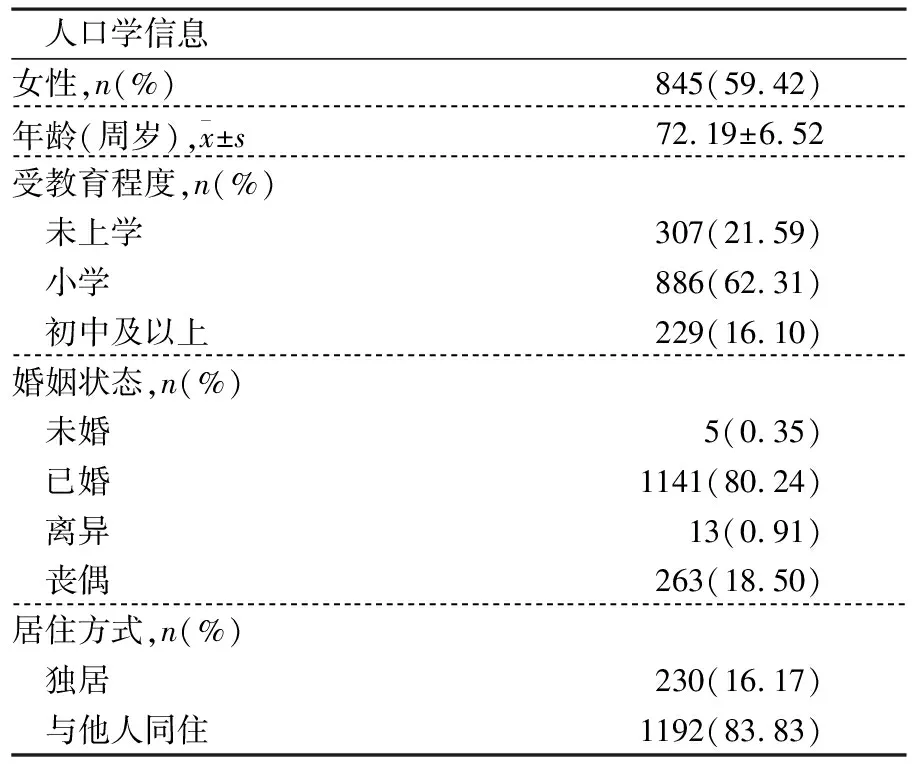
表1 基本人口学信息 (n=1 422)
2.2 睡眠障碍和轻度认知障碍的患病率
在1 422名社区老年人中,被筛查为MCI的共计828例,患病率为58.23%;被诊断为睡眠障碍的共计557例,患病率为39.17%。在MCI老年群体中睡眠障碍的比例为40.58%。卡方检验结果显示:睡眠障碍在认知正常与MCI老年人中的所占比例差异无统计学意义(χ2(1)=1.65,P>0.05)。
2.3 睡眠障碍对轻度认知障碍及不同领域认知功能的影响
睡眠障碍老年人与非睡眠障碍的老年人MoCA总分及各领域得分如下表2所示。独立样本T检验的结果显示,存在睡眠障碍的老年人认知水平低于没有睡眠障碍的老年人。此外,在执行功能、视觉和定向力方面,两组被试间的差异具有统计学意义(Ps<0.05)。这些结果表明相比于没有睡眠障碍的老年人,患有睡眠障碍的老年人在执行功能、视觉能力和定向力方面的表现更为糟糕。
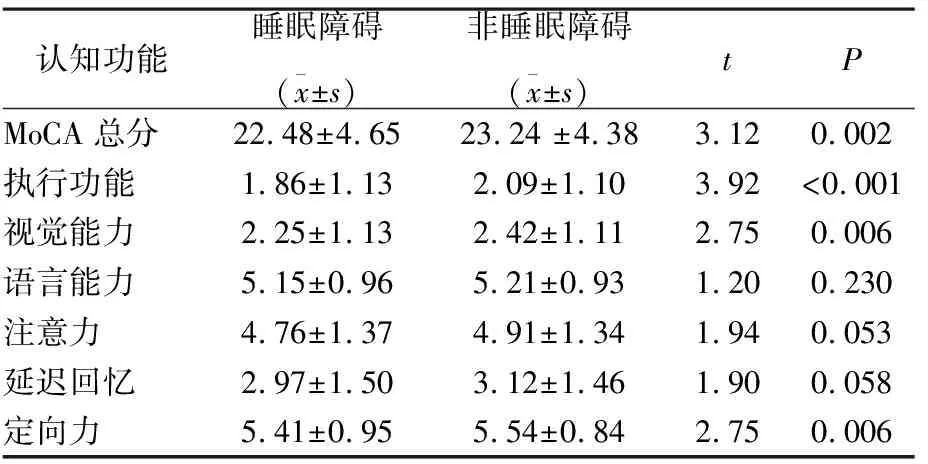
表2 认知功能在睡眠障碍和非睡眠障碍样本中的差异 (n=1 422)
如表3所示,在控制年龄、性别、教育水平等基本人口信息后,logistic回归分析显示,存在睡眠障碍的老年人患MCI的风险是没有睡眠障碍的1.75倍[OR=1.75, 95%CI=(1.34, 2.28)]。

表3 睡眠障碍对MCI患病风险的logistic回归模型 (n=1 422)
3 讨论
睡眠障碍是老年人中的常见疾病,并且常与其他疾病共存(如认知障碍)。这些疾病间的相互影响导致治疗难度和复杂性的大大增加。厘清疾病间的相互关系对于未来提供更具针对性的治疗大有裨益。目前,关于睡眠障碍与MCI之间的关系仍未有一致的结论。本次研究大规模调查了睡眠障碍在社区MCI老年人中的患病率,同时分析了睡眠障碍与认知功能之间的关系。
研究结果发现,存在睡眠障碍的老年人在MCI群体中的比例为40.58%,与以往研究结果差异不大。前人研究调查显示,MCI患者中存在睡眠障碍的比例为14%~59%[22],更有研究报告睡眠障碍在MCI患者中的比例超过60%[23]。国内的调查数据则表明睡眠障碍在MCI老年人中的患病率在35%~48%[24-25]。可见,我国MCI老年人中睡眠障碍的患病率较高,在临床工作中应当重视老年睡眠障碍对MCI和痴呆的潜在风险,及早做出预防和干预。
过去已有研究指出,睡眠障碍与MCI和痴呆风险增加之间存在较强的联系[26]。本研究也发现,患有睡眠障碍的老年人患MCI的风险是没有睡眠障碍的1.75倍。MCI患者中睡眠问题的存在可能预测转化为痴呆的可能性[27],并可能作为临床前AD的替代生物标志物[28]。这突出了在普通人群中保持“健康的睡眠习惯”的重要性,特别是在有认知能力下降风险的老年人中。因此,我们应该更加关注农村老年群体的睡眠问题,警惕可能未被发现的认知障碍或其造成认知功能受损的潜在巨大风险。
本次调查还发现,睡眠障碍对不同领域认知功能的影响并不一致。相比于没有睡眠障碍的老年人,患有睡眠障碍的老人在执行功能、视觉能力和定向力方面的表现更为糟糕;对延迟回忆和注意的损害表现为边缘显著水平;语言能力方面没有表现出显著差异。这与前人研究结果部分一致。比如,一项关于MCI与睡眠障碍的元分析显示[29],睡眠障碍给老年人认知损害带来的风险主要表现在工作记忆、情景记忆和部分执行功能等方面。另有研究发现,MCI患者的睡眠障碍显著影响了记忆、注意和日常生活能力等方面[30]。出现结果的不一致可能是因为所用测量工具和材料的不同,以及样本群体特征的不同。
此外,MCI群体中睡眠障碍的患病率并不显著高于其在认知正常老年人中的比例(40.58% vs 37.21%);但在控制性别、年龄等人口学变量后,存在睡眠障碍的老年人患MCI的风险是没有睡眠障碍的1.75倍。说明睡眠障碍的发生情况可能与认知功能受损无关,但睡眠障碍可能会加速认知功能下降,从而导致患MCI或痴呆的风险增加。当然,两个样本群体中患病率没有显著差异,也可能与使用的评估工具和诊断标准有关。
本研究存在一定局限性。首先是本研究数据是横断面数据,仍然无法得出睡眠障碍与MCI的因果关系,鉴于目前越来越多研究者发现睡眠障碍和认知障碍之间的双向关系,未来可进一步采用纵向队列研究,以得出更为准确的结果。其次是存在样本的单一性问题。本研究结果是基于宁波市某乡镇老年人得出的,不一定适用于其他城市或地区,结论推广需谨慎。最后是缺乏MCI的临床诊断。虽然MoCA量表已经过大量信效度检验,且具有良好的敏感性和特异性,但临床诊断对于疾病的界定仍然是不可或缺的。未来研究需要纳入更严格的临床诊断标准,使研究结果更可靠。
4 小结
睡眠障碍在农村社区MCI老年人中的患病率较高,但在MCI和认知正常老年人中的患病率不存在显著差异。睡眠障碍与老年人MCI的患病风险相关,且存在睡眠障碍的老年人表现为认知功能水平更低,尤其是执行功能、视觉能力和定向力。
利益冲突无

