甲状腺乳头癌患者双能CT定量参数变化及其与颈部淋巴结转移、预后的关系⋆
贾子睿 韩 琨 李海燕
1.华北石油廊坊矿区第一医院放射科
2.华北石油廊坊矿区第一医院功能科(河北 廊坊 065007)
3.华北石油总医院医学影像科(河北 廊坊 062552)
甲状腺癌是临床常见的恶性肿瘤之一,甲状腺乳头状癌(Papillary thyroid carcinoma,PTC)是其常见病理类型,在所有病理类型中发病率较高,可达90%左右,且多见于女性人群[1]。根治性手术切除是治疗PTC的常用方法,因PTC淋巴结转移发生率较高,与PTC手术治疗后复发具有明显的相关性,故常行预防性淋巴结清扫术以降低术后淋巴结转移及复发率,而术前对淋巴结转移范围的正确评估是制定手术方案及改善患者预后的关键所在[2-3]。超声及常规CT平扫是用于评估PTC及淋巴结转移的传统影像学检查手段,但因淋巴结所在部位的特殊性,前者易遗漏胸骨后、纵膈等部位的转移淋巴结[4],而后者尽管有良好的组织和空间分辨能力,但仅凭借形态学特征判断淋巴结是否转移仍有一定的局限性,且难以评估潜在的淋巴结转移发生风险[5]。随着影像学技术的发展,双能CT逐渐应用于临床,与常规CT扫描相比,其可利用不同能量X线获取定性的图像特征,并通过碘图及能谱曲线的获取得到更多定量参数,能够为临床诊断提供更加可靠的影像学证据[6]。鉴于此,本研究主要探讨PTC患者双能CT定量参数变化及其与颈部淋巴结转移、预后的关系,以期为临床提供借鉴,报道如下。
1 资料与方法
1.1 一般资料选取2018年1月至2020年1月在我院拟行手术治疗的60例PTC患者作为PTC组,另选择同期60例甲状腺良性结节患者作为良性组。
纳入标准:PTC组均符合PTC诊断标准[7],并经病理检查确诊,CT提示伴淋巴结可疑转移性病变;良性组均符合相关疾病诊断标准[8],并经病理检查排除恶性肿瘤;临床资料完整。排除标准:合并有其他恶性肿瘤病变;双能CT成像质量欠佳,难以进行量化分析;已行甲状腺癌根治术或放化疗治疗。其中,PTC组男18例,女42例;年龄33~71岁,平均年龄(53.18±5.22)岁。良性组男16例,女44例;年龄32~69岁,平均年龄(52.78±5.04)岁,两组一般资料均衡可比(P>0.05)。
1.2 研究方法
1.2.1 临床资料 收集患者临床资料,包括年龄、性别、病灶数及术前双能CT成像定量参数变化等,随访2年,记录患者淋巴结转移及术后复发以及生存情况。
1.2.2 双能CT成像检查方法 所有患者均于术前行双能CT检查,仪器使用西门子Definition AS 64排螺旋CT。检查方法:患者取仰卧位,扫描范围为颅底至主动脉弓,头-足方向。先行常规平扫,扫描结束后将85 mL碘普罗胺(拜耳医药,国药准字:J20100028)以2.5~3.0 mL/s速率经肘中心静脉推注,注射25 s后行动脉期双能成像检查,随后延迟25 s行静脉期双能成像检查。扫描参数设置:准直参数128×0.6 mm,转速0.5 s/r,螺距0.7,A球管电压为80 kV,B球为Sn150 kVp,A球管电流为130 mAs,B球为65 mAs,层厚及层距均为1.5 mm,矩阵256×256,视野252 mm×252 mm。扫描完成后将数据上传至工作站进行双能量图像数据分析。
1.2.3 影像评估及双能量图像数据分析 由2名同一高资历影像学医师对图像数据进行双盲诊断及分析,并根据淋巴结分区标准[9],判断每区淋巴结分布情况。双能CT图像定量参数:分别在甲状腺结节及淋巴结中心或最大层面勾画出感兴趣区(region of interest,ROI),尽量避开坏死区、囊变区、钙化区、血管等,面积为2~10 mm2,随后将其放置于同侧颈内动脉管腔内,测量动脉期及静脉期甲状腺结节及淋巴结碘浓度(iodine concentration,IC)以及同侧颈动脉内IC(IC颈动脉),计算标准化碘浓度(normalized iodine concentration,NIC),NIC=IC病灶/IC颈动脉。并计算动脉期及静脉期能谱曲线斜率(λHU),λHU=(HU40KeV-HU190KeV)/150 keV。
1.3 统计学方法采用SPSS 23.0软件分析数据,计数资料采用n%表示,对PTC患者出现不良预后的相关影响因素进行多因素Logistic回归分析,采用受试者工作特征曲线(Receiver Operating Characteristic,ROC)分析双能CT定量参数对PTC患者淋巴结转移的诊断价值,P<0.05表明有统计学意义。
2 结果
2.1 PTC组与良性组双能CT定量参数对比PTC组动脉期及静脉期IC病灶值、NIC值及λHU值均低于良性组(P<0.05),两组IC颈动脉值对比,差异无统计学意义(P>0.05),见表1。
2.2 PTC组淋巴结转移情况以最终手术病理结果为标准,PTC组60例患者共纳入237枚肿大淋巴结研究,其中,转移淋巴结152枚(64.14%),非转移淋巴结85枚(35.86%),根据淋巴结转移情况分为转移组(152枚)与非转移组(85枚),两组淋巴结分布情况见表2。

表2 淋巴结分布情况(枚)
2.3 转移组与非转移组双能CT定量参数对比转移组动脉期及静脉期IC病灶值、NIC值及λHU值均高于非转移组(P<0.05),两组动静脉期IC颈动脉值对比,差异无统计学意义(P>0.05),详见表3。

表3 转移组与非转移组双能CT定量参数对比(mg/mL)
2.4 双能CT定量参数对PTC淋巴结转移的诊断价值动脉期NIC诊断PTC淋巴结转移的约登指数(0.655)最大时对应截断值为0.31 mg/mL,曲线下面积为0.825,诊断敏感度为80.00%,特异度为85.53%;动脉期λHU诊断PTC淋巴结转移的约登指数(0.633)最大时对应截断值为3.38 mg/mL,曲线下面积为0.812,诊断敏感度为76.47%,特异度为86.84%;静脉期NIC诊断PTC淋巴结转移的约登指数(0.550)最大时对应截断值为0.58 mg/mL,曲线下面积为0.776,诊断敏感度为74.12%,特异度为80.92%;静脉期λHU诊断PTC淋巴结转移的约登指数(0.541)最大时对应截断值为4.71 mg/mL,曲线下面积为0.768,诊断敏感度为70.59%,特异度为83.55%,详见表4、图1。

图1 双能CT定量参数诊断PTC淋巴结转移的ROC曲线
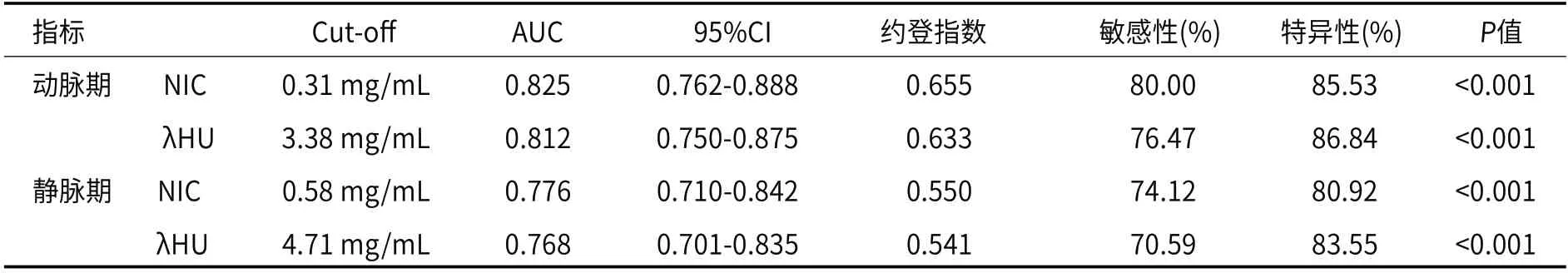
表4 双能CT定量参数对PTC淋巴结转移的诊断价值
2.5 PTC不良预后的单因素分析根据随访结果,将PTC组16例术后出现复发或死亡患者作为预后不良组,余44例作为预后良好组,两组患者性别、年龄、病灶数对比,差异无统计学意义(P>0.05);单因素分析结果显示,术前动脉期CT定量参数(IC病灶、NIC、λHU)及静脉期CT定量参数(IC病灶、NIC、λHU)、存在淋巴结转移均为PTC不良预后的相关影响因素(P<0.05),见表5。
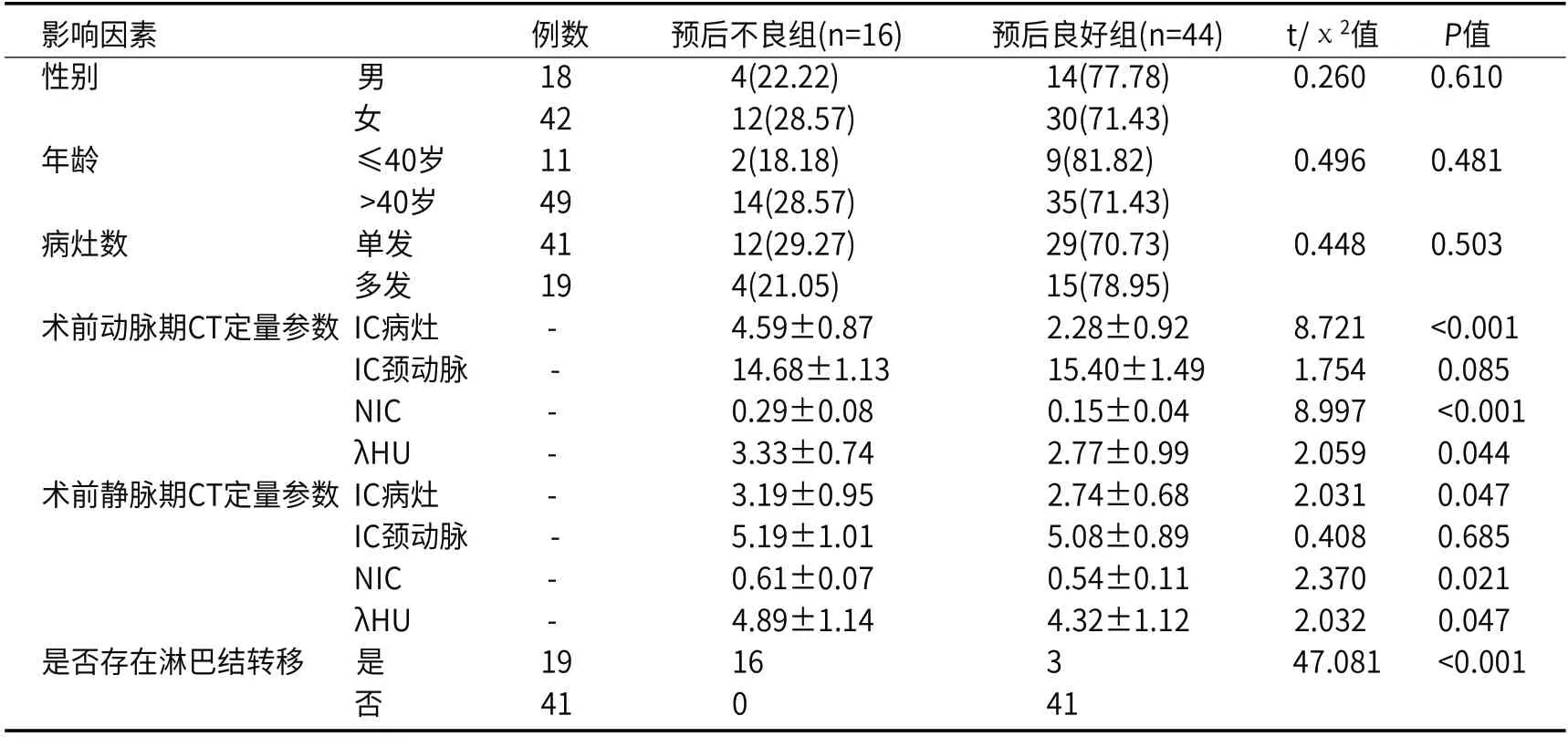
表5 PTC不良预后的单因素分析
2.6 PTC不良预后的多因素logistic回归分析多因素logistic回归分析结果显示,动脉期及静脉期NIC、λHU参数、存在淋巴结转移均为PTC不良预后的危险因素(P<0.05),见表6。
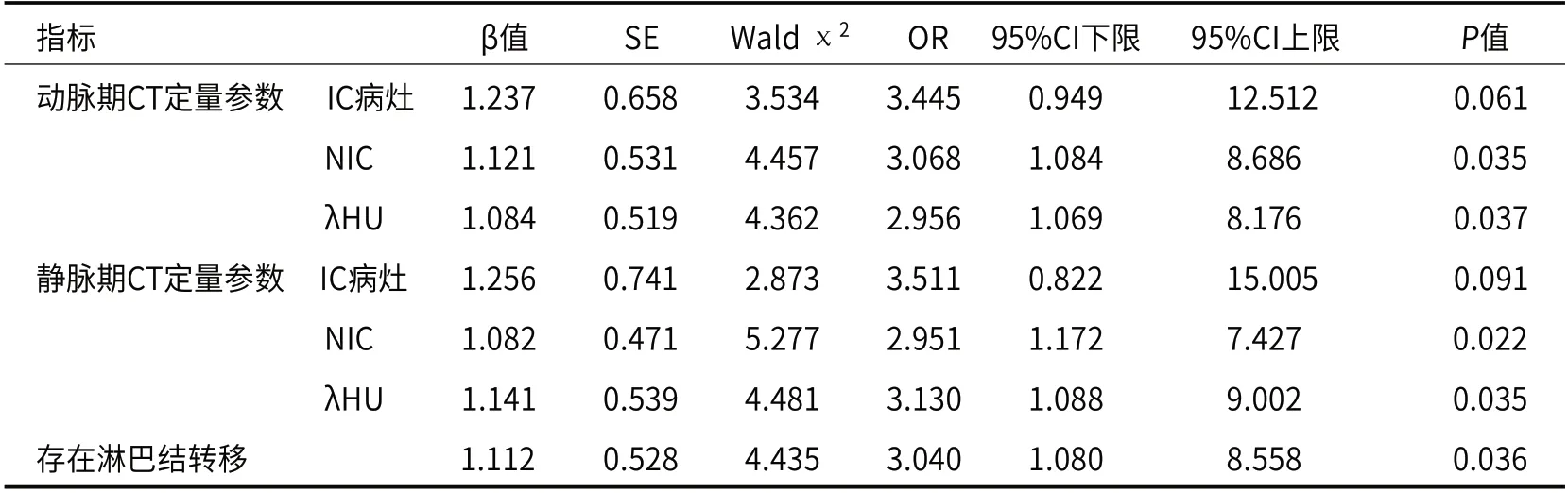
表6 PTC不良预后的多因素logistic回归分析
3 讨论
PTC属临床常见的内分泌肿瘤,大多PTC患者预后良好,治疗后复发或死亡占比仅为1.4%~30%[10],但PTC颈部淋巴结转移发生率较高,是导致患者局部复发及生存率降低的重要因素之一。相关研究报道指出,伴有淋巴结转移患者术后5年内复发的发生率为30%左右[11]。故术前充分掌握淋巴结转移状态及转移部位对手术治疗方案的确定具有重要意义。超声、MRI及CT均为诊断淋巴结转移的常用影响学辅助手段,其中,超声对淋巴结结构组成具有一定的分辨能力,但受限于颈部的解剖结构,其仅对浅表淋巴结诊断价值较高[12]。MRI具有良好的组织对比度,可进行多平面立体呈像,但图像质量易受患者呼吸、吞咽动作影响,主观性较强[13]。CT对低位、颈深部淋巴结有一定的诊断价值,但对具有潜在淋巴结发生风险的评估有一定的局限性[14]。
双能CT属于一种能量CT设备,其原理为不同物质对不同X线吸收系数不同,因而可形成单能谱图像、基物质图像等定量参数,为疾病的诊断提供更多理论依据[15]。本研究通过观察发现,PTC组动脉期及静脉期IC病灶值、NIC值及λHU值均低于良性组(P<0.05),提示良性结节较恶性结节含碘量更高,与郭油油等[16]研究结果具有相似之处。黄益龙等[17]指出,双能CT具有将碘从其他物质分离出来的独特优势,碘图一定程度可显示机体组织摄碘能力。另有研究发现[18],与正常甲状腺组织相比,良性结节碘浓度值较低,而与恶性结节相比,良性结节碘浓度值较高,其原因在于良性结节的存在使部分具备摄碘能力的甲状腺滤泡细胞受损,因而其碘浓度值较正常组织低,但相较于滤泡细胞完全被癌细胞取代的恶性结节,良性结节内仍存在部分具备摄碘能力的甲状腺滤泡细胞,其摄碘能力仍高于恶性结节,故而存在恶性结节的PTC组碘浓度含量更低。
本文进一步研究发现,转移组动脉期及静脉期IC病灶值、NIC值及λHU值均高于非转移组,提示转移淋巴结摄碘量更高。卢予婕等[19]指出,双能量CT可虚拟计算出物质CT值,进而根据不同单位量下的CT值描绘特征性的能谱曲线,并通过能谱曲线斜率来反映局部病变及微血流灌注情况,因转移与非转移淋巴结组织结构不同,其对X线吸收系数不同,能谱曲线斜率也存在不同之处。而细胞摄碘量与摄碘能力及细胞血供密切相关,转移淋巴结内具有较多新生血管,新生血管床增加,血流流速较快,血供丰富,摄碘率较高,在增强早期即可出现明显强化,而与之相比,非转移淋巴结摄碘率较低。此外,动脉期及静脉期定量参数诊断转移淋巴结的效能均较高,进一步证实双能CT定量参数在PTC淋巴结转移中的诊断价值。本研究通过单因素及多因素logistic回归分析发现,高动脉期及静脉期NIC、λHU参数、存在淋巴结转移均为PTC不良预后的危险因素,提示高动脉期及静脉期NIC、λHU参数及存在淋巴结转移均与PTC患者不良预后相关。综合研究结果我们推测,高动脉期及静脉期NIC、λHU参数的PTC患者,术后存在淋巴结转移的可能性更高,淋巴结清扫效果欠佳,导致其预后不良。但本研究也存在一定的局限性,如样本量较少,未研究双能CT在不同病理分型的恶性结节中的应用价值,有待后续进一步研究。
综上所述,存在淋巴结转移PTC患者双能CT表现为高碘值及高能谱曲线斜率,双能CT定量参数变化可作为患者淋巴结转移及不良预后的评估指标之一,在临床有一定的借鉴指导意义。

