不同维度改良序贯器官衰竭评分对心脏骤停后综合征的严重性评估价值分析
郭旭昌 林海龙 朱永 管健 钟光耀 林展斌 雷菊蕊
心脏骤停后综合征(post-cardiac arrest syndrome,PCAS)是心脏骤停患者经复苏后恢复自主循环(ROSC)而出现的一系列病理生理变化,主要表现为心脏停搏后脑损伤、心功能障碍、全身性缺血/再灌注反应以及持续恶化病理学改变。内环境表现为大量炎症因子释放、黏附因子、内毒素水平升高和免疫失衡,并导致多器官功能障碍(multiple organ dysfunction syndrome,MODS)。上述表现类似脓毒症的病理生理变化,也被称为类脓毒症样综合征。脓毒症相关性序贯器官衰竭评估(Sequential Organ Failure Assessment,SOFA)作为脓毒症快速筛查和临床诊断的金标准,即使在PCAS 患者中,SOFA 评分同样可预测患者的生存率和神经系统结局[1]。但国内极少报告。本项目通过回顾性分析,从不同维度来评价SOFA 和改良SOFA 在PCAS 中的临床意义。
1 临床资料
1.1 一般资料资料来源2018 年7 月1 日至2022 年6 月30 日急诊科抢救非创伤性心脏骤停患者122 例,恢复自主循环54 例,有效入组46 例。(1)入选标准:所有年龄在14-70 岁之间(不包括14 岁和70 岁)的目击心脏骤停后送院抢救的患者。(2)排除标准:①创伤性心脏骤停患者。②肿瘤或器官功能障碍的非可逆性心脏骤停患者。
1.2 方法(1)目击突发心脏骤停患者,按照AHA 心肺复苏指南施行C-A-B 流程。收集患者ROSC 后第一个小时数据,分成四组:①患者年龄、体温、心率、平均动脉压、呼吸频率、氧合(FiO2≥0.5,A-aDO2或FiO2<0.5,PaO2)、动脉血气PH、、PaO2、钾、钠、肌酐、红细胞压积、白细胞计数、GCS 评分。计算APACHEⅡ得分,为第一组。②患者氧合指数(Pao2/Fio2)、血小板计数、胆红素、肌酐、平均动脉压、GCS评分。计算SOFA 得分,为第二组。③通过动脉血气乳酸水平+SOFA 获得综合评分,即:LACSOFA,为第三组。④通过动脉血气PH 值,与正常值之差经加权至SOFA 评分相等权重,获得PHSOFA 综合评分,为第四组。
1.3 观察指标(1)分别计算SOFA 评分、LACSOFA 评分、PHSOFA 评分、APACHEⅡ评分。(2)分别以患者存活期3 天(≥72 小时)和7 天(≥168 小时)为时间截点,比较SOFA评分、LACSOFA 评分、PHSOFA 评分、APACHEⅡ评分对患者生存期预测价值的意义。
(3)判断标准:①根据AHA 指南ROSC 定义,即心肺复苏恢复自主循环时间超过24 小时。②APACHEⅡ评分按重症医学评分标准计算;SOFA 评分按脓毒症3.0 版标准计算。
1.4 统计学方法选择SPSS20.0 进行数据统计,计量资料采用(x±s)表示,多组间比较采用方差分析,计量资料率的比较应用χ2检验,变量间的相关关系采用pearson 相关分析,P<0.05 表示有统计学意义。计算ROC 特征曲线下AUC 值,比较各指标间对预测值的敏感性和特异性。
2 结 果
入组患者男女比例23∶12,平均年龄(48.46±11.37)岁,动脉血气pH(7.018±0.248),乳酸水平(11.57±5.30)mmol/l,SOFA 评分值7.17±1.99。以患者3 天(≥72 小时)存活期为时间截点,描述SOFA 评分、LACSOFA 评分、PHSOFA 评分、APACHEⅡ评分的ROC 特征曲线(图1),比较曲线下面积的AUR 值(表1),由高至低排序依次为PHSOFA 评分、SOFA 评分、APACHEⅡ评分、LACSOFA 评分。

3 天存活期的PCAS 患者改良SOFA 评分间比较。表1。
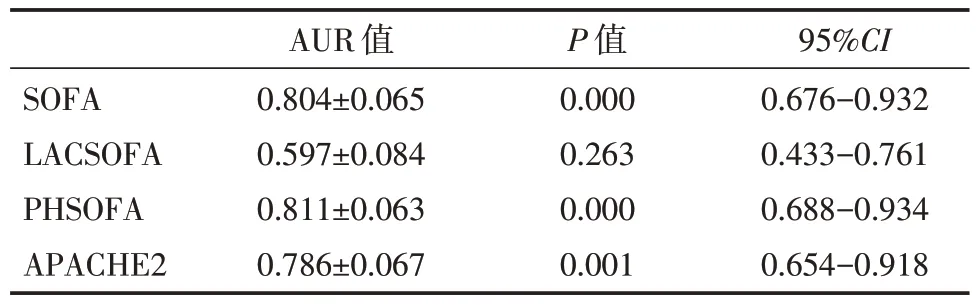
SOFA LACSOFA PHSOFA APACHE2 AUR 值0.804±0.065 0.597±0.084 0.811±0.063 0.786±0.067 P 值0.000 0.263 0.000 0.001 95%CI 0.676-0.932 0.433-0.761 0.688-0.934 0.654-0.918
以患者7 天(≥168 小时)存活期为时间截点,描述SOFA 评分、LACSOFA 评分、PHSOFA 评分、APACHEⅡ评分的ROC 特征曲线(图2),比较曲线下面积的AUR 值(表2),由高至低排序依次为APACHEⅡ评分、SOFA 评分、PHSOFA评分、LACSOFA 评分。
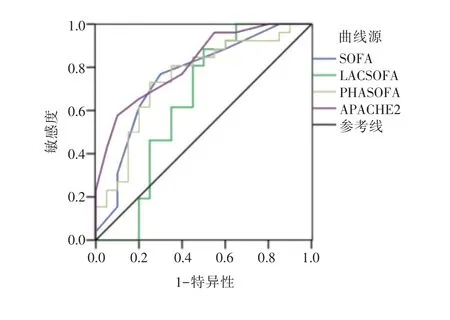
7 天存活期的PCAS 患者改良SOFA 评分间比较。表2。
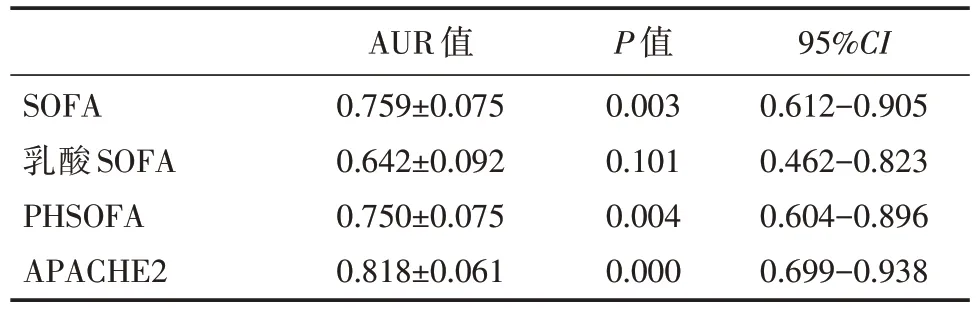
SOFA乳酸SOFA PHSOFA APACHE2 AUR 值0.759±0.075 0.642±0.092 0.750±0.075 0.818±0.061 P 值0.003 0.101 0.004 0.000 95%CI 0.612-0.905 0.462-0.823 0.604-0.896 0.699-0.938
3 讨 论
心脏骤停后综合征与脓毒症是两个本质不同的疾病,但两者在某种程度上有相似之处。脓毒症3.0 版国际共识引用序贯器官衰竭评分系统作为临床诊断标准,阐述了脓毒症病理生理特点涵盖了炎症、宿主反应、器官功能障碍三个要素[2-4]。这些要素特点与PCAS 患者存在病理生理学改变的相同之处。
心脏骤停复苏后休克是缺血再灌注损伤引起血管麻痹所致,主要有两种机制。首先,整体缺血和再灌注后微血管中的中性粒细胞蓄积、中性粒细胞-内皮相互作用和中性粒细胞活化导致内皮细胞功能障碍。其次,缺血再灌注产生的活性氧激活免疫细胞,导致炎性细胞因子释放增加和诱导性一氧化氮合酶表达,均加重内皮功能障碍,从而加重血管麻痹。由于这两种机制与脓毒症病理生理学中的机制非常相似,因此,PCAS 通常被认为是“脓毒症样综合征”。
目前PCAS 患者仍然具有较高的死亡率和致残率,仅约10%患者具有良好神经功能结局,入院ICU 患者主要通过APACHEⅡ评分判断病情严重程度及预测不良预后。APACHEⅡ评分由急性生理评分(SAPSⅡ)、年龄评分及慢性健康评分三者构成,最初设计为进入重症监护室24 小时内最差值评分,一般不用于连续动态评价患者的病情危重程度。然而,连续性评估预测ICU 危重患者预后的研究显示,SOFA 评估最初48 小时对器官功能障碍预测指标良好,但48 小时后预测价值有所下降[5]。因此,不同评估方法有各自优势。
《Circulation》杂志发表的一篇共识描述了PCAS 病理生理特征,通过时间来定义心脏骤停后护理各阶段符合生理学特点,早期阶段定义为ROSC 后20 分钟至6 至12 小时之间的时间段,此时早期干预可能最有效。中间阶段在6至12 小时至72 小时之间,此时损伤途径仍然活跃,通常仍会进行积极治疗,而且,提高生存率主要目标为前72 小时的器官支持治疗。超过3 天可被视为恢复阶段,此时预测更加可靠,最终结果更加可预测。因此,早期评估价值更为重要,本项目选择第3 天和第7 天存活期为主要观察时间目标。
SOFA 评分能客观评估PCAS 的严重程度,通过ICU 入院时的SOFA 评分评估的早期器官衰竭与第28 天的死亡率独立相关[6]。SOFA 评分系统采用六个标准来反映器官功能,包括:呼吸系统、心血管系统、血液系统、肝脏系统、神经系统、肾脏系统,共6 项指标,每项0-4 分,相对APACHEⅡ评分系统减少了较多项目。一项研究显示基于入院时SOFA 评分仅比APACHEⅡ/Ⅲ略差,而预测ICU患者死亡率方面比SAPSⅡ模型更具有竞争力[7]。与APACHEⅡ评分相比,SOFA 评分具有容易获得和控制医疗成本效益优势,还减少过多有创操作对患者造成的伤害,它既能区分单个器官功能障碍或衰竭的程度,也能应用于不同病因的危重病人的评估。心脏骤停后的病理生理恶性循环是PCAS 死亡的主要原因,心脏骤停本身和pH紊乱严重影响细胞内功能,从而增加代谢消耗和氧气消耗。pH 紊乱还影响许多酶的功能以及离子的主动和被动细胞质转运[8-9]。另一方面,pH 值变化会进一步损害心脏功能,心肌功能受损导致舒张能力下降和舒张压升高[10]。PCAS 患者3 天内死亡预测以动脉血气PHSOFA 综合评分价值最高,反应PCAS 早期生存与心脏功能和血流动力学存在密切相关,因此,改善PCAS 患者生存率可以从这方面入手。另一项LACSOFA 综合评分效用较差。乳酸的产生取决于三种机制:缺氧导致无氧代谢途径的激活;依赖于pH 的ATP 需求和代谢速率变化;细胞内pH 值[11]。ROSC恢复期间的低灌注和酸中毒紊乱导致乳酸产生和去除之间的不平衡。当组织缺氧得到解决时,乳酸的产生将终止,乳酸降解将开始。乳酸的产生严格地由细胞内pH 值决定,因为它在酸中毒中升高,而在碱中毒中下降。因此,反映内环境状况的PH 值早于乳酸水平的影响,评估PCAS患者的严重程度不推荐使用LACSOFA 综合评分。
本项目通过非劣质性评价SOFA 评分,从简便、易取、成本、可重复的角度看,其具有优越性,改良后PHSOFA 综合评分对PCAS 患者早期存活率的预测价值最高,但后期不如APACHEⅡ评分。

