维持性血液透析患者抑郁影响因素的系统评价及Meta分析
王志虎,梁琪,刘彦慧,牛韩菲菲,张春梅
(天津中医药大学 护理学院,天津 301617)
血液透析是目前终末期肾病患者的主要肾脏替代疗法,我国约有85%的终末期肾病患者采用血液透析进行治疗[1]。维持性血液透析(maintenance hemodialysis,MHD)是指长期规律地进行血液透析治疗:透析时间≥3个月,每周2~3次规律。MHD有效延长了患者的生存时间,但同时患者也面临着多种并发症的威胁及沉重的经济负担,心理压力较大[2-3]。抑郁是MHD患者最常见的不良心理状态,一项Meta分析结果显示[4],我国MHD患者抑郁的患病率为51.4%,显著高于一般人群,其主要表现为心情低落、兴趣缺失以及精力缺失,甚至会产生自杀行为,严重影响患者生存质量[5]。国内外虽已有研究[4,6]调查了MHD抑郁的影响因素,但其研究结果存在差异。因此,本研究旨在通过Meta分析方法总结MHD患者发生抑郁的影响因素,为临床早期识别和预防抑郁提供依据。
1 资料与方法
1.1 文献检索策略 采用主题词结合自由词的方法,检索知网、万方、维普、中国生物医学文献、PubMed、EMbase、The Cochrane Library、web of science数据库。检索时限为建库至2022年10月12日。中文检索词包括:影响因素/相关因素/危险因素、抑郁/抑郁症、维持性血液透析/血液透析等;英文检索词包括:depression/depression disorder、risk factors、hemodialysis/maintenance hemodialysis等。以PubMed数据库为例,检索式如下:(depression[MeSH Terms]) OR (depression[Title/Abstract]OR depressive[Title/Abstract]OR depression disorder[Title/Abstract]) AND (risk factors[MeSH Terms]OR influenc* factor*[Title/Abstract]OR risk factor*[Title/Abstract]OR related factor*[Title/Abstract]) AND (hemodialysis[Title/Abstract]OR maintenance hemodialysis[Title/Abstract]OR renal dialysis[Title/Abstract]OR blood dialysis[Title/Abstract])。
1.2 纳入与排除标准 纳入标准(1)研究对象(P):MHD患者,指透析时间≥3个月的血液透析患者;(2)暴露因素(E):不同影响因素的暴露;(3)结局指标(O):是否存在抑郁状态,需符合国际公认抑郁评定量表的评定;(4)研究类型(S):横断面、队列或者病例对照研究。排除标准:(1)文献中数据无法转换和应用;(2)重复发表文献;(3)会议以及政策研究文献。
1.3 文献数据提取及质量评价 由2名研究者独立筛选、评价文献,如遇到分歧,则邀请第3名研究者参与。提取资料包括文献基本信息、抑郁筛查工具、样本量等。病例对照及队列研究采用纽卡斯尔-渥太华量表(the Newcastle Ottawa sacle,NOS)[7]评价,0~3分为低质量,4~6分为中等质量,7~9分为高质量。横断面研究采用美国卫生保健质量和研究机构(Agency for Healthcare Research and Quality,AHRQ)推荐的标准评价[8],0~3分为低质量,4~7分为中等质量,8~11分为高质量。
1.4 统计学处理 采用软件RevMan 5.3进行数据分析。效应量用OR值和95%CI表示,使用I2和P值对研究结果间的异质性进行描述,若P≥0.1,I2≤50%,提示具有同质性,采用固定效应模型;反之存在异质性,采用随机效应模型或放弃结果合并。敏感性分析:通过改变数据分析模型以及剔除异质性来源或权重较大的文献,观察研究结果的稳定性。通过漏斗图评估影响因素发表偏倚。
2 结果
2.1 纳入文献资料及评价 共检索到2686篇文献(中文1403篇,外文1283篇),剔除重复文献后余1728篇,阅读问题和摘要排除不相关文献后余166篇,进一步阅读全文排除128篇。最后纳入文献38篇(外文12篇、中文26篇),包括6篇病例对照研究、2篇队列研究、30篇横断面研究,总样本量5474例,其中抑郁组2462例、非抑郁组3012例。纳入病例对照研究和队列研究的质量评分为6~8分;纳入横断面研究的质量评分为6~9分,见表1。
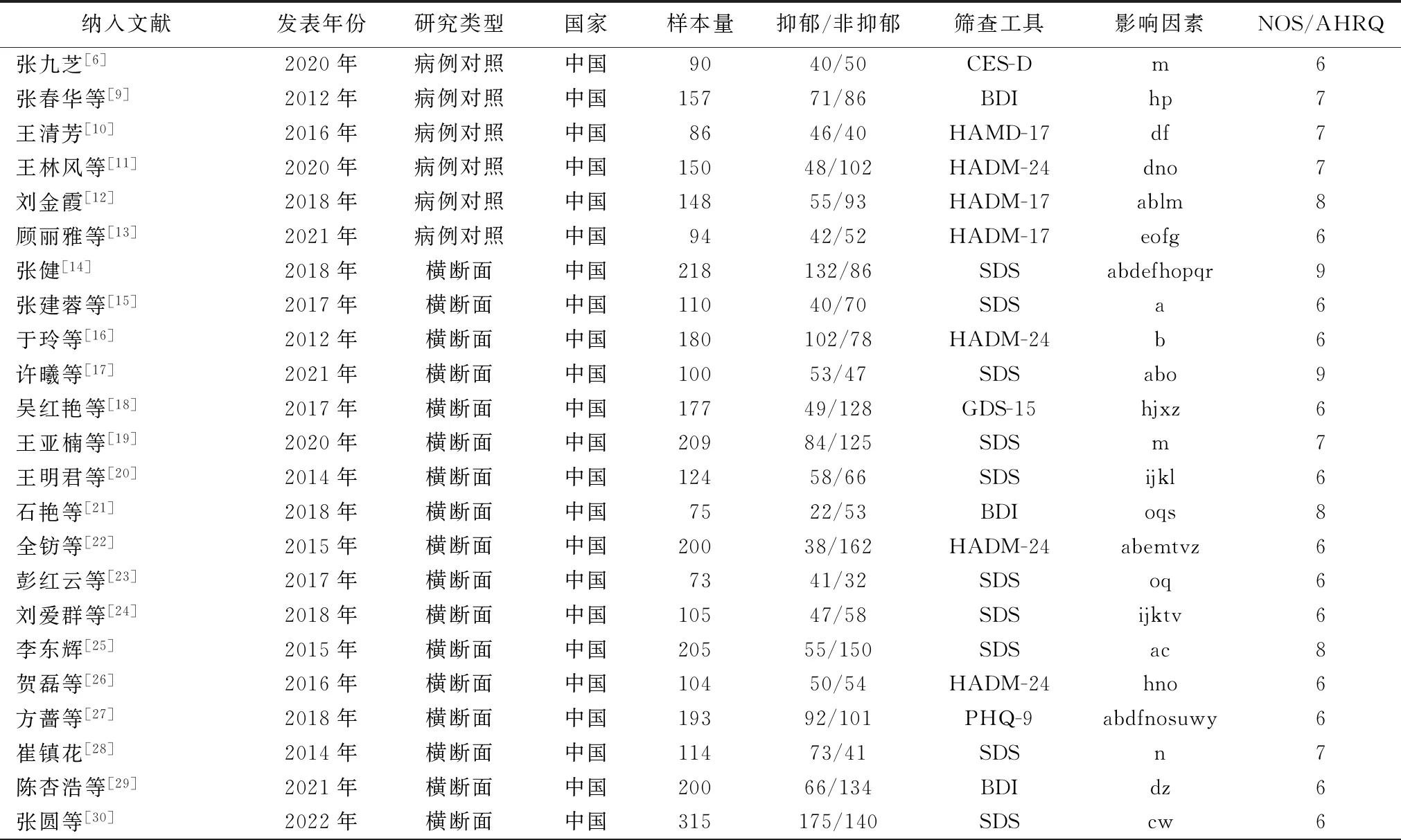
表1 纳入文献的基本信息(n=38)

续表1
2.2 MHD患者抑郁Meta分析结果 对38篇文献(26项影响因素)进行Meta分析,包括患者的一般因素、疾病相关因素、社会因素。结果显示,居住情况、工作情况、婚姻状况、并发症、自我形象、日常生活能力、社会支持水平、睡眠质量、Hb、ALB、医保类型、共病、教育程度方面,MHD抑郁与非抑郁患者间差异均有统计学意义(均P<0.05);透析时间、共病和睡眠质量数据因报告类型不同,对其分组分析,见表2。

表2 MHD患者抑郁影响因素Meta分析结果
2.3 敏感性分析 去除单篇异型性来源的文献前后,年龄[剔除单篇文献[41]前(P=0.7,I2=67%);剔除单篇文献后(P=0.26,I2=47%)]、婚姻状况[剔除单篇文献[14]前(P=0.04,I2=53%);剔除单篇文献后(P=0.006,I2=38%)]、BMI[剔除单篇文献[21]前(P=0.62,I2=70%);剔除单篇文献后(P=0.86,I2=0%)]、血红蛋白[剔除单篇文献[27]前(P<0.001,I2=85%);剔除单篇文献后(P=0.002,I2=0%)]发生了变化,其余影响因素稳定。另外,通过观察改变数据分析模型前后差异后发现各影响因素两种模型结果稳定。
2.4 发表偏倚 针对性别因素纳入的11篇文献做漏斗图,结果显示存在部分不对称,提示可能存在发表偏倚。
3 讨论
3.1 影响MHD患者抑郁的一般因素 乡村居住、非在职、无配偶、农村合作医疗、低教育程度是MHD患者抑郁的危险因素。乡村患者更易抑郁可能与农村医疗资源配置较差、长期往返于医疗机构、交通不便等导致的生活负担及心理压力增加有关[46]。同时,农村合作医疗相较于职工医保需支付更多医疗费用,患者面临较重经济负担导致抑郁患病可能性增加。因此,建议加强农村基层医疗卫生服务设施建设,提高农村MHD患者就医便携性,并进一步深入推动医疗卫生体制改革,逐步建立更加公平有效的基本医疗保险制度,实现公共医疗卫生服务均等化[47]。在职患者相较于非在职患者抑郁风险更低,可能是由于前者有一定收入可减轻经济负担以及适当工作可减轻对疾病的过度关注,对负性情绪的改善起到积极作用[48]。基于此护理人员应鼓励非在职患者积极投入家庭或社会工作转移注意力以缓解抑郁情绪。婚姻作为MHD抑郁影响因素可能与配偶或家庭的精神支持有助于已婚患者释放或缓解负性情绪有关[49]。低教育程度导致抑郁可能是由于其接受知识易受限制,对复杂知识的接受、理解和处理能力较低,更易引起抑郁情绪[18]。因此,护理人员对待低教育程度患者应更耐心用心,及时提供医学和护理知识的指导和咨询,提高患者对疾病的认知,树立信心。
3.2 影响MHD患者抑郁的疾病相关因素 低日常生活能力、睡眠质量较差、有并发症及共病、低Hb、低ALB是MHD患者抑郁的危险因素。日常生活能力下降导致抑郁可能与患者工作能力下降、社会和家庭角色的改变有关,护理人员要重视患者体力活动的评估,根据患者的体力活动能力,给予针对性的运动干预,提高患者日常生活能力及生活质量[50]。睡眠障碍可能改变认知和情感或损害情绪规律性和稳定性,并可能导致下丘脑-垂体-肾上腺轴失调,从而增加抑郁的风险[51]。护理人员应详细了解患者睡眠时间、睡眠习惯等,并结合主客观评估工具进行睡眠评估,最终依据睡眠障碍影响因素制定干预策略,包括药物干预及非药物干预(认知行为疗法、正念疗法等),以预防及改善患者睡眠障碍。研究[52-53]显示,MHD患者并发症及共病的数量和严重程度与抑郁症状显著相关,可能与其显著增加了患者的痛苦及治疗过程中遇到的困难及医疗费用,降低了患者生活质量有关。因此,医护人员应根据患者具体并发症及共病情况制定针对性干预措施,同时应稳定患者情绪,指导患者正确认识疾病。贫血可能通过影响情绪调节通路中的大脑海马体、颞叶中部和额叶区域的脑血流量而导致情绪调节障碍[54]。低ALB提示患者可能存在营养不良或机体炎症状态,而营养不良及炎症可间接影响患者抑郁[55]。
3.3 影响MHD患者抑郁的社会因素 低社会支持、自我形象受影响是MHD患者抑郁的危险因素。MHD患者常面临各种躯体不适、经济负担,缓冲效应理论认为社会支持可以降低压力情境对个体的负面作用,从而减少抑郁发生率[56]。自我形象受影响导致抑郁可能与动静脉瘘、肾性骨病等原因导致个人外观形象改变、自信感消失有关[24]。因此,护理人员应常与患者交流沟通,鼓励患者参加社会活动及鼓励家属多关心和支持患者,帮助患者树立正确的人生观,积极面对生活。
3.4 局限性 本研究纳入文献研究类型、抑郁筛查工具等方面存在一定异质性。部分影响因素如IL-6、hs-CRP、营养状况等仅纳入2篇文献,可能对结果产生影响;另外,部分因素如经济收入、内瘘手术次数、置管方式等对MHD患者抑郁也有一定影响,但因纳入文献数量及数据类型不同无法对其进行Meta分析。研究纳入文献样本量均较小,且中等质量文献较多,建议未来继续纳入更多高质量、大样本的原始研究予以补充和验证。
4 小结
本研究Meta分析结果显示乡村居住、非在职、无配偶、有并发症等13项为MHD患者抑郁的危险因素。临床医护人员可参考本研究结果,识别MHD抑郁的高危人群,加强患者心理状态的评估,并采取针对性预防措施,从而尽可能降低抑郁风险,改善患者临床预后结局。

