电针八髎穴联合阴道手法治疗产后盆底肌筋膜疼痛的疗效观察*
李翠英,王比男,彭 越,刘姣姣,谭快玲,黄 倩
(湖南师范大学附属长沙市妇幼保健院,湖南 长沙 410007)
产后盆底肌筋膜疼痛是盆底肌损伤的常见临床表现,临床常需要专科检查才能被诊断[1]。循证医学表明[2],妊娠与分娩导致盆底肌损伤,早期表现为肌电生理异常,局部缺血缺氧出现盆底肌筋膜触发点。在产后不及时修复,损伤进一步加重,以点及面,导致整块肌肉乃至肌群损伤、神经变性,造成不可逆的损伤,从而出现尿失禁、盆腔脏器脱垂与性功能障碍等盆底功能障碍性疾病。因此,及时有效地康复盆底肌,意义重大。目前,盆底电刺激作为临床一线治疗方法[3-4],存在起效慢、疗程长、仪器成本高、患者依从性差等缺点。针灸治疗产后病疗效确切,具有整体调节、远期疗效较稳定、且无药物不良反应等优点[5-6]。笔者运用电针八髎穴联合阴道手法治疗产后盆底肌筋膜疼痛患者,并与常规电刺激治疗相比较,现报告如下。
1 资料与方法
1.1 诊断标准
1.1.1 西医诊断标准 盆底肌筋膜疼痛诊断标准参照《筋膜手法治疗肌肉骨骼疼痛》[7]拟定。主要标准:区域性疼痛;疼痛或触发点牵涉痛的预期分散分布区域的感觉异常;受累肌筋膜触诊的紧张带;紧张带的某一点呈剧烈点状触痛;测量时存在某种程度的运动受限。次要标准:压痛点反复出现主诉的临床疼痛或感觉异常;横向抓触或针刺入带状区域触发点诱发局部抽搐反应;伸展肌肉或注射触痛点可缓解疼痛。
盆腔脏器脱垂(pelvic organ prolapsed,POP)的诊断标准参照《妇产科学》(第8版)POP-Q评分分度。若无POP,Aa、Ap、Ba、Bp点均在-3 cm处,C点在-tvl~-(tvl-2 cm),则判断为0度;若POP最远处在处女膜内侧,距离处女膜>1 cm,则判断为Ⅰ度;若POP最远处在处女膜内侧或外侧,距离处女膜<1 cm,则判断为Ⅱ度;若POP最远处在处女膜外侧,距离处女膜为1 cm~tvl-2 cm,则判断为Ⅲ度;若完全或几乎完全POP,POP最远处距离处女膜>tvl-2 cm,则判断为Ⅳ度。
1.1.2 中医诊断标准 中医无盆底肌筋膜疼痛的诊断,参考国家中医药管理局制定的《中医病证诊断疗效标准》中阴挺的相关标准拟定。
1.2 纳入标准 符合上述诊断标准者;年龄18~40岁的初产妇;恶露完全干净;经阴道分娩42 d至1年内的妇女;未合并其他重大病变者;在进入本临床观察前未服用相关药物治疗者;未参与其他临床试验的患者;患者本人签署或由其直系亲属代签知情同意书者。
1.3 排除标准 有电刺激治疗禁忌证者,如癫痫、置入心脏起搏器、恶性肿瘤、治疗局部金属物置入者;泌尿生殖道活动性感染者;剖宫产或会阴伤口未愈合或愈合不良者;不能坚持治疗和随访者;合并严重的心、脑、肝、肾及血管疾病者;合并性传播疾病者;晕针者。
1.4 剔除与脱落标准 治疗过程中出现晕针等现象不能继续治疗者;依从性差,不能配合或自行加用其他治疗、拒绝随访者。若疗程完成达2/3者,其疗效进入统计分析。
1.5 研究对象 105例产后盆底肌筋膜疼痛患者均来自2020年1月至2021年12月长沙市妇幼保健院盆底与产后康复中心门诊,按就诊顺序编号,按随机数字表法以1∶1∶1的比例随机分为观察组、对照组与空白对照组,各35例。本研究经本院医学伦理会审核通过(2021042)。
1.6 治疗方法
1.6.1 观察组 予以电针八髎穴+阴道手法联合治疗。(1)先予阴道手法治疗:患者取膀胱截石位,两膝屈曲外展;先用络合碘外阴消毒2遍,治疗师手指涂润滑剂,单指进入阴道内,对盆底肌和盆壁肌肉进行评估,感受并定位紧张挛缩的肌肉,找到疼痛触发点。对痉挛的盆底肌肉筋膜进行按揉牵拉,初始压力小,患者适应后逐渐增大压力,力度以患者感觉舒适为宜,每次治疗15 min[8]。由有5年以上手法诊断及手法治疗经验的针灸推拿医师对患者进行手法治疗,手法治疗干预均由同一医师进行,以此减少研究者偏倚。(2)手法治疗后予电针治疗,患者俯卧位,选取八髎穴,定位后穴位常规消毒,依据针刺部位选取3寸毫针刺入,捻转提插至患者得气,针感向会阴部放射为佳,于双侧次髎穴、下髎穴处连接2组电针(华佗牌电子针疗仪SDZ-Ⅱ),选取疏密波,留针15min后拔针,2次/周,10次为1个疗程,5周内完成。
1.6.2 对照组 予盆底电刺激治疗。盆底电刺激方法:患者排空膀胱,取仰卧位,用乙醇棉签擦拭体表疼痛部位皮肤并粘贴体表电极片(50 mm×50 mm),将涂有润滑剂的阴道探头放入阴道,体表电极片和阴道探头与神经肌肉刺激治疗仪(法国PHENIX USB 4)连接,予TENS+内啡肽治疗。TENS电刺激参数:频率为80~120 Hz,脉宽为80~120 μs,治疗时间为20 min;内啡肽电刺激参数:频率为2~4Hz,脉宽为230~270μs,治疗时间为20 min。治疗时需根据个体适应性由弱至强逐渐调节电流强度(范围为0~100 mA),至患者能耐受但又不引起胀痛不适的最大值。2次/周,10次为1个疗程,5周内完成。
两组患者月经期均暂停治疗。
1.6.3 空白对照组 不予任何处理,5周后复查。
1.7 观察指标
1.7.1 盆底肌NAS评分[9]采用数值等级规模(numerical rating scale, NAS)疼痛数字评分量表评定疼痛的严重程度,以0~10代表不同程度的疼痛。0为无痛,1~3为轻度疼痛,4~6为中度疼痛,7~10为重度疼痛。所有评分表均由同一名医师负责完成。数值越高,说明疼痛程度越重。评定时点:治疗前、治疗后及随访时(治疗后1个月)。
1.7.2 NAS评分下降≥50%所需治疗次数 每次治疗前进行盆底肌筋膜指诊,评估两组患者在治疗过程中NAS评分下降≥50%所需治疗次数并记录。
1.7.3 盆底肌力[10]分别于治疗开始前及治疗1个疗程后,采用牛津肌力分级评价盆底肌力,将盆底肌力由弱到强分为0~V级。0级:手指感觉不到肌肉收缩;Ⅰ级:能感觉到肌肉轻微颤动,但不能持续;Ⅱ级:肌肉不完全收缩,持续2 s,并能完成2次;Ⅲ级:肌肉完全收缩但没有抵抗,持续时间可达到3 s,能完成3次;Ⅳ级:肌肉完全收缩并具有轻微抵抗,持续时间可达到4 s,能完成4次;Ⅴ级:肌肉完全收缩,并可持续抵抗手指压力达到5 s或以上,完成5次及以上。
1.8 疗效标准[11]参照《中药新药临床研究指导原则(试行)》中相关标准制定。临床治愈:症状、体征消失或基本消失,NAS评分减少≥95%,肌力提升2级以上;显效:症状、体征明显改善,70%≤NAS评分减少<95%,肌力提升1~2级;有效:症状、体征均有好转,30%≤NAS评分减少<70%,肌力提升1级;无效:症状、体征均无明显改善、甚或加重,NAS评分减少不足30%,肌力无提升甚至下降。
1.9 统计学方法 计量资料采用“均数±标准差”(±s)表示,所有资料进行正态性检验。符合正态分布者,多组计量资料比较采用单因素方差分析(One-way ANOVA),两组比较方差齐者用LSD法,方差不齐者用Tambane’s T2法;不符合正态分布者,采用多个独立样本比较的秩和检验。计数资料用χ2检验;等级资料比较采用Kruskal-WallisH检验;重复测量资料采用重复测量资料的方差分析。所有数据均采用SPSS 22.0统计软件进行分析,P<0.05为差异有统计学意义。
2 结 果
2.1 3组患者基线资料比较 观察组剔除2例不能配合完成试验者,对照组剔除3例。3组患者年龄、新生儿体质量、体质量指数(BMI)、孕期增加体质量(kg)等基线资料比较,差异均无统计学意义(P>0.05),具有可比性。(见表1)
表1 3 组患者基线资料比较 (±s)
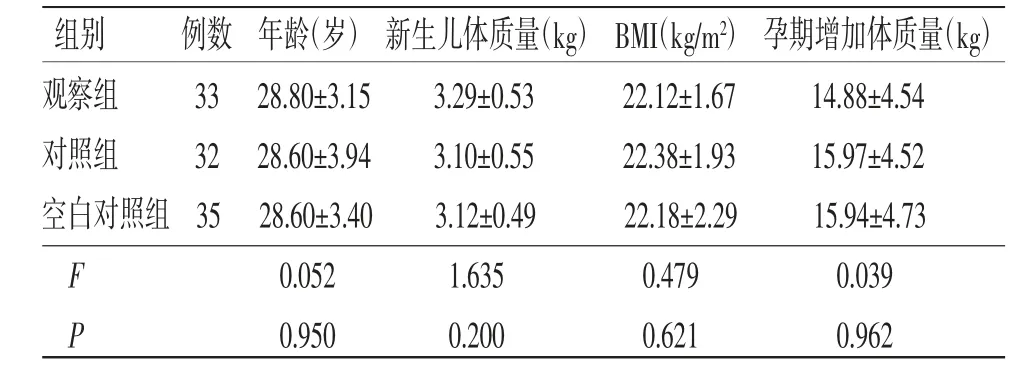
表1 3 组患者基线资料比较 (±s)
组别 例数 年龄(岁) 新生儿体质量(kg) BMI(kg/m2) 孕期增加体质量(kg)观察组 33 28.80±3.15 3.29±0.53 22.12±1.67 14.88±4.54对照组 32 28.60±3.94 3.10±0.55 22.38±1.93 15.97±4.52空白对照组 35 28.60±3.40 3.12±0.49 22.18±2.29 15.94±4.73 F 0.052 1.635 0.479 0.039 P 0.950 0.200 0.621 0.962
2.2 3组患者治疗前后NAS评分比较 治疗前3组患者NAS评分比较,差异无统计学意义(P>0.05)。3组患者治疗前后NAS评分比较,采用重复测量资料方差分析,治疗后VAS评分:观察组与对照组较空白对照组呈下降趋势,说明观察组与对照组的效果优于空白对照组,其中观察组VAS评分下降较对照组更明显,说明观察组疗效优于对照组(F=35.650,P=0.000<0.05)。治疗后1个月复查VAS评分:与治疗前比较,VAS评分下降,与治疗后比较,VAS评分变化不明显,说明观察组与对照组疗效稳定(F=923.8,P=0.000)。(见表2、图1)
表2 3 组患者治疗前后NAS 评分比较 (±s,分)
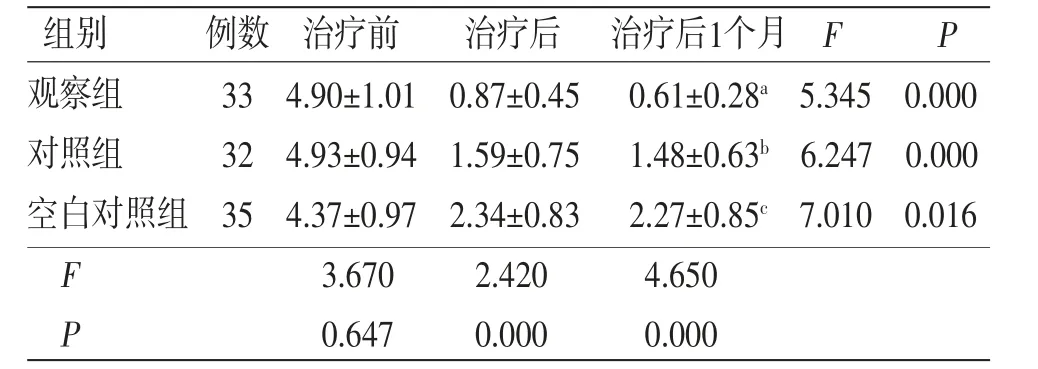
表2 3 组患者治疗前后NAS 评分比较 (±s,分)
注:F时间主效应=37.800,P时间主效应=0.000;F分组主效应=78.103,P分组主效应=0.000;F交互效应=27.650,P交互效应=0.000。与治疗后比较,aP=0.065,bP=0.084,cP=0.131
组别 例数 治疗前 治疗后 治疗后1个月 F P观察组 33 4.90±1.01 0.87±0.45 0.61±0.28a 5.345 0.000对照组 32 4.93±0.94 1.59±0.75 1.48±0.63b 6.247 0.000空白对照组 35 4.37±0.97 2.34±0.83 2.27±0.85c 7.010 0.016 F 3.670 2.420 4.650 P 0.647 0.000 0.000
2.3 观察组与对照组患者NAS评分下降≥50%所需治疗次数比较 治疗前观察组与对照组患者NAS评分比较,差异无统计学意义(P>0.05),具有可比性;治疗后,观察组患者NAS评分下降≥50%所需治疗次数少于对照组(P<0.05)。(见表3)
表3 观察组与对照组患者NAS 评分下降≥50%所需治疗次数比较 (±s)

表3 观察组与对照组患者NAS 评分下降≥50%所需治疗次数比较 (±s)
组别 例数 治疗前NAS评分(分) 治疗后NAS评分下降≥50%所需治疗次数(次)观察组 33 4.90±1.01 2.79±0.65对照组 32 4.93±0.94 5.03±0.64 t 7.505 1.120 P 0.990 0.000
2.4 3组患者治疗前后盆底肌力分级比较 治疗前3组患者盆底肌力分级比较,差异均无统计学意义(P>0.05),具有可比性。治疗后观察组患者盆底肌力分级高于对照组与空白对照组,对照组患者盆底肌力分级高于空白对照组(P<0.01)。(见表4)
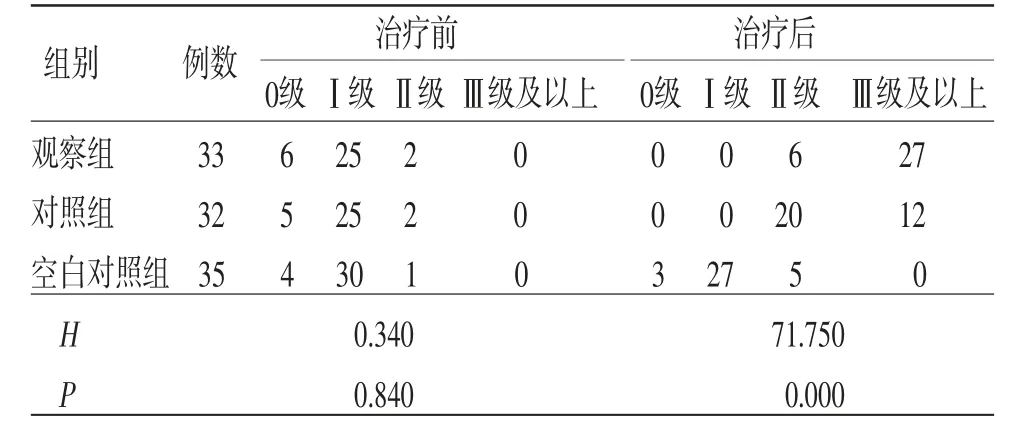
表4 3 组患者治疗前后盆底肌力分级比较 (例)
2.5 观察组与对照组患者总体疗效比较 治疗后,观察组总有效率为100%(33/33),对照组为87.50%(28/32),两组总体疗效比较,差异有统计学意义(P<0.05)。(见表5)
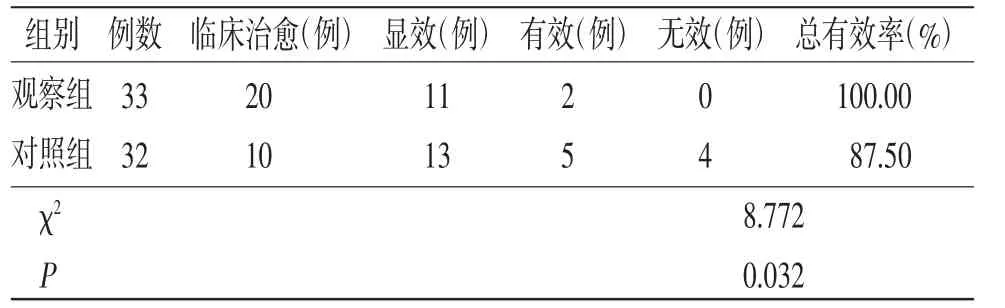
表5 观察组与对照组患者总体疗效比较
3 讨 论
妊娠与分娩为盆底肌损伤的独立危险因素。临床上,许多女性在产后进行盆底肌筛查阴道指诊时发现盆底肌浅层或深层肌筋膜触发点。大量临床资料显示,盆底肌筋膜触发点的产生与孕期盆底肌的重压、分娩时的肌肉韧带损伤、断裂及会阴侧切等密切相关[12]。中医学并无产后盆底肌筋膜疼痛相关记载,可归于“阴挺”“盆腔痛”“下腹痛”等疾病范畴。产后盆底肌筋膜疼痛由于分娩时用力太过或会阴侧切、撕裂,损伤胞络,血瘀胞滞,瘀则不通,出现疼痛;或产后血室正开,正值体质虚弱之期,或摄生不慎,寒湿、邪毒侵袭,或情志抑郁,气血内郁,气滞血瘀,导致胞络气血不通,不通则痛。现代医学认为盆底肌的损伤早期表现[13-14]为盆底肌电障碍,局部肌肉缺血缺氧,久之神经变性出现盆底肌力下降,肌肉筋膜张力改变,出现盆底功能障碍性疾病,极大地影响女性的生活质量。
盆底肌的损伤分为高张型盆底肌、低张松弛型盆底肌及混合型盆底肌[15-16]。对于高张型盆底肌,经阴道内盆底肌电刺激治疗为盆底肌康复的一线治疗方法[17]。但电刺激属于阴道内全肌肉的放松止痛,无法针对性的点对点治疗,因此,临床上电刺激存在着治疗周期长、见效慢、复发率高等不良反应。同时治疗周期过长,会降低患者的依从性,临床满意度不高;且经阴道电刺激存在诸多禁忌,如宫腔内节育器、盆腔良性肿瘤、导电膏过敏等[18]。寻找安全有效、创伤小及依从性高的治疗模式已经成为产后盆底肌康复新的研究热点。针灸治疗妇科下腹痛及盆腔痛,由于其安全、疗效确切,禁忌证少,在临床应用越来越广泛[19-21]。杨海峰[22]观察针刺结合盆底康复疗法治疗慢性盆腔疼痛综合征40例,认为针刺结合盆底康复治疗慢性盆腔疼痛综合征有较好疗效,可有效缓解疼痛,降低盆腔功能障碍的发生率。何浪驰等[23]观察针灸联合盆底康复疗法对妇科慢性盆腔疼痛综合征患者盆腔功能的影响,认为针灸对妇科慢性盆腔疼痛综合征患者临床疗效显著,配合盆底康复疗法可进一步改善患者疼痛症状的疗效,并能显著提高患者盆腔功能。
本研究探讨电针八髎穴联合阴道手法治疗产后盆底肌筋膜疼痛的临床疗效,结果显示观察组在缓解患者疼痛症状及改善盆底肌肌力方面均优于对照组,同时止痛快,能够在最短时间内减轻患者疼痛。现代研究表明,刺激八髎穴对人体中枢神经系统、自主神经系统具有不同程度的影响,能通过多层面骶神经调控,逐渐恢复骶神经所支配的盆底肌功能[24]。电针八髎穴调控骶神经可以缓解盆底肌的高张力,纠正盆底肌的不协调运动,改善盆腔血液循环[25]。阴道手法是中医推拿手法的现代化应用,在阴道内施以推拿手法,能够精准定位受损的盆底肌,直达病灶,点对点的按摩松解,改善局部血液循环,加强营养代谢,能起到治病求本的效果[26-27]。电针联合阴道手法能够在短时间内有效地减轻患者疼痛症状,提高盆底肌肌力,修复受损的肌肉筋膜,使患者更快地恢复到健康状态。

