平针法盲穿腋静脉与常规锁骨下静脉植入起搏导线2 902例回顾性分析*
聂鹏 幺天保 张琪 金艳 臧敏华 周笙珩 孙嘉腾 徐从健 毛家亮 卜军,3
腋静脉是锁骨下静脉向外的延续,在锁骨内侧称为锁骨下静脉,出锁骨外缘称为腋静脉。其沿胸廓外缘走行,大约有8~10 cm 长,外径达1.2 cm。它相对于锁骨下静脉穿刺不易造成血气胸,具有头静脉的安全性,同时也不会发生类似“锁骨下静脉挤压综合征”的现象[1]。尤其在当下,心再同步化治疗(CRT)及埋藏式心脏转复除颤器(ICD)植入逐渐增加,需要植入多根及较粗的除颤导线。由于头静脉较细及锁骨下静脉路径带来的挤压综合征越来越不能满足这样的植入需求。因腋静脉具有上述优势,逐渐成为心脏植入式电子装置(CIED)导线植入静脉路径的理想之选。
腋静脉穿刺目前在临床上并不普及。近年来研究CIED 经腋静脉导线植入报道逐渐增多[2-6],但这些研究的方法各异,尤其是有些还需要借助辅助手段比如血管超声、血管造影来判断腋静脉,不利腋静脉穿刺技术的普及,而且这些研究报道的案例数都不多,缺少大样本及长期随访,重复性存疑。2008年以来,本中心开始进行腋静脉穿刺植入起搏电极探索,创造了低角度平针盲穿腋静脉的方法[7],随着操作技术成熟,近10多年腋静脉穿刺植入导线成为本中心常规手术路径。笔者回顾性分析手术资料,用较大样本数据评价应用该方法植入起搏电极的可行性和安全性。
1 资料与方法
1.1 研究对象
纳入2010年1月至2021年12月上海交通大学医学院附属仁济医院心内科接受普通起搏器植入患者进行回顾性分析。
1.2 临床资料收集
收集纳入患者一般情况及穿刺相关并发症,包括:①性别、年龄、主要诊断;②植入起搏器类型(单腔或双腔起搏器);③穿刺相关并发症:血肿、气胸和血胸等。④起搏电极导线脱位、远期起搏电极导线受损情况。
1.3 电极植入方法
1.3.1 锁骨下静脉穿刺 常规消毒、铺巾、1%利多卡因局部麻醉,以右锁骨中点下方1~2 cm 处作为穿刺点,针尖向内、向上指向胸锁关节,注射器针紧贴锁骨下缘负压行针,进针深度一般为2~5 cm 见抽出暗红色血液,导入导引导丝。X 线透视确认穿刺点在锁骨内侧,导丝经锁骨下静脉进入上腔静脉。
1.3.2 腋静脉穿刺 常规消毒、铺单、1%利多卡因局部麻醉,先在锁骨下胸三角沟内侧腋窝顶端沿水平线切开皮肤4~5 cm 左右并做囊袋,在囊袋外侧角,以中低角度即与皮肤平行或10°角左右紧贴骨性胸廓进针穿刺,方向为指向整个锁骨长度的中内1/3~1/4交界处,负压缓慢进针,见暗红色静脉血为穿刺成功,透视下针尖不超过锁骨外缘即认为是腋静脉。如1~3次左右穿刺不成功,则在透视下寻找腋静脉,负压下进针[7]。确认进入静脉后,导入导引导丝,X 线透视确认穿刺点在锁骨外侧,导丝进入上腔静脉。
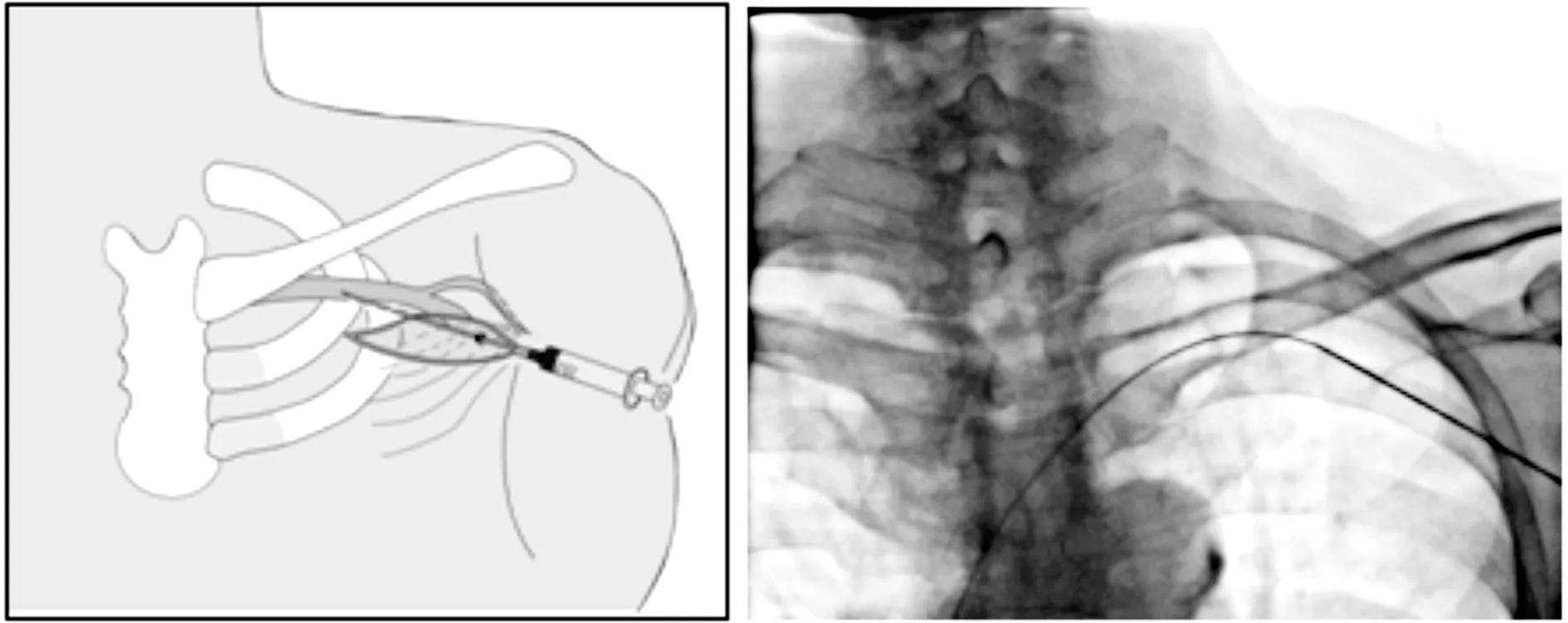
图1 腋静脉盲穿“平穿法”示意及X 线影像图
1.4 统计学处理
采用SPSS 16.0统计软件进行分析,计量资料采用均数±标准差表示,组间比较采用t检验,计数资料采用χ2检验,以P<0.05为差异有显著性。
2 结果
2.1 基础特征的比较
共入选2 902例患者,其中腋静脉组2 377例,锁骨下静脉组525组。两组间年龄、性别、心功能状态、伴随疾病,主要诊断、植入起搏器类型均无差异(P>0.05)。见表1。
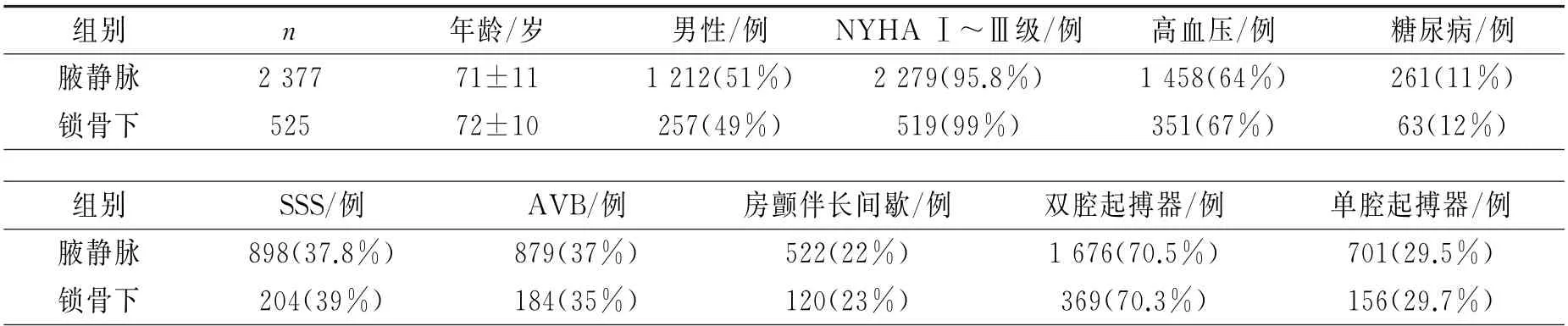
表1 两组患者基础特征的比较
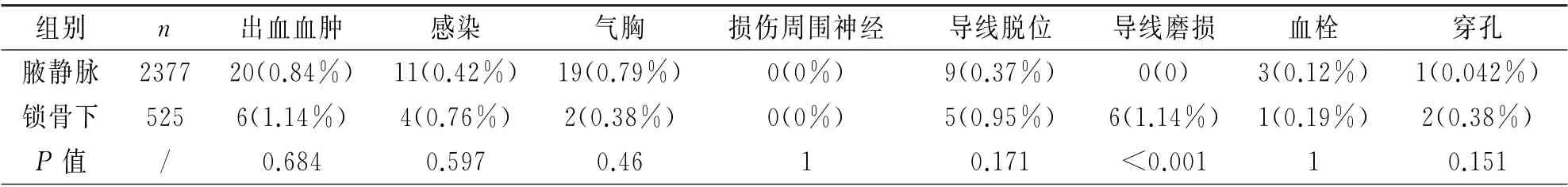
表2 两组患者并发症发生的比较/例
2.2 两组并发症比较
两组出血血肿、感染、气胸、周围神经损伤,导线脱位,血栓,穿孔发生率均无差异。而在随访中,腋静脉组无导线磨损病例。而锁骨下静脉组,有6例发生导线磨损,两组比较有统计学差异(P<0.001)。在6例导线磨损病人中,起搏参数测试均发生导线阻抗显著变化,并均行X 线检查明确,其中有3例发生失夺获事件而最终重置心室导线。
3 讨论
在CIED 植入中,锁骨下静脉盲穿植入起搏导线虽操作简单、易于掌握,但因第一肋和锁骨及肋锁韧带对起搏导线的慢性挤压或摩擦会造成约1%~2.6%的起搏电极导线挤压损伤,对于除颤导线来说故障率更是高达15%[8]。腋静脉由于避开了锁骨与第一肋间的狭窄间隙,不会出现类似于锁骨下静脉“挤压综合征”现象,且可满足较粗的导线及多根导线植入的要求,因此更适合作为CIED 植入的理想路径。但根据注册资料显示,在20家医院共植入4 125根心房电极导线和4 960根心室电极导线中,最常见的植入途径仍为锁骨下静脉,分别占87.20%和85.30%,而腋静脉仅占9.45%和9.64%[8]。腋静脉穿刺比例较低,这种现状可能与腋静脉为三维结构,寻找定位较为困难有关。
目前已经报道的腋静脉盲穿方法较多,但其进针角度国内外较为一致,即基本和皮肤形成45~90°的夹角,这主要可能考虑腋静脉属于深静脉,进针深才能触及。笔者在探索腋静脉穿刺的初期,也是采用大角度穿刺方法(约与皮肤形成60°夹角),穿不到就在透视下寻找穿刺腋静脉。结果发现,在218例中,盲穿成功率只有9%,透视下第二肋前外缘穿刺成功率约22.4%,透视下锁骨外侧第一肋前外缘穿刺成功率约68.6%,气胸发生率1.2%(这也是在本研究结果中腋静脉组较锁骨下静脉组有较高气胸发生率的原因(0.79%vs 0.38%,P=0.46)。笔者分析进针大角度穿刺法会带来如下问题:①由于腋静脉是深静脉,紧贴胸骨表面行走,当触及到腋静脉时也增加了进入胸腔的风险。②大角度穿刺腋静脉只是涉及一个点而不是一条线,造成穿刺成功率低。③大角度穿刺,起搏导线进入腋静脉可能会形成一个夹角,造成导线进入血管不同轴,可能会影响操作导线。此外,笔者在大量穿刺实践中,发现因为腋静脉位置和第一肋骨关系常有变化,第一肋并不能作为腋静脉盲穿的骨性标记物。因此,笔者从2012年起对穿刺方法进行改进,采用低角度即与皮肤平行或10°左右紧贴骨性胸廓进针,以锁骨长度内1/3~1/4作为进针点,腋静脉盲穿的成功率达到96.24%,气胸发生率也随之大大降低。
本研究提示,平针腋静脉盲穿法可以做到与锁骨下静脉穿刺同样的高成功率、低穿刺并发症,且鞘管推送更加顺利,不会造成鞘管卡压,更加适宜除颤导线植入,更重要的是远期随访腋静脉组导线磨损率显著低于锁骨下静脉组,因此导线故障率低。

