不同剂量厄贝沙坦治疗糖尿病肾病的效果观察
张彩丽 邵先宁
糖尿病肾病(diabetic nephropathy,DN)是糖尿病所致的肾脏病变,该疾病早期无明显临床症状,一旦病情加重进入中晚期可出现蛋白尿、高血压、水肿等,不仅可诱发肾衰竭,亦可危及患者生命[1]。据悉,随着人口老年化进展,饮食结构变化,近年糖尿病肾病发生率持续升高,是目前诱发终末期肾病的第二位病因(仅次于慢性肾小球肾炎),鉴于此需及时进行治疗,旨在通过科学治疗延缓糖尿病肾病进展。厄贝沙坦为治疗糖尿病肾病的常见药物,其可直接作用于血管紧张素受体,达到降低血压的目的[2],但不同剂量药物临床效果不同,为深入了解不同剂量厄贝沙坦的用药有效性、安全性,本文选取2018年1月~2020年4月本院收治的88例糖尿病肾病患者进行研究,现报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月~2020年4月本院收治的88例糖尿病肾病患者,按双盲法分为对照组和观察组,各44例。观察组男26例、女18例;年龄45~75岁,平均年龄(55.82±6.72)岁;病程1~15年,平均病程(7.22±3.54)年。对照组男27例、女17例;年龄44~76岁,平均年龄(55.72±6.84)岁;病程1~16年,平均病程(7.25±3.14)年。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究上报医院伦理委员会获得审批。
表1 两组一般资料比较(n,)
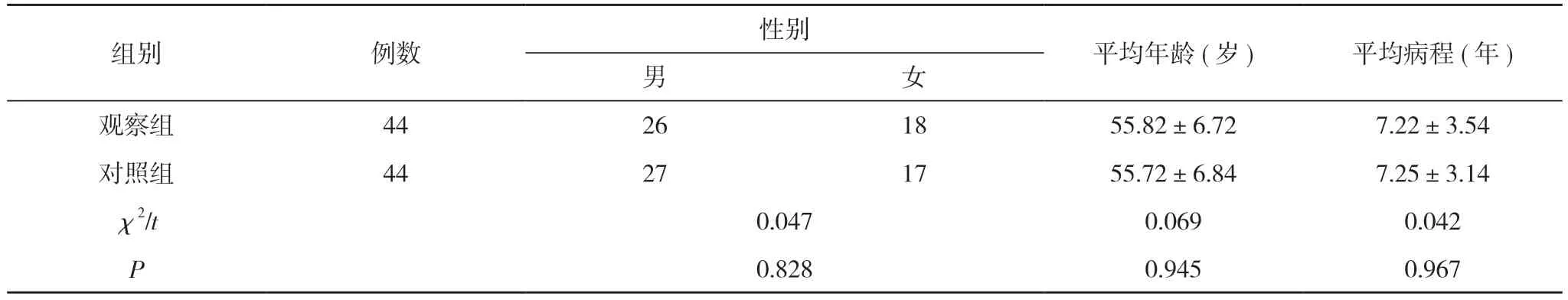
表1 两组一般资料比较(n,)
注:两组比较,P>0.05
1.2 纳入及排除标准 纳入标准:①血压(舒张压/收 缩压)≤80/130 mm Hg(1 mm Hg=0.133 kPa)者[3];②药物适应证者;③认知功能正常者;④精神及心理状态正常者;⑤自愿参与本次研究者。排除标准:①合并肿瘤者;②药物禁忌证者;③酮症酸中毒者[4];④认知功能障碍者;⑤心力衰竭者;⑥无法正常沟通及交流者;⑦其他肾脏疾病者;⑧自愿退出本次研究者。
1.3 方法 所有患者入院后均实施降糖、降脂治疗,指导其用药期间严格遵循糖尿病饮食原则(每日摄入热量<147 kJ/kg,总热量的25%左右为脂肪,20%左右为蛋白质,55%左右为碳水化合物),在血糖控制达标(空腹血糖≤7.0 mmol/L、餐后2 h血糖≤10.0 mmol/L) 2周后给予厄贝沙坦[Sanofi Winthrop Industrie(法国),国药准字J20171089,规格:0.15 g]治疗。观察组给予大剂量厄贝沙坦口服治疗,300 mg/次,1次/d,持续治疗3个月。对照组给予小剂量厄贝沙坦口服治疗,150 mg/次,1次/d,持续治疗3个月。为避免患者依从性不佳影响治疗效果,医师需做好健康教育工作,使其明确血糖控制达标后持续用药的优势;其次需进行心理疏导,使其明确定时、定量用药对控制病情的重要性,同时做好饮食指导工作,叮嘱其在用药期间保持清淡、易消化、低盐、低脂、低糖饮食,多进食新鲜蔬菜及水果,并在餐后1~2 h进行适量运动,以增加机体代谢。
1.4 观察指标及判定标准
1.4.1 临床疗效 疗效判定标准:治疗后患者临床症状消失且血清肌酐、白蛋白下降50%左右为显效;治疗后患者临床症状改善且血清肌酐、白蛋白下降25%左右为有效;未达到上述标准为无效[5]。总有效率=(显效+有效)/总例数×100%。
1.4.2 肾功能指标及血压水平 治疗前后检测患者尿微量白蛋白、血清肌酐、尿素氮、血钾水平,测量记录患者收缩压、舒张压变化。
1.4.3 不良反应发生率 不良反应主要包括干咳、血管神经性水肿、头痛。
1.5 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差 ()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组临床疗效比较[n(%)]
2.2 两组治疗前后肾功能指标及血压水平比较 治疗前,两组尿微量白蛋白、血清肌酐、尿素氮、血钾水平及收缩压、舒张压比较,差异无统计学意义(P>0.05);治疗后,观察组尿微量白蛋白、血清肌酐水平低于对照组,差异有统计学意义(P<0.05);治疗后,两组尿素氮、血钾水平及收缩压、舒张压比较,差异无统计学意义(P>0.05)。见表3。
表3 两组治疗前后肾功能指标及血压水平比较()

表3 两组治疗前后肾功能指标及血压水平比较()
注:与对照组治疗后比较,aP<0.05
2.3 两组不良反应发生率比较 观察组不良反应发生率为15.91%,与对照组的9.09%比较,差异无统计学意义(P>0.05)。见表4。
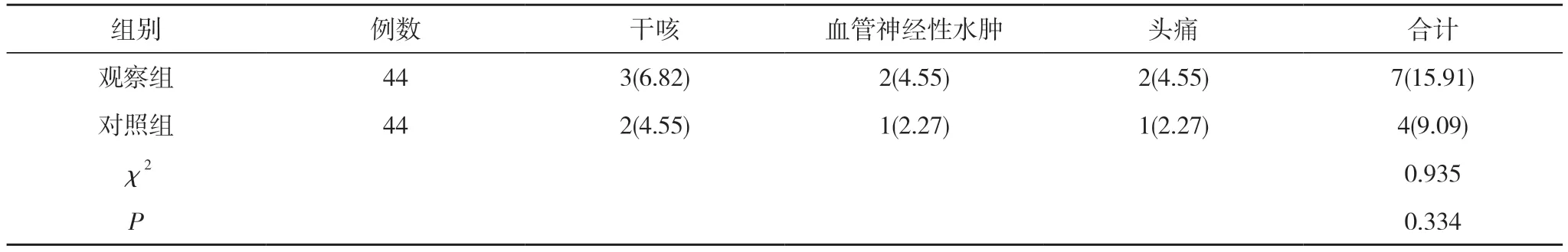
表4 两组不良反应发生率比较[n(%)]
3 讨论
糖尿病肾病为糖尿病常见并发症之一,该疾病以血压上升、蛋白尿、肾小球滤过率增高等为临床特征,亦是引起终末期肾病的独立危险因素,及早治疗及干预是延缓病情进展、改善其预后效果的关键措施[6]。
糖尿病肾病的防治属于世界性医学难题,药物为控制该疾病首选方案。厄贝沙坦作为非肽类选择性血管紧张素Ⅱ受体(AT1)拮抗剂,使用后可与AT1受体选择性结合,并阻断血管紧张素Ⅱ的各种药理作用,在扩张肾小球出入球动脉的同时改善肾小球内高压、高灌注、高滤过状态;厄贝沙坦使用后可在降低肾小球对白蛋白通透性的同时减少尿蛋白的形成,既可阻断细胞外基质的合并,亦可防止肾小球硬化[7-10]。但诸多文献[11-13]显示,不同剂量厄贝沙坦在糖尿病肾病治疗中的效果不同,临床多建议初始治疗时控制剂量在150 mg/d,若经周期性治疗后患者病情控制不理想可增加药物剂量至300 mg/d,为明确不同用药剂量的效果,本文选取88例糖尿病肾病患者进行对比研究,结果显示,观察组治疗总有效率95.45%高于对照组的81.82%,差异有统计学意义(P<0.05);观察组不良反应发生率15.91%与对照组的9.09%比较,差异无统计学意义(P>0.05)。由此可见大剂量厄贝沙坦在控制糖尿病肾病患者病情中的效果更显著,但不会因药物剂量增加出现安全性下降等问题。分析原因:糖尿病肾病是糖尿病患者机体内血糖水平持续升高引起的微血管病变,目前临床对其发病原因尚缺乏清晰、统一的认知,但多认为其与家族遗传、肾脏血流指标异常、血管活性物质代谢异常等密切相关。大剂量厄贝沙坦使用后可增加机体内AT1量,提高对血管紧张素Ⅱ的阻断作用,因此用药后临床症状得以显著改善[14-16]。
本次研究结果还显示,治疗后,观察组尿微量白蛋白、血清肌酐水平低于对照组,差异有统计学意义(P<0.05);治疗后,两组尿素氮、血钾水平及收缩压、舒张压比较,差异无统计学意义(P>0.05)。由此可见,大剂量厄贝沙坦在改善患者尿微量白蛋白、血清肌酐中较小剂量厄贝沙坦可行性更高。分析原因:血压、血清肌酐等均为诊断或评估糖尿病肾病患者预后效果的重要指标,既往认为一旦糖尿病肾病患者出现尿蛋白水平升高时患者病情已不可逆转,但近年随着医学研究的深入,发现有效的方案可缓解或逆转糖尿病肾病患者病情,厄贝沙坦等血管紧张素受体拮抗剂属于代表性药物之一,其应用后可充分干预患者心脏、血管的收缩及醛固酮的释放,对缓解患者机体炎症反应,改善内皮细胞代谢紊乱状态有积极作用,而大剂量厄贝沙坦可增强肾脏免疫力,对预防糖尿病肾病并发症有理想效果[17-21]。
综上所述,大剂量厄贝沙坦在糖尿病肾病治疗中效果显著,可改善其尿微量白蛋白及血清肌酐水平,值得借鉴及参考。但基于本研究设计较为简单、纳入样本数量有限,通过研究证实大剂量厄贝沙坦可提高病情控制效果,但无法规避研究偏畸性,亦未对患者血糖水平进行对比分析,后期需优化研究设计方案,通过多指标、大数据对比规避研究偏畸性,为临床治疗糖尿病肾病提供参考。

