2018 FIGO Ib期宫颈癌合理性验证及预后相关因素*
徐黎贤,刘成伟,舒宽勇
(江西省妇幼保健院,南昌 330000)
2018年,国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)在2009年FIGO分期标准上,纳入了影像学与病理学证据,形成了新的2018宫颈癌分期系统[1-2]。在Ⅰb期中,增加癌灶直径大于2cm的新临界点,将之前的Ⅰb1期进一步细分为2组,即Ⅰb1期(≤2cm)、Ⅰb2期(>2cm,≤4cm)与Ⅰb3期(大于4cm)。并将淋巴结转移归为新增加的Ⅲc期,其中盆腔淋巴结转移为Ⅲc1期,腹主动脉旁淋巴结转移归为Ⅲc2期。在Ⅰb期队列中,新的亚期设立是基于肿瘤直径≤2cm生存时间明显优于>2cm者。本研究通过分析宫颈癌新分期在Ⅰb期患者队列中肿瘤学结局,探讨FIGO新分期的合理性,探索可能影响预后的相关因素。
1 资料与方法
1.1 研究对象 选取江西省妇幼保健院肿瘤科2011年1月至2017年12月经宫颈活检首次诊断的Ib期宫颈癌患者,按FIGO 2018标准重新分期。入选标准:(1)病理类型包括鳞癌、腺癌、腺鳞癌;(2)FIGO 2018分期Ⅰb1~Ⅰb3期,术后病理排除盆腔或腹主动脉旁后淋巴结转移患者,若未行手术者,则治疗前经影像学检查(CT/MRI/PET-CT)排除淋巴结转移;(3)治疗方案:宫颈癌根治术,宫颈癌根治术+放化疗,根治放化疗。根治性手术限定为腹式C型根治性子宫切除+盆腔淋巴结清扫±腹主动脉旁淋巴结切除。排除标准:(1)宫颈残端癌、妊娠合并宫颈癌、腹腔镜手术、根治性宫颈切除、全子宫切除术后意外发现的宫颈癌。(2)失访患者。(3)转至外院治疗资料不全者。
收集2009年FIGO分期、年龄、妇科检查情况、病理类型、分级、浸润深度、淋巴结转移、淋巴血管间隙浸润(lymph-vascular space invasion,LVSI)、影像学资料、治疗方案等临床资料,并按2018年FIGO分期重新分期。术后如患者符合Sedlis标准[2]将接受辅助治疗。患者均进入随访期。随访至2021年12月或满5年。本研究主要终点是总生存时间(overall survival,OS),其定义为从诊断到死亡或最后一次随访的时间。
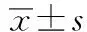
2 结 果
2.1 临床资料分析 共1185例患者纳入研究。其中有1个变量包含缺失值(病理等级,2.5%),采用多重插补法对缺失数据进行填补。Ⅰb1期634例(53.5%),Ⅰb2期396例(33.4%),Ⅰb3期155例(13.1%)。3组患者的发病年龄及病理类型比较,差异无统计学意义。Ⅰb2期和Ⅰb3期患者的G2与G3比例、深肌层浸润比例高于Ⅰb1期,差异均有统计学意义(P<0.001)。Ⅰb1期与Ⅰb2期的LVSI阳性率高于Ⅰb3期患者。治疗方案中,Ⅰb1期与Ⅰb2期患者以根治性手术±放化疗为主,而Ⅰb3期患者以根治性放化疗为主(71.6%)。见表1。
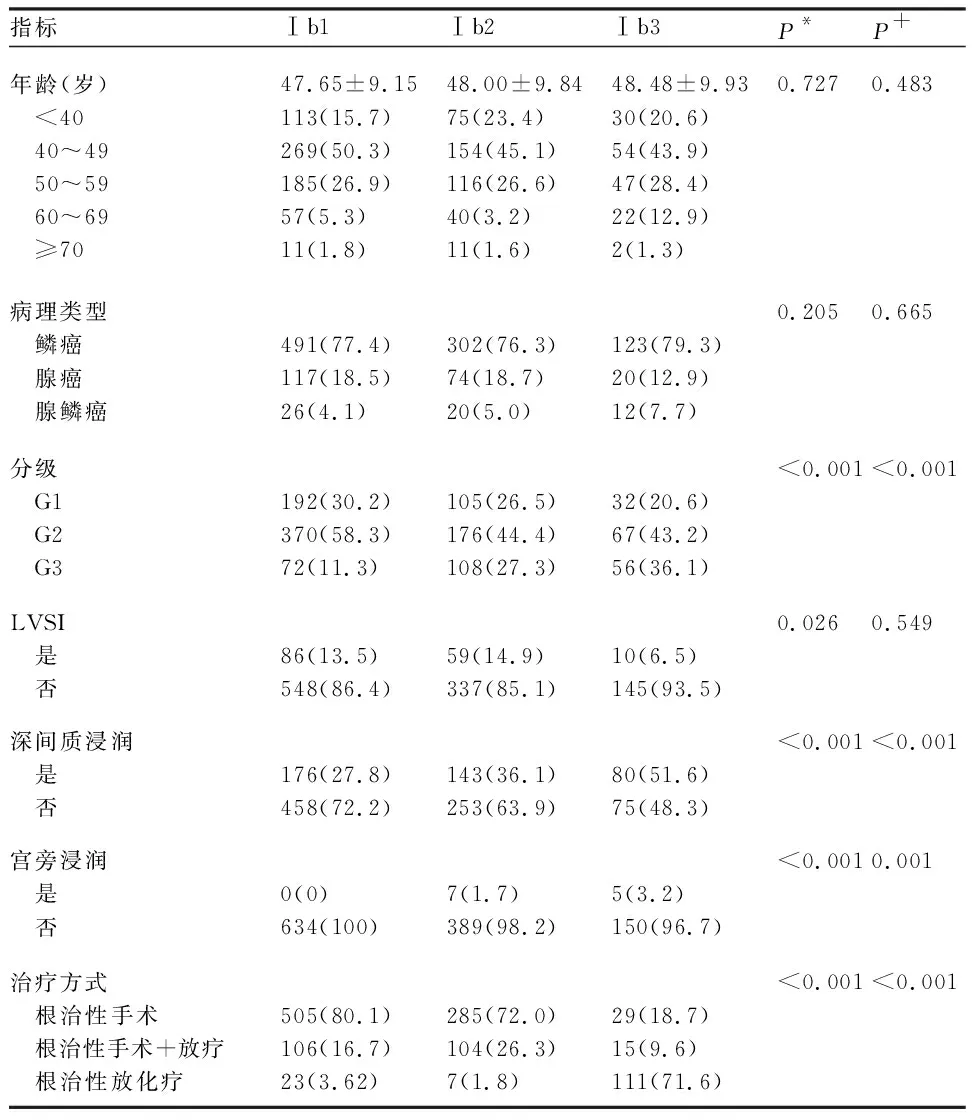
表1 Ⅰb期患者临床资料 [n(%)]
2.2 Ⅰb期不同亚期患者生存结局分析 Ⅰb1期、Ⅰb2期、Ⅰb3期患者的5年总生存率分别为96.1%、93.2%、90.3%,差异有统计学意义(P=0.0095)。比较Ⅰb1期与Ⅰb2期患者5年OS,发现Ⅰb1期患者的预后显著高于Ⅰb2期患者(P=0.034),表明Ⅰb1期患者的生存结局显著优于Ⅰb2期。见图1。
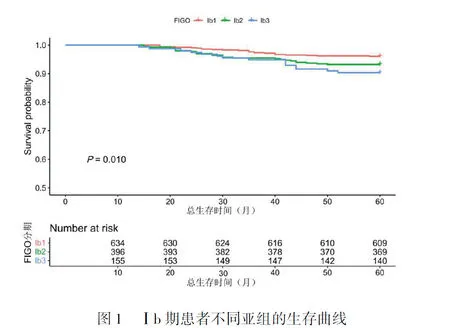
*P为Ⅰb1、Ⅰb2及Ⅰb3三个亚组比较;P+为Ⅰb1及Ⅰb2两个亚组比较
2.3 Ⅰb期患者多因素分析 单因素分析结果显示,年龄、病理类型,病理等级、LVSI状态、肿瘤浸润深度、子宫旁浸润情况、FIGO分期、治疗方案是影响预后的主要危险因素(P<0.20)。见表2。将可能影响预后的8个因素采用向后的逐步回归法进行Cox回归分析,发现年龄、LVSI状态、肿瘤浸润深度、FIGO分期是影响预后的独立危险因素,见表3。
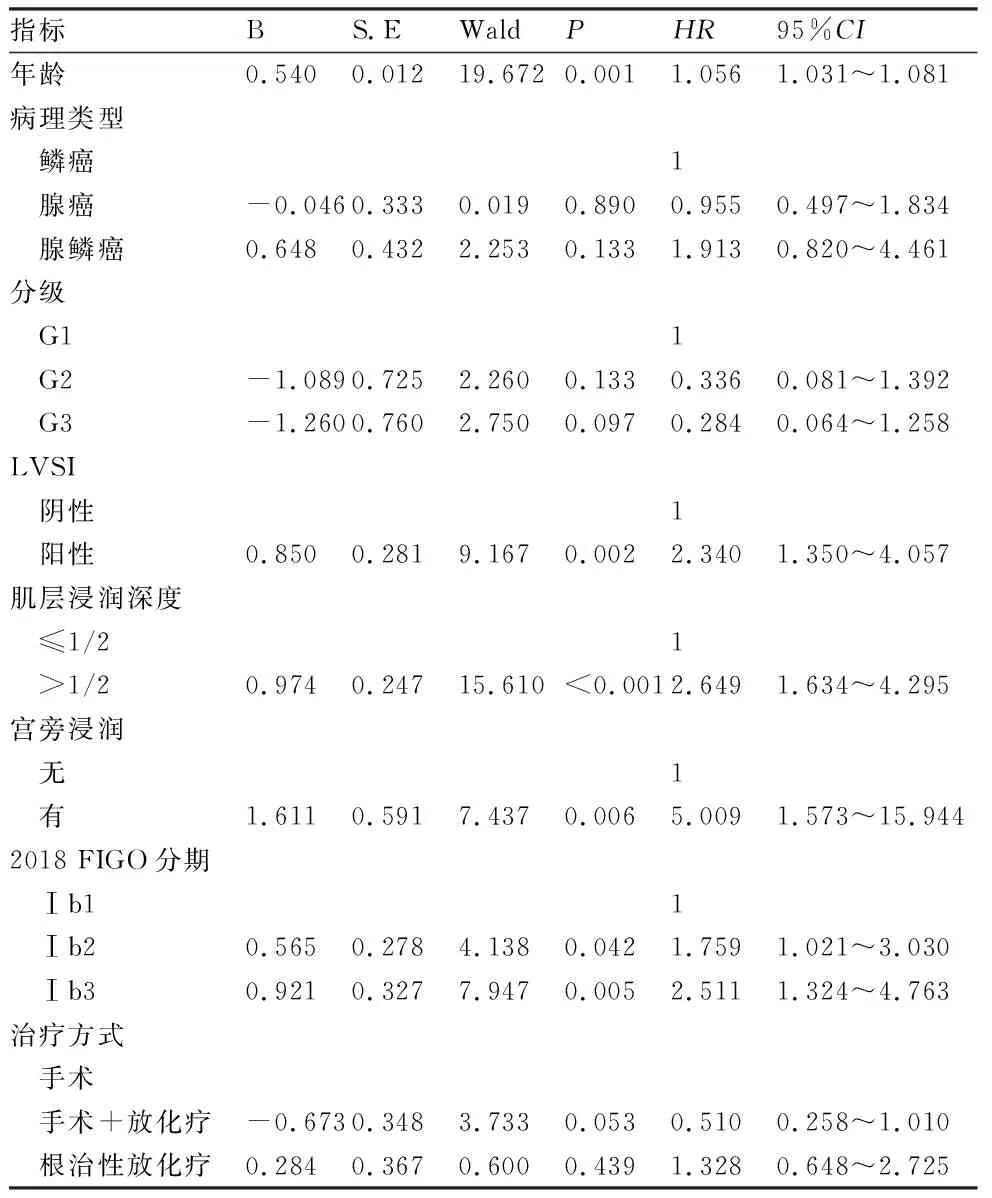
表2 Ⅰb期患者5年总OS的单因素分析
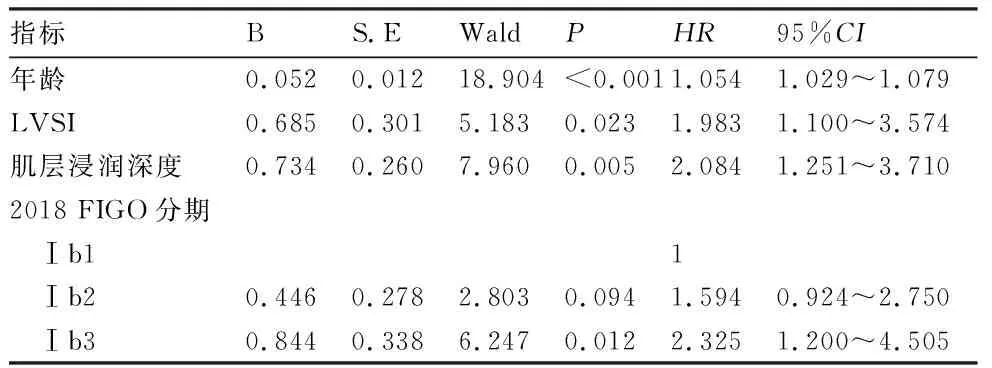
表3 Ⅰb期患者5年总OS的多因素分析
3 讨 论
可靠、准确的分期系统对预测宫颈癌患者的长期生存及指导术后治疗和随访至关重要。2018年FIGO新分期表明宫颈癌分期体系已从临床分期转向手术病理分期[4]。Ⅰb期新增加的2cm截断值是为了更好地区别患者的生存组别,已有一些学者对其进行了外部验证。Matsuo等[5]基于SEER数据库的一项研究显示,Ⅰb期3个亚组之间5年总生存率存在显著差异,Ⅰb1期、Ⅰb2期、Ⅰb3期5年总生存率分别为97.0%、92.1%和83.1%。该研究的Ⅰb3期患者5年总生存率低于本研究,可能由于该研究纳入了1988年至2018年的宫颈癌患者,时间跨度较长。Degregorio研究比较了Ⅰb1、Ⅰb2和Ⅰb3的肿瘤学结局,DFS和OS均无显著统计学差异[6]。Ayhan等回顾研究发现,5年OS随着2018年FIGO分期的增加而下降,但Ⅰb期三个亚组之间的5年总生存率无统计学差异[7]。曹玉叶等经多中心回顾性研究发现Ⅰb1 期肿瘤学结局优于Ⅰb2 期,差异有统计学意义,但Ⅰb2 期 与Ⅰb3 期5 年 DFS 差异无统计学意义[9]。本研究Ⅰb期数据发现三个亚组之间5年总生存率差异有统计学意义,但综合之前文献报道可以看出,Ⅰb期三个亚期之间的生存无显著差异,仅依赖于肿瘤直径并没有可靠的风险分层能力。肿瘤分期最主要的目的是区分患者的生存组别,仍需探索其他预后相关预测指标。
根据既往研究,LVSI状态与肿瘤浸润深度是影响Ⅰb期患者预后的重要因素。LVSI是恶性肿瘤中常见的临床病理现象,肿瘤细胞通过血液或淋巴管进入和扩散是肿瘤转移的基础[9]。LVSI阳性患者的淋巴结转移发生率高于LVSI阴性患者[10]。Balaya 等进行了基于2018 FIGO分期关于LVSI对Ⅰb1患者预后影响的研究,发现LVSI与2018年宫颈癌FIGO分期Ⅰb的5年DFS降低显著相关[11]。为了进行更准确的风险评估,应特别注意早期宫颈癌中LVSI的状况。根据Sedlis标准[3,12],肿瘤浸润深度分为外1/3、中1/3和内1/3三个亚组,并成为术后补充治疗的重要依据。Levinson等在GOG研究基础上进行了beyond sedlis研究,发现鳞癌患者中肿瘤浸润深度与肿瘤复发相关性最大[13]。本研究中,LVSI状态与肿瘤浸润深度均是5年OS的独立危险因素,LVSI阳性与深肌层浸润患者的死亡风险是阴性患者的2倍。
以往研究中,腺癌的预后比鳞状细胞癌差,是术后辅助放疗的指征之一[14-15]。本研究未发现其病理类型对OS的影响,可能是因腺癌和腺鳞癌患者接受术后辅助治疗的比例(24.0%)高于鳞癌患者(17.5%),术后辅助治疗消除了OS的差异。早期宫颈癌中,手术与放疗是两种标准的治疗方案。Ⅰb1与Ⅰb2期患者首选手术,Ⅰb3期患者首选根治性放疗[16]。本研究中,未能发现不同治疗方案对预后存在差异。可能是由于不同的临床病理因素影响了治疗的决策,导致治疗方案成为了中介变量,最后在回归模型中被舍去。
本研究中,1185例患者使用2018年FIGO分期系统重新分期并进入研究。Ⅰb1期、Ⅰb2期、Ⅰb3期5年总生存率分别为96.1%、93.2%和90.3%,差异有统计学意义(P=0.0095),与之前研究相当[17]。单因素分析表明,三个亚组之间存在明显生存差异,尤其是Ⅰb2期与Ⅰb1期的总生存率存在明显差异,表明新的分期增加2cm的截断值是合理的。多因素分析发现,年龄、LVSI状态、肿瘤浸润深度、FIGO分期是影响Ⅰb期患者5年OS的独立危险因素。但本研究具有一定局限性:(1)本研究为回顾性研究,易出现数据偏倚或记录偏倚,导致不可避免的偏倚。(2)病例数据均来自同一家医院,由于治疗方法与外部环境过于一致,可能导致结果存在缺陷。(3)非手术患者的淋巴结状态与肿瘤浸润深度基于影像学评判,虽然影像学具有较好的敏感性,但仍存在一定误差。
综上所述,早期宫颈癌患者的5年总生存率随着2018 FIGO分期的增加而下降,各亚期设置合理。年龄、LVSI状态、肿瘤浸润深度、FIGO分期是影响Ⅰb期患者总生存率的独立危险因素。随着宫颈癌FIGO分期向手术病理分期的转变,在新的FIGO分期中可考虑LVSI与肿瘤浸润深度。

