自我采样HPV检测作为新疆卫生资源匮乏地区宫颈癌初筛替代手段的筛查效果*
王 岩,王 豆,昆阿依木·叶尔江,迪达尔·塔勒哈提,池永丽,刘丽萍,赵方辉*
(1.新疆医科大学附属肿瘤医院,乌鲁木齐 830011;2.新疆医科大学公共卫生学院,乌鲁木齐 830000;3.托里县妇幼保健院,塔城 834500;4.塔城托里县人民医院,塔城 834500;5.国家癌症中心/国家肿瘤临床医学研究中心/中国医学科学院北京协和医学院肿瘤医院流行病学研究室,北京 100021)
宫颈癌是全球重大卫生问题,是目前唯一有望通过疫苗、筛查及早诊早治实现消除的恶性肿瘤。根据GLOBOCAN 2020数据显示[1],超过90%的宫颈癌发生在发展中国家。根据国家癌症中心发布的最新肿瘤登记数据显示[2],2016年我国宫颈癌新发病例约11.93万人,死亡病例3.72万人。近20年来,我国宫颈癌发病率和死亡率均呈不同程度的上升趋势,尤其在医疗资源相对匮乏的农村地区。2009年,我国政府启动了农村妇女“两癌”筛查计划,对农村地区35~64岁的适龄妇女进行宫颈癌和乳腺癌的筛查。截至2020年,“两癌”筛查工作已覆盖近2600个县市区,合计开展免费宫颈癌筛查1.3亿人次,免费乳腺癌筛查6400万人次[3]。我国多年来的宫颈癌防治成果卓有成效,但适宜筛查女性近三亿人,筛查并未覆盖所有适宜人群。因此,寻找一种适合于中国资源匮乏地区的宫颈癌早筛查、早诊断及早治疗的方法迫在眉睫。本研究通过评价自取样阴道宫颈标本人乳头瘤病毒(human papillomavirus,HPV)检测筛查宫颈病变的准确性,探讨其能否作为卫生资源匮乏地区宫颈癌初筛手段。
1 资料与方法
1.1 研究对象 2018年6月在新疆塔城地区托里县开展以人群为基础的宫颈癌筛查随机对照研究,选择近3年未开展过宫颈癌筛查的6个乡镇,采用整群抽样方式选取972例25~64岁农村妇女进行自采样HPV检测。排除标准:既往患有子宫癌疾病史、子宫颈癌和癌前病变史;目前处于妊娠期或终止妊娠3个月内;接受过宫颈锥切、子宫全切术等手术;患有精神疾病和其他严重疾患者;不愿意配合随访者。
1.2 研究方法
1.2.1 问卷调查 纳入筛查的妇女均签署知情同意书,由接受过统一培训的双语调查员对研究对象进行面对面访谈式问卷调查。调查内容包括基本信息(民族、婚姻状况、文化程度、职业、家庭年收入等);行为因素、筛查及疾病史(初潮年龄、婚育年龄、既往疾病史、家族肿瘤史等)。
1.2.2 采样方法 自取样妇女在医生指导下,持一次性宫颈采样刷伸入阴道约4~5cm,朝一个方向旋转3~5圈,取出交给医生放入有细胞保存液的采样管中保存,将获取的阴道宫颈脱落细胞行HPV-DNA检测(care HPV和PCR HPV)。再由医生采集1份子宫颈脱落细胞标本行薄层液基细胞学(LBC)检测。
1.2.3 HPV-DNA检测 检测方法包括care HPV检测和PCR HPV检测。德国凯杰(QIAGEN)公司的care HPV检测方法可定性检测14种HPV高危型别,但不分型。北京博辉(BOHUI)创新生物技术有限公司的微流控全自动核酸检测PCR HPV方法可定性检测24种型别,包括18种HPV中高危型别和6种HPV低危型别。两种检测方法任一阳性结果判定为阳性。
1.2.4 LBC检测 LBC检测采用美国豪洛捷(Hologic)公司的新柏氏®(ThinPrep)®液基细胞学检测方法,诊断结果采用伯塞斯达(The Bethesda System,TBS)分类。TBS分类为未明确意义的不典型鳞状上皮细胞(atypical squamous cells of undetermined significance,ASC-US)及以上者和肉眼可见的宫颈溃疡、肿块或可疑子宫颈浸润癌者为初筛阳性[4]。
1.2.5 阴道镜及病理活组织检查 上述HPV-DNA检测和LBC检测结果任意阳性者均转诊阴道镜。阴道镜下活检原则:阴道镜下异常,在异常处取活检;阴道镜下宫颈鳞-柱交界不可见,则行宫颈管搔刮术(ECC);HPV-DNA检测为HPV16/18型,则在宫颈6点和12点取活检。
1.3 数据处理及统计学方法 数据均采用ACCESS双人双录入,采用SPSS 25.0软件。定性资料采用率或百分比进行描述,定量资料且符合正态分布采用均数和标准差描述。针对CIN2+病变,计算PCR HPV检测技术的灵敏度、特异度、阳性预测值(PPV)、阴性预测值(NPV)、阴道镜转诊率、筛查效率(每例CIN2+所用阴道镜个数)和受试者工作特征曲线(ROC)下面积(AUC)时采用与care HPV相一致的14种高危型别。ROC曲线下面积比较采用MedCalc19.0.7软件,以病理诊断结果为金标准,采用筛检试验的串联和并联方法组合各种筛查技术,比较所得方案识别宫颈高度以上病变(≥CIN2)的灵敏度、特异度和阴道镜转诊率等指标,以AUC综合分析各筛查方案。所有假设检验均为双侧检验,P<0.05为差异有统计学意义。
2 结 果
2.1 基线人口学资料 自取样972例,其中35~44岁年龄段人最多,占42.39%(412/972),55~64岁年龄段人最少,占5.25%(51/972),平均年龄为(39.79±8.27)岁;年收入≤30000元人群最多,占78.09%(759/972),年收入在60000~10000元人群最少,占0.31%(3/972);多数人群月经初潮年龄小于15岁,占74.69%(726/972),平均为(14.56±1.63)岁;分娩次数≥2次人群最多,占83.13%(808/972);初孕年龄20~25岁最多,占49.79%(484/972),≥30岁最少,占3.50%(34/972),初孕年龄平均(23.90±3.74)岁;初次性交年龄>20岁人群有65.84%(640/972),平均(22.39±3.31)岁。
2.2 自我取样HPV检测技术的筛查效果评价
2.2.1 自我取样HPV检测技术宫颈癌筛查结果 基于care HPV与PCR HPV检测的阳性率、阴道镜转诊率、阴道镜异常率以及CIN2+的检出率差异均无统计学意义(P>0.05),见表1。
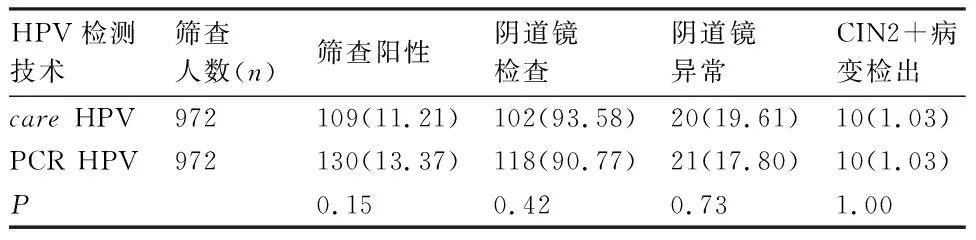
表1 自我取样HPV检测技术行宫颈癌筛查基线结果[n(%)]
2.2.2 自我取样宫颈癌初筛方法对CIN2+筛查的临床效果 针对CIN2+病变,care HPV检测技术与PCR HPV检测技术的灵敏度、特异度、PPV、NPV、阴道镜转诊率和筛查效率见表2。care HPV与PCR HPV的AUC比较差异无统计学意义(P=0.96)(图1)。
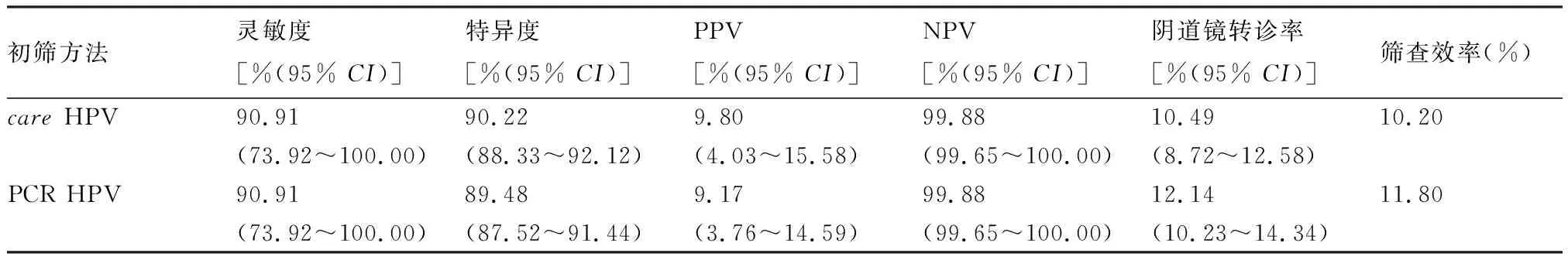
表2 自我取样宫颈癌初筛方法对CIN2+筛查的临床效果
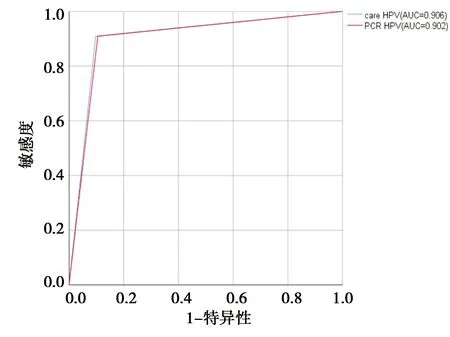
图1 基于自我取样HPV检测技术用于宫颈癌筛查ROC曲线(CIN2+)
2.2.3 自我取样care HPV与PCR HPV检测技术对CIN2+筛查效果比较 针对CIN2+人群,自我取样care HPV和PCR HPV检测的灵敏度(P=1.00)、特异度(P=0.82)和阴道镜转诊率(P=0.65)比较,差异均无统计学意义(P>0.05)(表3)。
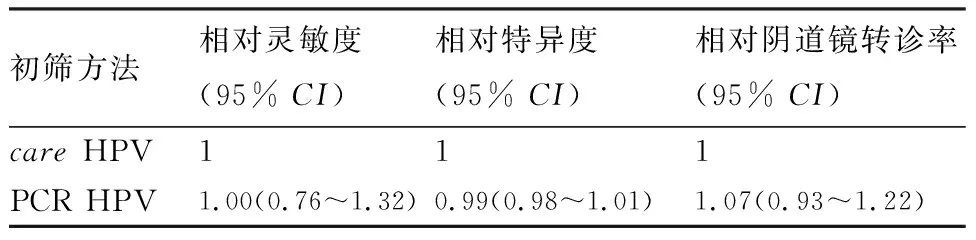
表3 自我取样care HPV与PCR HPV检测技术对CIN2+筛查效果比较
2.3 自我取样HPV不同检测技术阳性妇女的管理策略 针对CIN2+病变,串联PCR HPV和细胞学≥ASCUS获得最大的AUC为0.94,其灵敏度为90.91%(73.92%~100.00%),特异度为97.56%(96.57%~98.54%),PPV为30.30%(14.62%~45.98%),NPV为99.89%(99.68%~100.00%),阴道镜转诊率为3.47%(2.48%~4.83%),筛查效率为3.00%。单独使用HPV16/18/31/33分流的AUC最小为0.75,其灵敏度为54.55%(25.12%~83.97%),特异度为96.17%(94.95%~97.40%),PPV为14.29%(3.70%~24.87%),NPV为99.45%(98.97%~99.93%),阴道镜转诊率为4.41%(3.28%~5.91%),筛查效率为3.82%。经比较发现,与仅采用自我取样PCR HPV检测作为初筛相比,除并联PCR HPV或细胞学≥ASCUS外和并联HPV16/18/31/33和细胞学≥ASCUS外,所有分流策略均可提高特异度,PPV和筛查效率,降低阴道镜转诊率,其中以串联PCR HPV和细胞学≥ASCUS分流提高幅度最为明显,特异度提高近10%,PPV约为不进行任何分流的3倍,阴道镜转诊率降低了69.72%,筛查效率由11.80%提高至3.00%。见表4、图2。
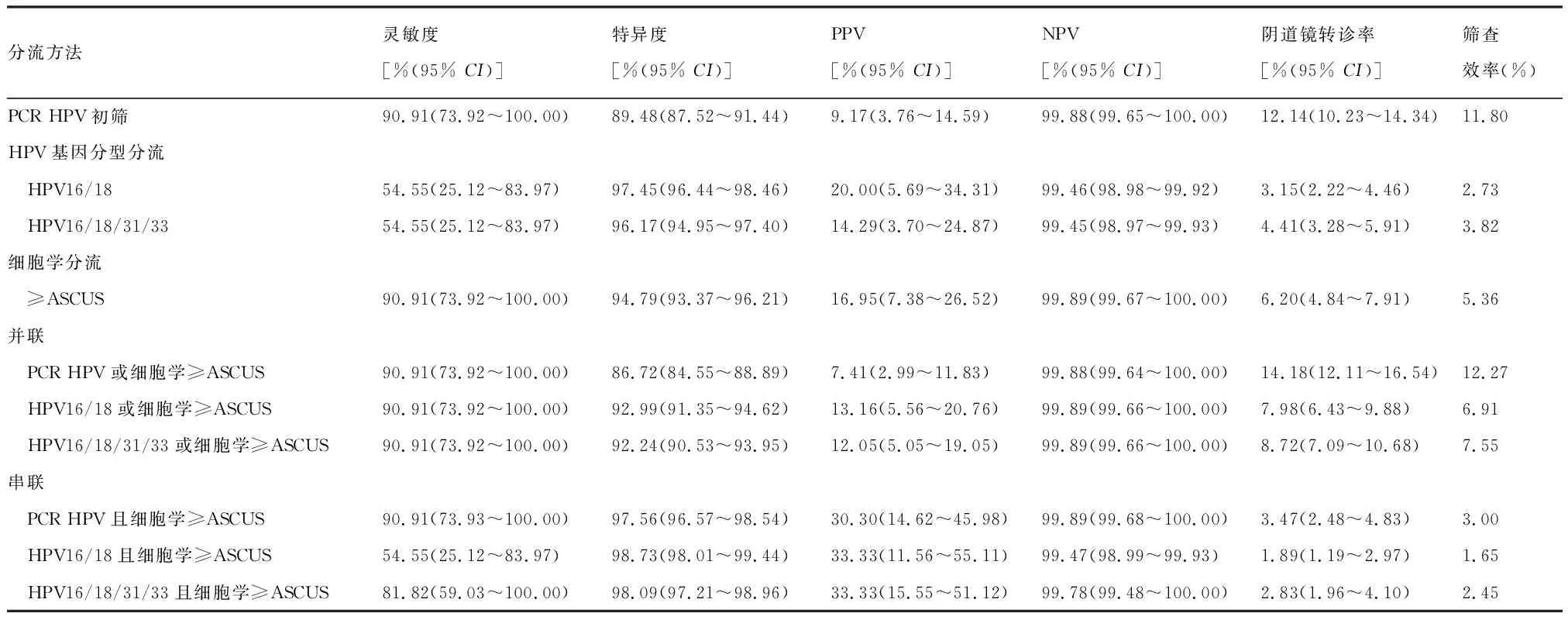
表4 自我取样HPV阳性妇女不同分流方法对CIN2+筛查检出的临床效果
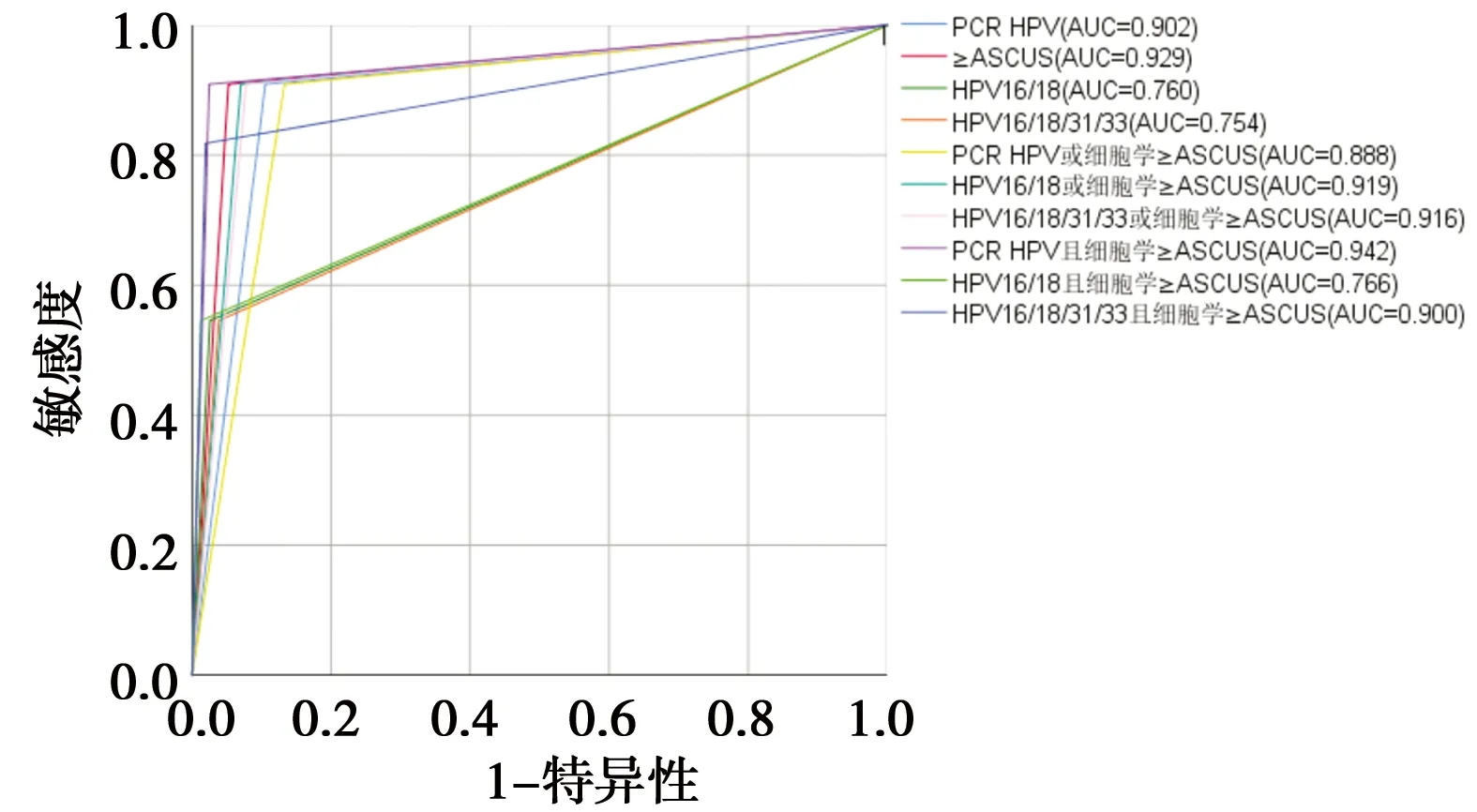
图2 自我取样不同分流方法用于宫颈癌筛查ROC曲线(CIN2+)
3 讨 论
现有宫颈癌筛查方法包括[5]:醋酸卢氏碘液染色肉眼观察法(VIA/VILI)、细胞学筛查,HPV-DNA检测、阴道镜检查等。各种筛查方法都存在明显的优点和缺点。自Zur Harald发现高危型人乳头瘤病毒持续感染是导致子宫颈癌的病因[6],各种HPV-DNA检测技术迅速发展。目前HPV-DNA检测方法包括:careHPV、PCR HPV检测、第二代杂交捕获技术(HC-2)和cobas®4800等[7]。HPV-DNA检测作为一种宫颈癌筛查方法,与传统的细胞学检测方法相比有更高的灵敏度,而且其检测结果较客观,可重复性较好,受人为因素的影响较小,可批量检测[8-9]。国内外大量研究显示,HPV检测筛查CIN2+的灵敏度高达90%以上,特异度约达85%。但HPV-DNA检测需专业的实验室,根据检测方法所需检测试剂和设备不同,培训的难易程度也不相同[10-12]。
目前的筛查中,HPV-DNA检测一般由临床医生进行采样。自采样的方法简单,地点可选择家中或其他私密场所,能更好地保护隐私。一项在北京顺义区自取样HPV检测技术在人群中接受状况的调查显示[13],86.55%(1190/1375)的筛查妇女认为操作方便,83.27%(1145/1375)的筛查妇女愿意再次接受自采样。国外多项研究也显示,低资源地区筛查妇女对于自采样HPV检测具有良好的接受度[14-15]。本研究尝试评估自我取样HPV检测技术用于卫生资源匮乏地区筛查计划中的可行性。新疆托里县是国家级贫困县,四周环山,以牧业为生,放牧季节及秋冬封山时期,百姓很少很难下山,如能在家中完成自我取样,可提高其参与度。本研究结果显示,自我取样care HPV检测技术用于初筛的灵敏度为90.91%,高于其他研究。一项针对中国农村地区女性的研究显示,自我取样care HPV检测技术用于检测CIN2+的灵敏度为72.1%~82.6%[16]。Jeronimo等[17]针对16951例女性的全球多中心研究结果显示,自我取样care HPV检测技术在尼加拉瓜、海得拉巴和乌干达三个国家用于检测CIN2+的灵敏度分别为67.0%、68.0%和72.0%。而针对自检标本采用PCR HPV检测技术的筛查研究国内鲜有报道。本研究PCR HPV检测技术用于检测CIN2+的灵敏度为90.91%(73.92%~100%)。同其他研究结果一致。Arbyn等[18]对全球56项相关研究进行meta分析显示,对自我取样标本使用经临床验证的PCR HPV检测技术,其对CIN2+病变的灵敏度为96.0%。
本研究同时对care HPV检测技术同PCR HPV检测技术用于宫颈癌筛查的准确性进行评价。这两种HPV检测技术操作简单、快速,对实验室环境要求不高且经济,较适用于卫生资源匮乏地区的中低发展国家和地区。一项meta分析结果显示[18],care HPV检测技术针对CIN2+病变,自我取样标本的灵敏度比医生取样标本降低了约15%,而PCR HPV检测技术在两种标本中差异无统计学意义。本研究中采用自我取样标本进行HPV检测时,care HPV检测技术同PCR HPV检测技术识别CIN2+病变具有相近且较高的灵敏度。在HPV和LBC检测组合方案筛查效果方面,串联PCR HPV和细胞学≥ASCUS获得最大的AUC为0.94,其灵敏度为90.91%,特异度为97.56%,阴道镜转诊率为3.47%,筛查效率为3.00%。自取样HPV检测不管是作为独立初筛方法,亦或与LBC联合分流的筛查方案,都表现出了良好的筛查效果。自采样解决了目前筛查上的许多障碍,提高了宫颈癌高危妇女的参与程度,特别是在家中取样,消除了对就诊时间、交通工具、语言障碍上的依赖,而且操作方便,无不适感。因此,可做为卫生资源匮乏地区子宫颈癌的初筛方法,扩大子宫颈癌筛查的覆盖人群。
自我取样HPV检测技术作为主要的初筛手段,应用于大规模人群宫颈癌筛查是可行的。在卫生资源匮乏地区,条件允许可首选批量、自动化及高通量的PCR HPV检测技术串联细胞学≥ASCUS初筛来获得更高的筛查效果。

