伏立康唑对儿童肾移植患者他克莫司血药浓度影响的案例分析
骆锦前 杨云云 高丽红 张凌鹏
(海军军医大学第一附属医院药剂科 上海 200433)
肾移植术后的患者需长期服用免疫抑制剂他克莫司。他克莫司代谢个体差异明显,患者术后易继发严重真菌感染[1],临床上常给予伏立康唑治疗。他克莫司和伏立康唑之间有明显的药物相互作用,药物的剂量调整不当,会导致排异反应及严重不良反应出现,特别是儿童患者。因此,联合用药需要格外关注他克莫司血药浓度的变化,及时调整剂量。本文针对1例肾移植术后的患儿,长期口服他克莫司抗排异治疗后继发真菌感染,给予伏立康唑注射液治疗后导致他克莫司血药浓度升高,临床药师结合治疗药物监测(therapeutic drug monitoring,TDM)结果对他克莫司剂量进行调整,使他克莫司血药浓度维持在有效范围内,保证临床用药的安全性和有效性。
1 患者基本情况
患者,女,10岁,身高140 cm,体质量23 kg。主诉:IgM肾病3年,肾移植术后2月余,确诊移植术后淋巴组织增生性疾病入院。既往史:2月前在我院行全麻下行同种异体肾移植术,手术顺利。此次入院诊断:慢性肾炎(膜性肾病)、肾移植术后、EB病毒感染、移植后淋巴增殖性疾病。术后免疫抑制方案:他克莫司胶囊2.0 mg po bid(早/晚),麦考酚钠肠溶片180 mg po(早),百令胶囊2粒po bid(早/中),五酯胶囊1粒 po bid(早/晚)。随访期间他克莫司血药浓度维持在6~9 ng/mL之间,该浓度范围内患者各项指标稳定。
2 患者诊疗经过
入院后第3天,他克莫司血药浓度为6.5 ng/mL,患者当日突发呕吐,无法进食,医师将他克莫司胶囊调整为他克莫司1 mg+0.9%氯化钠注射液50 mL微泵24 h维持。入院第4天,他克莫司血药浓度为26.4 ng/mL,考虑到儿童与成人体内暴露量的不同,建议他克莫司减量至0.4 mg微泵24 h维持,立即给予利妥昔单抗注射液联合甲泼尼龙琥珀酸钠治疗。入院第7天,他克莫司血药浓度为7.0 ng/mL,建议医师维持该方案继续治疗。入院第8天,胃镜及肠镜病理提示非霍奇金淋巴瘤,予CHOP方案化疗。入院第15天(化疗间歇第7天),真菌G试验1 215.1 pg/mL,考虑患者之前使用过丙种球蛋白和白蛋白等,可引起真菌G试验假阳性可能,但结合大便可及霉菌,不排除真菌感染可能,经验性给予卡泊芬净50 mg ivgtt qd抗真菌治疗。入院第21天(化疗间歇第14天),患者一般情况可,他克莫司由0.4 mg微泵维持调整为他克莫司胶囊为2 mg po bid,在此期间胸部CT和头颅CT均未见明显异常。
3 他克莫司TDM及剂量调整
入院第29天,患者清晨开始发作言语困难,中午突发肢体抽搐,牙关紧闭,持续20 min,头颅MR平扫:左顶叶结节,考虑脑脓肿可能尚存,卡泊芬净调整为伏立康唑,首日剂量为0.1 g ivgtt q12h(4 mg/kg),维持剂量为0.08 g ivgtt q12h(3 mg/kg),他克莫司血药浓度为4.7 ng/mL。将他克莫司调整为0.4 mg微泵24 h维持。
他克莫司与伏立康唑合用第7天,他克莫司血药浓度为9.9 ng/mL,考虑患者目前可以口服,当日医师调整为他克莫司胶囊2 mg po q12h。他克莫司与伏立康唑合用第10天,他克莫司血药浓度为26.4 ng/mL,临床药师综合分析患者的用药情况,考虑为伏立康唑导致他克莫司血药浓度升高,建议医师将他克莫司胶囊减量为1 mg po q12h。他克莫司与伏立康唑合用第13天,他克莫司血药浓度为10.6 ng/mL,临床药师建议医师将他克莫司胶囊减量为0.75 mg po q12h,医师考虑他克莫司胶囊规格为0.5 mg,0.75 mg不方便患者操作。因此,医师给予他克莫司胶囊0.5 mg po bid。他克莫司与伏立康唑合用第18天,他克莫司血药浓度为4.4 ng/mL,临床药师再次建议医师将他克莫司胶囊加量为0.75 mg po q12h,医师予以采纳,剂量调整后第3天他克莫司血药浓度为6.2 ng/mL。患者后续一般状况可,未再出现发热及精神症状(表1)。
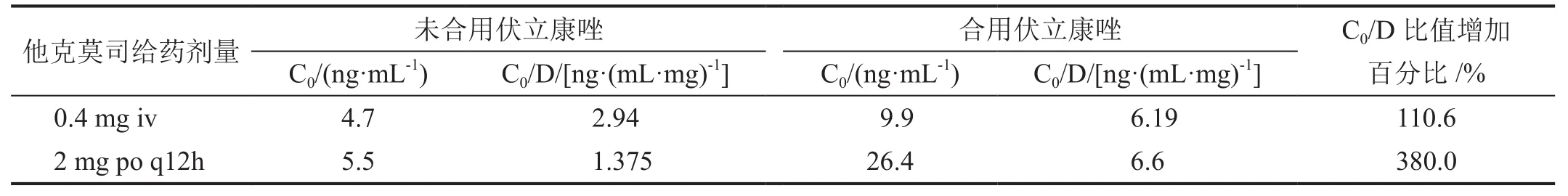
表1 他克莫司与伏立康唑合用前后他克莫司谷浓度(C0)和C0/他克莫司日剂量(D)比值的变化
4 讨论
4.1 伏立康唑引起他克莫司浓度升高原因分析
根据相关指南[2],肾移植术后的患者,在高度可疑侵袭性曲霉病时,应早期进行抗真菌治疗,本患儿具有感染曲霉菌的高危因素:器官移植术后、免疫力低下和糖皮质激素药物使用,结合患者治疗期间G试验升高。由于G试验对于曲霉菌的感染为非特异性的,但因大便可及霉菌,不排真菌感染可能,因此本例患者可行临床诊断治疗(又称先发治疗),即针对临床有宿主因素、环境因素或临床特点的高危移植受者进行连续监测(影像学和微生物学相关项目),发现阳性结果立即开始抗真菌治疗,推荐伏立康唑或两性霉素B脂质体作为初始治疗[2],因此该患者初始抗真菌药物选择卡泊芬净不合理。患者在治疗中突发癫痫,同时头颅CT显示脑脓肿可能尚在,非感染因素致颅内病变待排,中枢神经系统曲霉菌感染不能排除。中枢神经系统曲霉菌首选药物为伏立康唑,在各种侵袭性曲霉菌病中,该感染的死亡率最高[3],因此该患者将卡泊芬净调整为伏立康唑为合理的。
尽管伏立康唑升高他克莫司浓度的机制已经较为明确,CYP3A酶是伏立康唑和他克莫司的主要代谢酶之一,伏立康唑可通过抑制真菌细胞膜上的CYP3A4酶,损伤真菌细胞膜,改变其通透性,进而引起他克莫司代谢减慢,血药浓度升高[4]。另外,他克莫司是P-糖蛋白的底物之一,P-糖蛋白能够阻止他克莫司在淋巴细胞内的蓄积,已有研究发现,药物转运蛋是酵母菌P-糖蛋白的同源物,伏立康唑能与P-糖蛋白发生作用,和其他药物有效竞争其介导的主动外排[3]。因此,伏立康唑可通过抑制肝脏内CYP3A4酶和P-糖蛋白活性,使他克莫司在肝脏内消除减慢,造成药物蓄积,引起他克莫司血药浓度升高。
4.2 他克莫司剂量调整
目前关于两者的相互作用的研究多局限于成人。各项成人研究发现,与他克莫司单独用药相比,联用伏立康唑后,他克莫司的清除率下降0.65倍,建议他克莫司下调为原剂量的0.35倍,与说明书推荐的减量至1/3相近[5]。在一项肝移植研究中发现,与单用他克莫司相比,静脉注射和口服联用伏立康唑分别使他克莫司C0/D增加了642.1%和994.1%[6]。1例肾移植术后合并肺部真菌感染的患者联用伏立康唑和他克莫司后,他克莫司浓度>30 ng/mL,其根据需要浓度逐步将他克莫司剂量调整为原来的1/5[7],对于成人患者同时使用他克莫司与伏立康唑时,建议他克莫司减量至原来的1/3。
根据临床经验结合该患者的实际情况,该患者体内的他克莫司目标C0范围为5~10 ng/mL。联用伏立康唑后,本例患者在口服他克莫司转为静脉制剂时,经验性根据药品说明书将静脉的转换为口服剂量的1/3后,发现该患儿的他克莫司C0高达26.4 ng/mL。本例患儿与单用静脉注射0.4 mg他克莫司相比,联用伏立康唑后,他克莫司的平均C0/D值增加110.6%;单用口服2 mg bid他克莫司与联用伏立康唑相比后,他克莫司的平均C0/D值增加380.0%。因此,他克莫司在不同的给药途径下,伏立康唑对儿童患者他克莫司的浓度升高的程度差异明显,且儿童与成人在体内的代谢存在差异。临床药师在该患者使用他克莫司静脉给药时,未能及时根据他克莫司血药浓度进行剂量的调整,后续在患者使用他克莫司口服制剂与伏立康唑联合用药时,根据他克莫司的专家共识及患者在长期随访中维持的有效浓度范围[2],对患者先后进行了3次剂量调整,保证了他克莫司治疗的安全性和有效性。
5 结语
本例患者为1例肾移植术后的继发真菌感染的患儿,药师在治疗过程中结合TDM协助医师制定抗真菌药物和免疫抑制药物的剂量方案,保证了患者在治疗期间药物治疗的有效性及安全性。由于他克莫司个体差异大,影响因素多,国内外均需结合TDM进行相应的剂量调整,伏立康唑对他克莫司的影响在儿童患者体内的药动学和药效学特点不同于成人,导致其剂量调整困难。临床药师需要结合TDM结果协助医师对剂量进行干预和调整,保证临床使用的安全性和有效性。因此,对于儿童患者他克莫司与伏立康唑合用时,可结合TDM先将他克莫司剂量减少至原来的1/2,后续根据血药浓度调整。

