宏基因组二代测序技术在艾滋病合并肺诺卡菌病诊断中的应用(附1例报告)
赵蕊,邹俊
南宁市第四人民医院[广西艾滋病临床治疗中心(南宁)]感染科,广西南宁 530023
诺卡菌在自然界广泛存在,常寄生于腐物,形态为分枝棒状,属革兰阳性需氧菌,部分诺卡菌抗酸染色结果表现为弱阳性,培养生长速度缓慢。诺卡菌病常见于艾滋病(AIDS)等免疫功能受损且伴有其他机会性感染患者,临床表现无特异性,诊断依赖于病原学。由于诺卡菌与分支杆菌在形态、染色特征方面相似,临床上易误诊。近年来,高通量测序技术不断发展,逐步应用到感染性疾病领域,用于致病菌的快速精准鉴定。宏基因组二代测序技术(mNGS)可对感染标本直接进行高通量测序,保留并检测样本中全部病原信息,为AIDS复杂性感染提供快速精准诊断。本文报告1例老年AIDS合并诺卡菌病患者经常规诊治及结合mNGS技术最终确诊过程,总结临床经验,为该类疾病的快速准确诊断、治疗及预后提供参考。
1 病例资料
1.1 基本资料 患者男,65岁,1个月前无明显诱因下出现咳嗽,咳白色粘液痰,偶有咳血丝痰,伴乏力、纳差、活动后气促,无畏寒、寒战,无胸痛、心悸、端坐呼吸。于南宁市第九人民医院行胸部CT:左下肺团块状软组织密度灶,考虑占位性病变(周围肺癌可能性大)。抽血检查提示HIV初筛阳性。遂于2020年11月16日转入我院。既往体健,有不洁性行为史。
1.2 入院查体及实验室检查 体温37.1 ℃,脉搏96 次/分,呼吸20 次/分,血压95/59 mmHg,口腔黏膜未见白膜,心肺腹查体未见异常。全血细胞五分类+全程CRP:血红蛋白78 g/L、中性粒细胞数6.4×109/L、淋巴细胞数0.5×109/L、超敏CRP(免疫荧光法)>5 mg/L、CRP定量33.40 mg/L。血清淀粉样蛋白A>200 mg/L。血沉116 mm/h。血气分析、降钙素原(PCT)定量、新型隐球菌荚膜多糖抗原检测、特殊肿瘤标志物五项、结核抗体均未见异常。曲霉菌半乳甘露聚糖、念珠菌甘露聚糖、血清呼吸道病原体IgM均为阴性。CD4+T淋巴细胞18个/微升。2020年11月18日胸部平扫+增强(图1A),初步诊断:①肺部感染,结核待排;左肺下叶团片实变影,考虑感染性病变(马尔尼菲蓝状菌或马红球可能);②两肺上叶间隙旁型肺气肿;③主动脉、冠状动脉硬化;④左侧胸膜增厚,双侧胸腔少量积液;⑤肝内胆管轻度扩张。
1.3 诊断治疗及预后 结合患者以上临床资料,入院初步考虑AIDS可能性大,且合并细菌性肺炎。入院后予哌拉西林他唑巴坦(4.5 g静滴,每8 h一次)、止血等对症治疗。患者仍有发热、咳嗽、咳血丝痰症状。11月23日复查胸部CT提示肺部病灶较前增多(图1B)。次日对患者肺穿刺组织行病理检查(图2):镜下肺组织局灶可见坏死伴大量中性粒细胞浸润,未见肉芽肿及朗汉斯巨细胞,形态上倾向于化脓性炎症。抗酸(-),糖原染色(-)。结核分枝杆菌复合群DNA未检出。结合患者症状、胸部CT表现,不能排除肺结核可能,遂予加用异烟肼(0.3 g/d)、利福平(0.45 g/d)、乙胺丁醇(0.75 g/d)和吡嗪酰胺(1.5 g/d)诊断性抗结核分枝杆菌治疗。11月25日HIV-1抗体确认试验阳性,确立诊断:AIDS。因患者反复咯血,考虑哌拉西林他唑巴坦有引起出血可能,改为头孢他啶(2 g静滴,每8 h一次)抗感染。患者痰培养出阴沟肠杆菌复合菌、鲍曼不动杆菌(头孢他啶、阿米卡星均敏感),根据药敏结果加阿米卡星(0.2 g,每12 h一次)联合抗感染治疗,并予气管镜肺泡灌洗液送长沙赛哲医学检验实验室行mNGS检测。肺泡灌洗液mNGS检测检出诺卡菌属,检出序列数512(91.59%)。患者免疫力低下,为诺卡菌病易感者,且mNGS检出诺卡菌序列数高,诊断考虑合并诺卡菌病,予加用复方磺胺甲唑(1.44 g口服,3次/日)联合阿米卡星抗诺卡菌治疗。用药后患者无发热,咳嗽减少,无咳血丝痰。11月30日胸部CT提示病灶减少(图1C)。12月3日患者症状好转,结合肺穿刺病理及灌洗液结果,暂排除肺结核诊断,修正诊断为:AIDS合并肺诺卡菌病。予停用其余药物,继续复方磺胺甲唑联合阿米卡星抗诺卡菌治疗。
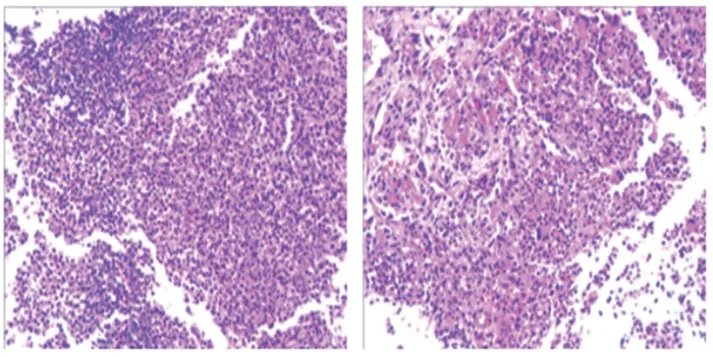
图2 艾滋病合并诺卡菌肺炎患者肺穿刺组织病理检查(苏木精-伊红染色法)
12月8日复查胸部CT(图1D)提示肺部病灶减少。次日患者病情好转出院。出院后继续复方磺胺甲唑(1.44 g,3次/日)抗诺卡菌治疗3个月,2020年12月12日开始艾考恩丙替片抗HIV治疗,随访至2022年4月18日,患者一般情况可,无不适症状。
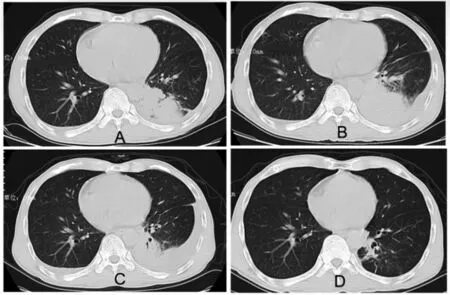
图1 艾滋病合并诺卡菌肺炎患者胸部CT表现
2 讨论
诺卡菌病多发生于免疫缺陷或长期应用免疫抑制剂的人群,且免疫缺陷患者比非免疫缺陷患者病情更严重,病死率明显更高,但临床表现无差异[1-2]。诺卡菌感染以肺诺卡菌病最为常见,考虑与诺卡菌经呼吸道侵入相关。主要临床症状有咳嗽、咳痰,痰为脓性或血性,可伴发热、盗汗、消瘦等类似结核中毒症状,胸部影像学检查可表现为结节、大片渗出、实变、肿块和空洞等多种形态,可伴有脓肿、胸腔积液[3-4]。肺外诺卡菌病包括颅内诺卡菌感染[5-6]、皮肤诺卡菌病[7]、诺卡菌角膜炎[8]和诺卡菌败血症等。AIDS患者机体免疫功能障碍,是诺卡菌病的好发人群,然而诺卡菌病并不是常见机会性感染,其诊断依赖于病原学,常规检查方法包括直接涂片镜检和培养,阳性可确诊。诺卡菌繁殖速度慢,一般2~7 d可见菌落,有时可能需要长达4周的时间,尤其是在选择性分枝杆菌培养基上生长时。改良抗酸染色和革兰染色涂片镜检对于在等待培养结果的同时提供快速推定诊断尤为重要[9],临床医师怀疑诺卡菌感染时需与检验科微生物室充分沟通,以便采取措施针对性培养及早期识别。然而由于诺卡菌病较少见,且临床表现无特异性,临床及检验易忽略。
本病例中患者血培养、肺穿刺组织培养、肺泡灌洗液培养均为阴性,考虑与培养时间不足有关,如延长培养时间或可得到阳性结果。mNGS技术具有快速、准确的特点,应用mNGS技术检测出诺卡菌不应被视为污染物,但需注意排除气道定植菌可能,需结合患者临床表现、影像学表现等综合判断。本病例中患者发热、咳嗽、咯血,CT表现为大片实变影及结节、斑片、条索影,与报道相符,结合病原学证据及治疗过程,最终诊断限定为AIDS合并诺卡菌肺炎。
近年来,mNGS技术对于感染性疾病的诊断价值逐步显现,mNGS技术提取标本中全部核酸信息进行测序,可检测样本中全部微生物信息,为AIDS复杂性感染提供精准、及时的诊断。mNGS对所检测标本中病原微生物具有全覆盖、耗时短、无偏倚等优势,现已有较多关于应用mNGS技术辅助感染性疾病诊断的研究报道[11-12],包括呼吸系统、中枢神经系统、泌尿系统、消化系统、骨关节、皮肤、眼内、血液等几乎全身各部位感染[11]。特别是在一些免疫缺陷患者合并复杂感染,传统检验难以确定的病原感染或罕见病原感染的病例中,mNGS技术在临床诊断中表现出了独特的优势。本病例患者为AIDS合并肺部感染,由于免疫缺陷患者机会性感染表现不典型,本病例初始误诊为结核,经抗结核治疗效果欠佳,完善肺泡灌洗液mNGS检查后明确病原为较为少见的诺卡菌,最终调整治疗方案后好转。
mNGS技术缺点在于费用高,报告结果不能区分检测出的微生物是否为致病菌,建议联合传统检验技术综合判定,提高诊断的特异性和敏感性。送检标本推荐血液、无菌体液或无菌病理组织。对于肺泡灌洗液标本,由于其可能混入气管定植菌,因此需结合患者临床表现、检验及影像学资料等进行综合分析判定。检测报告中序列数较高、排名靠前的病原微生物,需要排除污染菌、定植菌的可能后,可认为是感染致病菌。对于特殊致病病原体(如诺卡菌、支原体、流感病毒)、胞内菌(如结核、伤寒、布鲁菌)、厚壁菌(如真菌)检出序列数不高,也要考虑其为致病病原体的可能。本病例mNGS检测出诺卡菌为特殊致病病原体,且临床症状、体征、影像学表现均与肺诺卡菌病相符,经针对性抗诺卡菌治疗后病情好转,最终明确诊断。同样,mNGS检测技术也可能出现假阴性报告情况,可能原因有:应用抗生素后送检、罕见病原体感染、胞内菌感染等,因检出序列数少而未在报告中列举,如临床怀疑特定病原菌感染,可检测后追溯原始数据库查询[13]。
诺卡菌病规范治疗首选磺胺类药物[10]。在重症感染或免疫抑制患者中,需要两种或以上的药物联合使用,推荐复方磺胺甲唑联合阿米卡星或亚胺培南,根据药敏结果及时调整。肺诺卡菌感染或中枢神经系统外的多发脓肿,最小疗程为6周,对于播散型或中枢神经系统诺卡菌感染,疗程可用至3个月[6]。由于诺卡菌病易误诊,且免疫缺陷患者感染诺卡菌后病死率高,对于AIDS合并肺部感染者,胸部DR见单发或多发的结节伴空洞或肺实变,治疗效果差,特别是合并皮下脓肿表现者,则需考虑诺卡菌病的可能性,及时行血、脓液、痰、支气管灌洗液、肺组织穿刺等多部位标本培养及mNGS检测,以尽早确诊,提高本病的好转率、治愈率。
本病例的诊疗经过提示,由于诺卡菌培养生长速度缓慢,临床常难以明确诺卡菌病诊断,需结合患者的临床表现、影像学资料及治疗经过综合分析,对于疑似诺卡菌感染病例,应及时与检验科沟通,必要时延长病原培养时间。由于感染性疾病应用常规检验明确病原诊断具有一定难度,mNGS技术可以为感染性疾病诊断提供新的思路,其在病原诊断中具有广阔的应用前景,值得继续深入探索。
利益冲突所有作者声明不存在利益冲突
作者贡献声明赵蕊:数据采集、整理及分析,文章撰写;邹俊:对病例诊治及论文进行指导批阅

