1例2型糖尿病合并甲状腺相关性眼病患者激素冲击治疗的用药分析及药学监护
王希冉
太原市中心医院药剂科,山西太原 030001
Graves’病属于自身免疫性疾病,发病机制复杂,其中Graves’眼病的发病率为25%~50%[1],眼部活动受限、视力下降等症状严重影响患者的生活质量。短疗程大剂量的静脉给予甲泼尼龙通常被称为激素冲击疗法,是目前用于中重度甲状腺相关性眼病(Graves’Ophthalmopathy,GO)患者的首选治疗方法,其疗效和耐受性显著优于口服给药[2]。糖皮质激素是胰岛素的反调节激素,可拮抗胰岛素的降糖作用,具有升高血糖的作用[3]。糖尿病患者由于本身的细胞代谢受损状态以及药物的代谢动力学影响,其血糖升高的特点不同于非糖尿病患者。因此,对于行激素冲击治疗的糖尿病患者而言,如何有效、平稳的控制血糖是一个广泛关注的难点。
1 一般资料
患者,男,46岁,因“心悸1年余,双侧眼球突出3月余”于2021年11月27日收入内分泌科,于2021年12月5日出院,共住院9 d。
病史:患者于2020年无明显诱因出现心悸,伴多食、易饥,主餐之间常需加餐或加零食,伴手抖,腹泻,1个月内体重下降7 kg左右。因症状持续于2021年1月于外院就诊,诊断“甲状腺功能亢进症”,给予甲巯咪唑20 mg口服3次/d,美托洛尔47.5 mg口服1次/d,利可君40 mg口服3次/d等治疗后症状明显缓解。2021年8月自觉双侧眼球突出,以左侧为甚,逐渐出现畏光、流泪、视物模糊、复视、眼球活动受限等症状,于外院给予妥布霉素地塞米松滴眼液局部治疗,眼部症状未见明显好转。为进一步诊治医院就诊,门诊以“甲状腺相关性眼病”收入院。患者自甲状腺功能亢进症状缓解后体重逐渐增加,近半年增加5 kg左右,目前精神状态良好,体重无明显变化,其余无异常。
既往病史:今2021年1月查空腹静脉血糖6.7 mmol/L,糖化血红蛋白7.4%,未进一步治疗。否认其他疾病史及食物药物过敏史。
体格检查:体温36.4℃,脉搏90次,呼吸19次,血压122/78 mmHg(1 mmHg=0.133 kPa)。律 齐,无病理性杂音,眼睑肥厚,无挛缩,双侧眼球突出,突出度R 19 mm-103 mm-20 mm L,睑结膜充血、无水肿,眼球结膜无充血,轻度水肿,左侧泪阜肿胀;Stellwag征(-),Joffroy征(-),Von Graefe征(-),Mobeious征(-),右侧眼球向上活动受限;双侧甲状腺Ⅰ°肿大,质软,无压痛,未触及结节,无震颤及血管杂音,双手无细震颤,双下肢无胫前黏液性水肿。
辅助检查包括,尿常规(2021-11-27):尿葡萄糖(4+);生化检查(2021-11-26):葡萄糖8.2 mmol/L↑,甲状腺功能检查(2021-11-26):过氧化物酶抗体(TPO-Ab)>600.00 IU/L↑,甲状腺球蛋白抗体(TGAb)46.91 IU/ml,促甲状腺素受体抗体(TSHR-Ab)3.5 IU/L↑,甲 状 腺 球 蛋 白0.040 ng/ml↓;三碘甲状腺原氨酸(T3)4.11 nmol/L↑,血清甲状腺素(T4)177.50 nmol/L↑,血清游离三碘甲状腺原氨酸(FT3)12.31 pmol/L↑,血清游离四碘甲状腺原氨酸(FT4)34.07 pmol/L↑,超敏促甲状腺素(TSH)0.01 mIU/L↓。口服糖耐量实验(oral glucose tolerance test,OGTT)结果见表1。眼科检查结果见表2。核磁共振检查(五官):双眼各眼内肌、下直肌肌腹均见增粗,肌腱未见明显增粗。双侧眼球突出,大小形态正常,球内及球后未见异常信号影,视神经显示正常。眶壁骨质未见明显异常。入院诊断:1.甲状腺相关性眼病(american thyroid association,ATA 4级;clinical activity score,CAS 4分);2.甲状腺功能亢进症Graves’病;3.2型糖尿病。
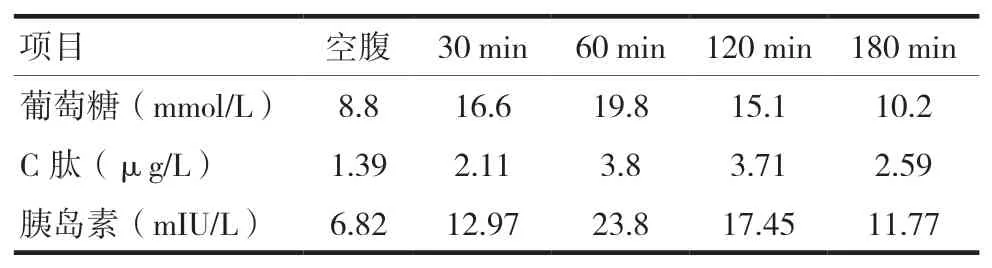
表1 患者OGTT实验结果(2021-11-28)

表2 眼科检查结果
2 治疗方法
患者因“心悸1年余,双侧眼球突出3月余”入院,依据甲状腺功能及眼科检查结果,诊断甲状腺相关性眼病(ATA 4级;CAS 4分),给予甲巯咪唑抗甲状腺功能亢进治疗,据患者病史及OGTT结果,确诊2型糖尿病,给予西格列汀二甲双胍片降糖治疗;排除禁忌后,2021年12月1日予患者“甲泼尼龙500 mg+环磷酰胺0.2 g”冲击治疗3 d,同时予护胃、补钙、补钾、改善睡眠治疗,为缓解患者眼部症状,还给予希瑞康100 μg po tid (11月27—29日)补硒治疗,在临床药师建议下停药。为对抗激素冲击治疗期间引起的血糖变化,临床药师与医师探讨给药时间和剂量后,临时给予门冬胰岛素8IU ih(12月1日16∶30)、8IU ih(12月2日16∶30)、10IU ih(12月2日21∶00)、6IU ih(12月3日9∶00)、10IU ih(12月3日16∶30)、10IU ih(12月4日16∶30)。最终患者眼部症状得到改善,血糖控制平稳后出院。在院期间的血糖谱及具体治疗方案见表3~4。
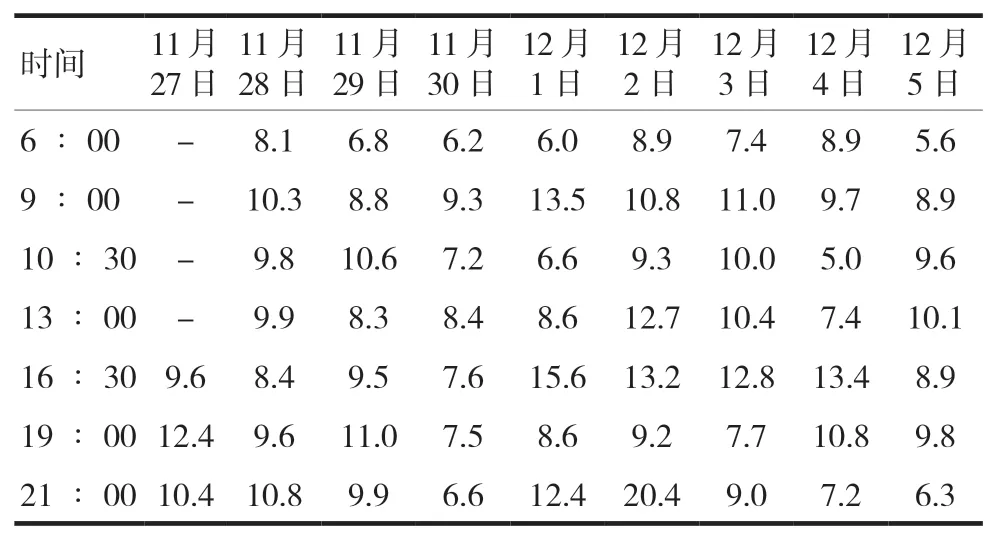
表3 患者住院期间血糖谱(mmol/L)
3 用药分析及药学监护
3.1 硒制剂对于甲状腺相关性眼病的分析
Graves’病发病机制复杂,可能与体液、细胞免疫,细胞因子的释放以及氧化应激相关[4]。有研究认为Graves’眼病的发生是甲状腺功能亢进症患者的外周氧化应激从而引起眼眶内成纤维细胞增殖导致的[5]。因此,硒作为抗氧化剂,从作用机制上来说可以改善患者体内的氧化应激状态,可能有助于Graves’眼病的症状改善。
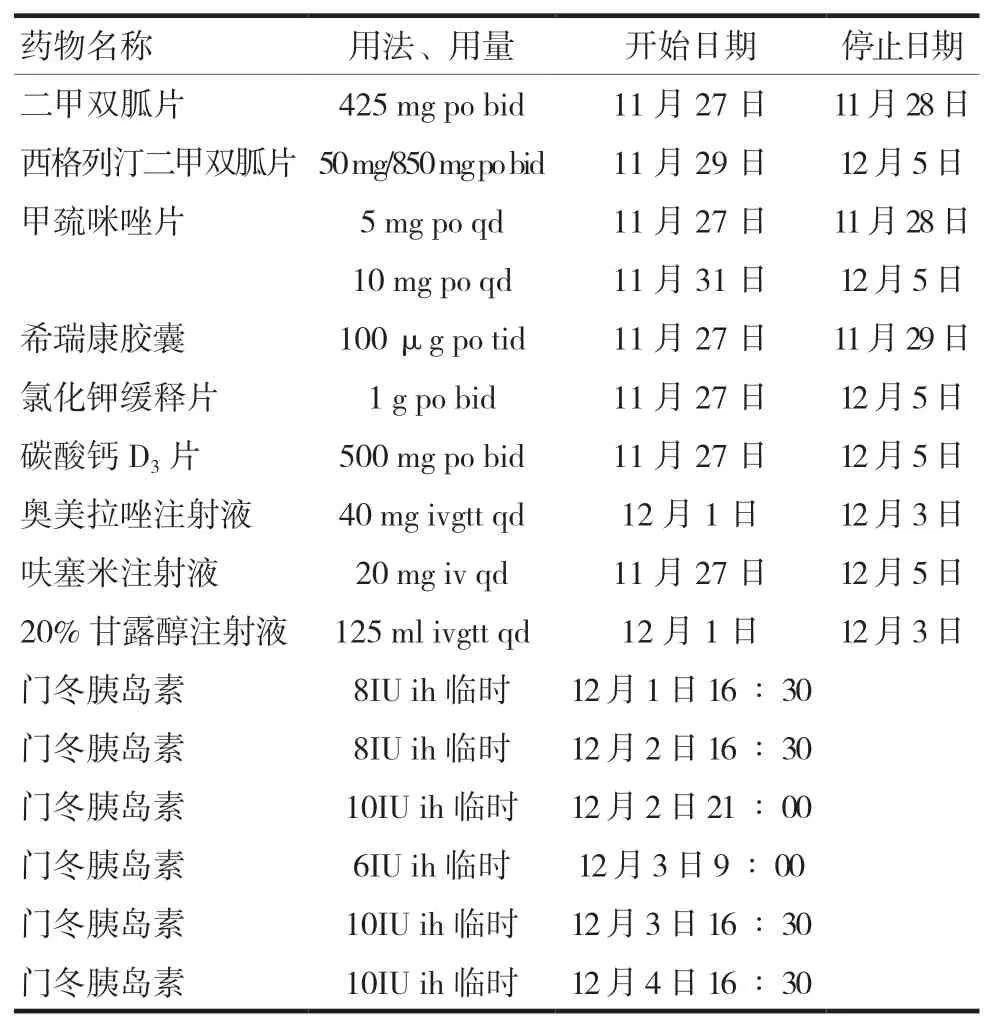
表4 患者住院期间药物治疗方案
《2016 ETA/EUGOGO指南:Graves眼病的管理》[2]首次将补硒作为推荐治疗方案,用于治疗轻度GO。本例患者依据临床体征及CAS评分,属于中重度的GO患者,是否适用于补硒治疗是一个疑点。有关于眼眶成纤维细胞增殖的体外研究[6]表明,对于组织损伤较轻的情况,硒制剂有助于阻止成纤维细胞的增殖以及促炎性因子的释放,减慢眼眶成纤维细胞的增殖速度,而对于组织损伤较严重的情况,硒制剂可能会引起自身抗原扩散[7],不利于GO患者的恢复。此外,有硒制剂的安全性试验研究[8-9]表明,对于轻度GO患者,补充硒制剂剂量应控制在200 μg/d以内。结合本例患者的实际情况,给予希瑞康胶囊100 μg po tid,临床药师认为,首先,硒制剂用于中重度GO患者的实际获益证据不足,其次,基于安全性研究结果,硒制剂的给药剂量过大,因此建议医师停药,医生采纳了建议。
3.2 降糖方案的分析
本例患者治疗使用的甲泼尼龙为中效糖皮质激素,半衰期为18~36 h,作用最强时间是用药后4~8 h[10]。但由于本例患者日常口服降糖药治疗,因此,患者冲击治疗后是否需要给予胰岛素,何时给予胰岛素,给予多大剂量成为医师与临床药师的一个最主要关注点。
咸玉欣等[11-12]研究表明,非糖尿病患者在进行甲泼尼龙冲击治疗约6 h后出现血糖峰值,这与激素本身的代谢特点一致。而2型糖尿病患者的血糖达峰时间推迟至冲击治疗后11 h,血糖水平为晚餐后最高,且血糖值平均高度为未冲击治疗时的2倍左右,无论是接受胰岛素还是口服降糖药的患者在进行冲击治疗时应给予速效胰岛素,有助于减少干扰,控制血糖平稳。
结合本例患者的实际情况,患者入院时血糖控制不佳,经药物调整后,11月30的血糖控制基本平稳。12月1日起开始行激素冲击治疗,持续3 d,每日早8时开始输注甲泼尼龙。按照激素在糖尿病患者体内的代谢规律,推测患者的血糖峰值可能出现在下午6~7时,结合速效胰岛素的起效及达峰时间,以及患者的血糖值情况,临床药师与医师讨论后决定在12月1日(冲击第一日)下午16∶30先给予8IU门冬胰岛素,以对抗激素引起的血糖升高。此外,密切监测患者血糖,患者在冲击治疗第二日(12月2日)晚21时出现血糖升高,血糖值超过20 mmol/L,立刻给予门冬胰岛素10U。考虑到激素在体内的代谢及糖尿病患者的血糖延迟效应,在结束冲击治疗后依旧密切监测患者血糖,第二天下午(12月4日)16∶30监测到血糖的升高趋势,再次使用了门冬胰岛素,最终患者血糖控制平稳后出院。
4 讨论
4.1 使用硒制剂的必要性
对于GO患者,硒制剂是否可以作为GO患者的常规补充制剂是目前临床治疗的争议点。Marcocci等[13]对照研究显示,病程较短的轻度GO患者,硒补充治疗6个月后,眼部症状及生活质量(QOL)得到显著改善,停药12个月后疗效仍可维持,而且硒治疗降低了轻度GO进展为中重度的比例[4]。而对于中、重度的GO患者,仍缺乏相关的研究证据。此外,有meta分析表明[13]补硒治疗的有效性可能与体内硒水平、甲状腺抗滴度及患者的基因型等个体化因素相关。
在临床药学监护中,综合临床获益与用药风险,结合硒制剂的安全性试验研究[4],对于轻度GO患者,可以给予适量硒制剂,但剂量应控制在200 μg/d,疗程应限制在12个月以内。对于中、重度的GO患者,在更有力的证据出现之前,不建议补充硒制剂。临床药师结合目前的研究现状及本患者实际情况,建议医生停药,减轻未知风险的同时节约医疗成本。
4.2 血糖控制
对于合并2型糖尿病的GO患者在行激素治疗时,血糖的控制是临床治疗的难点,有研究认为行激素冲击治疗后的血糖峰值提升幅度可能与患者本身糖化血红蛋白(HbA1c)水平、高龄(>70岁)、女性、高血压、高血脂[低密度脂蛋白(LDL)>3.36 mmol/L]及利尿剂治疗等因素相关[8]。因此,临床药师建议,对于2型糖尿病患者,在行激素冲击治疗期间应密切监测血糖情况,特别是存在高危因素的患者,经济条件允许的情况下采取动态血糖监测+胰岛素泵的强化疗法对于风险防范可能更加及时便捷。
对于合并2型糖尿病的甲状腺功能亢进症突眼患者,在行甲泼尼龙激素冲击治疗后,会推迟激素本身的达峰时间[14-15],导致血糖值呈现晚餐后>午餐后>早餐后。本例患者的血糖变化也呈现这一趋势,血糖达峰时间为激素冲击后10~11 h,且影响大约持续36 h。因此,在临时给予速效胰岛素对抗激素治疗引起的血糖升高时,应估算好血糖达峰时间提前给药,以防高血糖引起酮症酸中毒等后续不良事件。除此之外,应持续监控患者血糖变化,一旦血糖超过阈值也应立即给予胰岛素,及时对症处理。临床药师结合患者实际情况,与医师共同制订速效胰岛素临时给药方案,同时加强患者血糖监测至停药后的48 h,为患者抵御激素引起的高血糖相关风险。
通过本例合并2型糖尿病的甲状腺功能亢进症突眼患者的药学监护,临床药师总结出以下心得:①轻度GO患者可考虑阶段性的硒制剂补充,以延缓病程、改善眼部质量,但注意日剂量应控制在200 μg,疗程控制在12个月以内。中、重度的GO患者,目前不建议常规性补充硒制剂;②2型糖尿病患者行激素冲击治疗期间,尽可能使用24 h血糖动态检测仪及胰岛素泵辅助降糖。为对抗激素冲击引发的血糖升高,应按照激素治疗后的10~11 h峰值预估,提前给予速效胰岛素,此外,密切监测患者的血糖波动,及时防范高血糖风险。最后,激素在体内的持续效应需引起关注,治疗结束后应注意继续监测血糖。

