某院229 例多发性骨髓瘤患者硼替佐米药品不良反应分析*
成美,彭伟,卞海林,祁峰,魏筱,吴慧
(南通大学第四附属医院·江苏省盐城市第一人民医院,江苏 盐城 224001)
多发性骨髓瘤(MM)为浆细胞恶性增殖性疾病,属临床常见的血液系统恶性肿瘤,其发病率约占全部恶性血液系统肿瘤的10%~15%[1]。传统的化学治疗(简称化疗)方案完全缓解率低,中位生存期短[2]。蛋白酶抑制剂硼替佐米属新型抗癌药物,可抑制核转录因子-κB(NF-κB)活化,诱导细胞凋亡,治疗MM 的疗效较佳,可有效改善预后[3],对初发或复发/难治MM的疗效较好[4]。美国国家综合癌症网络(NCCN)及中国多发性骨髓瘤诊治指南均推荐硼替佐米为治疗MM 的一线用药,但其药品不良反应(ADR)较多[5-7],常见的有周围神经病变、血细胞减少、肺部感染、消化道症状、带状疱疹病毒感染等[8-9],罕见的严重ADR 有肠梗阻、感染性休克、肺损伤等,甚至致死、致残[7]。本研究中对229 份硼替佐米ADR 报告进行分析,探讨了ADR 的发生特点,为其临床安全、合理用药及加强ADR 风险管控提供参考。现报道如下。
1 资料与方法
通过医院信息系统(HIS)收集某院血液内科2021年1 月至2022 年3 月收治的229 例MM 患者发生硼替佐米ADR的报告,采用Excel软件进行统计与分析。
参照《药品不良反应报告和监测管理办法》(卫生部令第81 号),NCCN 常规不良反应判定标准第4 版(NCI CTCAE,version 4.0),硼替佐米药品说明书,相关指南及文献,对229 份硼替佐米ADR 报告涉及患者的性别、年龄、基础疾病、首诊科室、住院时间、给药方案、给药途径、给药剂量、ADR 累及系统/器官、临床表现、报告类型、转归等进行综合分析。
2 结果
2.1 患者一般资料
229 例ADR 患者中,男111例,女118例,男女比例为1∶1.06;年龄41~75岁,平均(63.3 ± 7.7)岁,其中61~70岁116例(50.66%),占比最高;住院时间2~69 d,平均(14.2±6.2)d。229 例MM 患者硼替佐米联合化疗方案中,VRD(硼替佐米+来那度胺+地塞米松)方案143例(62.45%),占比最高。详见表1和表2。

表1 硼替佐米ADR患者的年龄与性别分布[例(%)]Tab.1 Distribution of age and sex of patients with ADR induced by bortezomib[case(%)]

表2 硼替佐米ADR患者化疗方案(n=229)Tab.2 Chemotherapy regimen of patients with ADR induced by bortezomib(n=229)
2.2 患者首诊科室分布
MM 多无特异性症状,未确诊前,部分患者因临床表现不同就诊于不同科室,首次选择就诊血液内科的相对较少。经调查,229例ADR患者中,首诊科室排名前3的分别为骨科(37.55%)、血液内科(13.97%)、肾内科(9.17%)。详见表3。
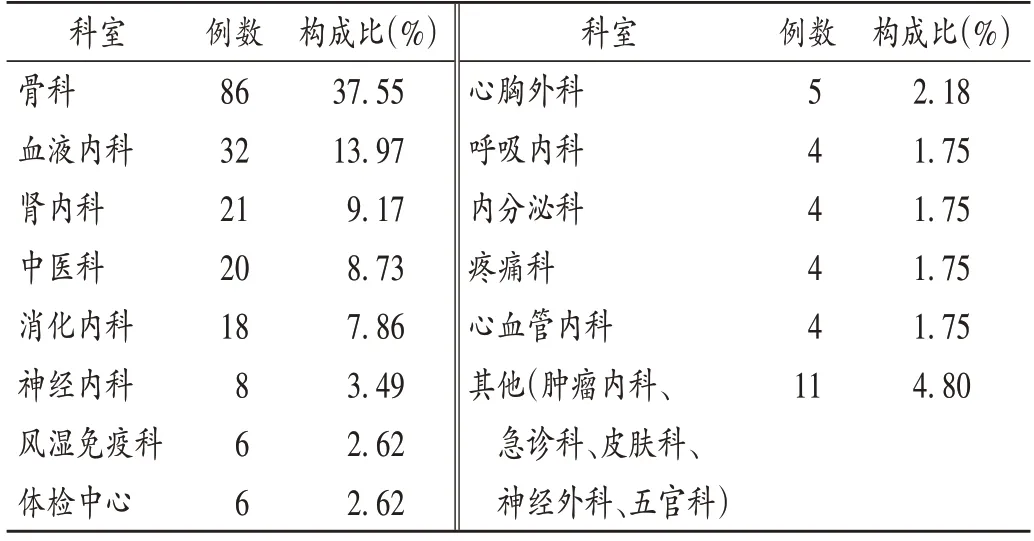
表3 硼替佐米ADR患者首诊科室分布(n=229)Tab.3 Distribution of department of initial diagnosis of patients with ADR induced by bortezomib(n=229)
2.3 合并基础疾病
229 例ADR 患者中,合并基础疾病126 例(55.02%),其中合并高血压(95例次),糖尿病(26例次),肾功能不全(15例次),贫血(14例次),冠状动脉粥样硬化性心脏病(11例次),慢性乙型病毒性肝炎(10例次),慢性胃炎(8例次),高血脂(5例次),未分化结缔组织病(5 例次),慢性阻塞性肺疾病(5 例次),强直性脊柱炎(4例次),甲状腺激素减少(4例次),慢性支气管炎(4例次),慢性丙型病毒型肝炎(3例次),肾性贫血(3例次),肺气肿(3例次),精神分裂(3例次),脑梗死(2例次),心功能不全(2例次),房颤(1例次),间质性肺炎(1例次),心脏瓣膜病(1例次);无基础疾病103例(44.98%)。
2.4 给药途径、给药剂量分布
229例ADR患者的给药途径均为皮下注射。给药剂量大于2.00mg的ADR发生率排名第1(126例,55.02%),其次为2.00 mg(70例,30.57%),再次为小于2.00 mg(33例,14.41%)。
2.5 累及系统/器官及主要临床表现
229 例ADR 涉及多个系统/器官,主要包括胃肠系统、代谢和营养、血液系统、中枢及外周神经系统、呼吸系统等。详见表4。

表4 硼替佐米ADR累及系统/器官及主要临床表现(n=739)Tab.4 Systems/organs and main clinical manifestations involved in ADR induced by bortezomib(n=739)
2.6 排名前10 的临床表现
229例ADR的临床表现呈多样性,其中排名靠前的有周围神经病变、血小板减少、低钾血症。详见表5。

表5 硼替佐米ADR排名前10的临床表现分布(n=739)Tab.5 Distribution of top 10 clinical manifestations of ADR induced by bortezomib(n=739)
2.7 ADR 报告类型及转归
229 份ADR 报告中,一般ADR 134 份(58.52%),新的ADR 11 份(4.80%),严重ADR 84 份(36.68%)。其中,215 例(93.89%)患者经过治疗后好转或痊愈,11 例(4.80%)无明显改善,3例(1.31%)病情加重自动出院。
3 讨论
3.1 患者一般情况
229 例ADR 患者的性别无明显差异。61~70 岁年龄段ADR 占比最高,原因可能为MM好发于老年人群,且发病率随年龄的增长会不断上升[10]。同时,老年人机体器官功能下降,又普遍存在基础疾病,药物的吸收、分布、代谢及排泄功能减慢,药物易蓄积。另外,老年人对药物的敏感性和耐受性不同于中青年,更易出现ADR[11]。患者住院时间2~69 d,硼替佐米于入院后予第1,4,8,11 天用药,多数患者化疗后均于次日出院,用药相对较安全。以硼替佐米为基础的联合化疗方案中,VRD(硼替佐米+来那度胺+地塞米松)方案占比最高(62.45%),原因可能为VRD方案有助于减少ADR[12-13]。
3.2 首诊科室
MM 起病隐匿,临床表现包括骨痛、贫血、肾功能不全、感染、神经症状、高钙血症等。初次就诊易误诊、漏诊,部分患者会根据症状首选骨科、肾内科等科室就诊,又因辅助检查结果异常转入血液内科治疗。由表3可知,患者首诊科室不一,排名前3的分别为骨科、血液内科、肾内科。骨痛为常见早期症状,本研究中较多患者因不同限度的腰骶部、关节、四肢、肋骨疼痛等首选骨科就诊,未直接就诊于血液内科,甚至有患者自行到社区医院就诊或长期口服止痛药。据报道,该疾病的早期误诊率高达65.17%[14-16],不同体质、不同疾病状态患者的ADR 临床表现不同[17]。故应提高临床医师对该疾病的认识,以防误诊和漏诊,以免延误最佳治疗时间,从而降低ADR的发生率。
3.3 合并基础疾病
ADR患者合并基础疾病中,高血压、糖尿病较多,与文献[7]报道一致。本研究中合并基础疾病患者ADR 发生率偏高,而基础疾病也是ADR 发生的危险因素。MM大多是老年患者,常因基础疾病需联用其他药物,同时老年患者免疫力和耐受力均较差,ADR发生率会随之升高。药品说明书提示,使用硼替佐米会升高低血压的发生率,引起头晕、乏力等,合并高血压患者应谨慎用药。对于同时使用多种其他药物和有严重基础疾病的患者有罕见的急性肝功能衰竭。有研究指出,糖尿病史是发生周围神经病变ADR 的危险因素[18]。故临床应重点关注易发生ADR且合并有基础疾病的高风险人群。
3.4 给药途径及剂量
ADR患者的给药途径均为皮下注射。研究表明,该给药途径不仅不影响疗效,且安全性更好,相比静脉注射,周围神经病变、血小板减少症、中性粒细胞减少症、腹泻等相关ADR更少[19-20]。给药剂量与ADR发生率成正比,硼替佐米ADR与其给药剂量及累积剂量有关[21-22]。减少给药剂量或给药频次,ADR发生率明显降低[23]。故应规范硼替佐米的用法用量,以降低用药风险。
3.5 累及系统/器官
由表4可知,229例ADR累及多个系统/器官,排名前5的分别为胃肠系统、代谢和营养、血液系统、中枢及外周神经系统、呼吸系统,与文献[7,24-25]报道一致。
3.6 临床表现
硼替佐米ADR 临床表现呈多样性,由表4和表5可见,以周围神经病变、血小板减少、低钾血症、便秘、腹泻、乏力为主,多为常见ADR。
周围神经病变排名第1。主要体现在四肢末端麻木、神经痛,是最主要的非血液系统ADR,患者常因难以耐受麻木、疼痛感而影响生活质量,甚至危及生命,最终只能减低剂量,延缓治疗,甚至终止治疗。据报道,使用硼替佐米致周围神经病变的发生率为40%~60%[26]。一项针对硼替佐米神经毒性的回顾性研究显示,39例患者中14例有严重的疼痛症状,50%以上的患者需使用止痛药[27]。故临床用药时应密切监测神经病变,出现麻木、灼烧感、神经性疼痛等症状时应及时使用神经保护剂,并调整硼替佐米剂量或间隔或中止治疗,避免严重的、不可逆的神经损害。
血小板减少排名第2。均呈短暂性、可逆性,大多只需密切监测,无需特殊处理。但本研究中有1 例患者入院时血小板正常,用药后血小板计数低至4×109/L,伴出血,予重组人血小板生成素等治疗后,指标恢复正常。故应密切监测血常规,血小板计数低于20×109/L或有出血时,应及时予输注血小板、注射重组人血小板生成素注射液等对症治疗。
低钾血症排名第3。本研究中有多例患者用药后血钾降低,低钾持续时间久,有的甚至达到危急值2.50 mmol/L 以下,而严重低钾会引起麻痹性肠梗阻、代谢性碱中毒、呼吸停止等。故临床应密切监测血钾指标,提前预防,及时干预。
应重点关注便秘、腹泻、腹痛、腹胀、呕吐等胃肠系统ADR。出现严重腹泻时,应注意观察有无水、电解质及酸碱平衡失调,遵医嘱予以补液等对症支持治疗。目前,有硼替佐米致肠梗阻的报道[28],药品说明书中也有提及。肠梗阻会影响正常化疗,导致延迟、中断或调整治疗方案,甚至危及生命。用药过程中如出现便秘,予清淡饮食,多饮水,及时使用乳果糖、开塞露等润肠通便药物,可提前预防。一旦出现肠梗阻,应及时予以禁食,胃肠减压,纠正水、电解质紊乱等对症处理。
不容忽视呼吸系统ADR,主要体现在咳嗽、发热、呼吸困难、肺部感染等。本研究中有3 例患者用药后出现严重肺部感染,继而致感染性休克、败血症。硼替佐米引起肺损伤ADR 危害大,死亡率高。朱玲娜等[24]的报道显示,15 例肺损伤ADR 患者中7 例死亡。故临床使用中一旦出现发热、咳嗽、呼吸困难等应及时告知医师和临床药师,密切监测影像学。
本研究中的ADR 临床表现还有肝功能异常、带状疱疹、真菌感染、肺动脉高压等,虽发生率不高,但也应引起重视。
3.7 新的严重ADR
229 例ADR中,新的ADR 11例,涉及ADR 临床表现有呃逆、血红蛋白减少、血脂异常、电解质紊乱,均未收载于药品说明书中。治疗MM 中硼替佐米ADR 无低钾血症,但该药治疗套细胞淋巴瘤的ADR 有低钾血症,且查看美国食品和药物管理局(FDA)发布的ADR 中均记载有低钾血症。故本研究中未将低钾血症纳入新的ADR。可进一步研究其因果关系,警惕ADR 对患者及疾病的影响。严重ADR 84例,临床表现有周围神经病变、肠梗阻、腹泻、便秘、肝损伤、血小板减少、感染性休克、败血症、肺部感染、带状疱疹等,如不及时治疗,会影响MM的治疗效果,甚至危及患者的生命,应引起重视。
3.8 结语
硼替佐米治疗MM 的临床疗效较好,但ADR 发生率也较高,甚至会发生严重的罕见ADR。故临床应充分了解硼替佐米的相关ADR,加强用药监测,做到及时发现、及时预防和及时处理,最终降低ADR 及严重ADR的发生率,确保临床用药安全、有效。

