连续星状神经节阻滞对颅内动脉瘤介入术后脑血管痉挛预防及对血浆褪黑素、内皮素-1的影响
苏圣贤
颅内动脉瘤由脑动脉内腔局限性异常扩大造成,可在腔内压力持续或突然增高、情绪波动、疲劳等因素下,导致严重的蛛网膜下腔出血、动眼神经麻痹,为防治再出血及减少神经细胞的损伤,临床多建议尽早采取介入治疗[1]。颅内动脉瘤介入术可有效栓塞动脉瘤,减少脑出血概率及梗死灶面积,对预防认知功能、运动功能障碍均有价值[2]。但术后脑血管痉挛、脑水肿及抽搐等并发症可直接限制颅内动脉瘤介入术的疗效,增加病人的病死率[3]。星状神经节阻滞(stellate ganglion block,SGB)对心、脑、颈、上肢等部的疾病治疗均有作用,李宇等[4]认为其可对植物神经系统的功能进行调节,稳定机体内环境。褪黑素(melatonine,MT)有强大的神经内分泌免疫调节、自由基抗氧化清除功能,而内皮素-1(endothelin-1,ET-1)被认为是维持基础血管张力的因子,二者在心血管功能变化中有较为明显的表达[5]。为明确SGB对脑血管痉挛的预防,对MT、ET-1水平的影响,本文选取80例颅内动脉瘤介入术病人进行研究,现作报道。
1 对象与方法
1.1 研究对象 选择我院2017年12月至2019年12月80例颅内动脉瘤介入术病人作为研究对象,按随机数字表法均分为观察组和对照组。观察组男24例,女16例;年龄35~64岁;颅内动脉瘤Hunt-Hess分级[6]Ⅰ级10例、Ⅱ级23例、Ⅲ级7例。对照组男26例,女14例;年龄37~62岁;颅内动脉瘤Hunt-Hess分级Ⅰ级11例、Ⅱ级25例、Ⅲ级4例。2组性别、年龄、颅内动脉瘤Hunt-Hess分级均具有可比性。纳入标准:(1)颅脑CT、MRI等检查,可见颅内动脉管壁局部异常膨出、动脉壁钙化等,均为颅内动脉瘤;(2)为眼动脉、海绵窦段等手术难以接近的动脉瘤,或开颅手术风险较高等,均符合颅内动脉瘤介入术适应证;(3)Hunt-Hess分级Ⅰ~Ⅲ级;(4)经本院伦理委员会审核批准,病人均签署知情同意书。排除标准:(1)合并脑动静脉畸形、恶性肿瘤、肝肾功能严重障碍、活动性出血倾向者;(2)穿刺部位存在感染、硬结等;(3)动脉瘤颈狭窄,难以进行介入术治疗者;(4)深度昏迷、去皮质强直或对本研究用药过敏者。
1.2 方法 对照组:采取全身麻醉。术前口服尼莫地平(湖南百草制药有限公司,生产批号20171019)预防脑血管痉挛,每次40~60 mg,每天3次,手术当天停用;并常规口用阿司匹林(广东九明制药有效公司,生产批号20171120)50~150 mg/d、氯吡格雷(赛诺菲制药有限公司,生产批号20171120)75 mg/d,共3 d,以预防脑血栓;病人进入手术室后使用多功能监护仪常规监测血压、心电图、血氧饱和度等,给予气管插管全麻及全身肝素化;结合影像学检查结果,在超声引导下进行股动脉穿刺造影,通过导管进至动脉瘤,释放弹簧圈,给予栓塞治疗,并根据病人动脉瘤情况酌情使用致栓剂、双微导管技术等;术后继续口服尼莫地平3~5 d,每次40~60 mg,每天3次,以维持血液动力学稳定。
观察组:在对照组的基础上采取连续SGB。病人取仰卧位,头偏向左侧,在食管旁和胸锁乳突肌前缘胸锁关节上方约两横指处确定颈长肌,在超声引导下,用7号穿刺针垂直于皮肤进针,穿刺2~3 cm触及骨质,即达第七颈椎横突前外侧,回抽无血、无气体后注入10 mL 0.375%布比卡因(上海朝晖药业有限公司,生产批号20171125),观察10 min,出现瞳孔缩小、结膜充血、眼球内陷等Horner′s综合征为SGB阻滞成功。然后将套管连接微量镇痛泵,泵入0.25%布比卡因,2 mL/h,连续3 d。
1.3 观察指标 (1)血流动力学指标:治疗前后均采用经颅多普勒超声(TCD)进行检查,探头频率8~10 MHz,监测声窗为枕骨大孔、颞骨嶙部等颅骨自然薄弱部位,包括大脑前动脉平均血流速度(ACA-Vm)、大脑前动脉搏动指数(ACA-PI)、大脑中动脉平均血流速度(MCA-Vm)、大脑中动脉搏动指数(MCA-PI)、大脑后动脉平均血流速度(PCA-Vm)、大脑后动脉搏动指数(PCA-PI)。(2)MT、ET-1水平:治疗前后均抽取病人3 mL空腹静脉血,用化学放光法及贝克曼库尔特LH750型全自动血液分析仪检测MT、ET-1水平。(3)术后24 h并发症:包括脑血管痉挛、脑水肿、抽搐、感染。其中,脑血管痉挛是指颅内动脉的持续收缩状态,在TCD上显示为局部脑血管的血流速度增快,可出现意识状态恶化、偏身感觉障碍等[7]。
1.4 统计学方法 采用t检验。
2 结果
2.1 血流动力学指标 对照组治疗后的ACA-Vm、ACA-PI、MCA-Vm、MCA-PI、PCA-Vm、PCA-PI均显著高于观察组(P<0.05~P<0.01)(见表1)。
2.2 MT、ET-1水平 对照组治疗后的MT显著低于观察组,ET-1显著高于观察组(P<0.05)(见表2)。
2.3 术后24 h并发症 术后24 h,对照组发生5例脑血管痉挛、2例脑水肿、1例抽搐、1例感染,并发症发生率22.50%;观察组发生2例脑血管痉挛、1例脑水肿,并发症发生率7.50%,显著低于对照组(χ2=8.82,P<0.05)。
3 讨论
颅内动脉瘤介入术后脑血管痉挛可直接引起神经功能缺损,致狭窄的脑血管血流速度增加,局部血流减少,甚至出现脑梗死、迟发性脑水肿等[8]。本研究结果显示,2组治疗后的大脑前、中、后动脉平均血流速度及搏动指数均有升高,这是因为对动脉瘤进行栓塞可引起大脑动脉血流速度与管腔压力变化。观察组治疗后的ACA-Vm、ACA-PI、MCA-Vm、MCA-PI、PCA-Vm、PCA-PI均显著低于对照组,这与相关研究[9]结果一致。可见连续SGB能够调节大脑血流,改善周围动脉搏动阻力,从而避免脑血管的持续收缩及颅内压升高,降低脑血管痉挛发生率。星状神经节发出的交感神经纤维,参与了心血管运动、汗腺分泌、痛觉传导等多种活动,对其进行连续阻滞,可抑制交感神经的兴奋性,降低介入治疗对脑血管、神经的刺激性,解除星状神经节过度紧张及功能亢进,使头、颈、上肢、心脏等血管扩张[10]。随着脑血管的扩张,脑血流循环逐渐增加,不仅局部组织缺血、缺氧状况可得到有效缓解,炎性介质代谢亦会增强,使得术后脑组织渗液减少,全身自主神经系统得以稳定[11]。也有研究[12]认为连续SGB会引起局麻药物积蓄,导致病人术后头晕、头痛、胃肠道反应等加重。因此,在进行连续SGB时,还需严格监测病人的镇静镇痛状态,根据皮肤交感神经反应等客观指标进行药物剂量的调节。
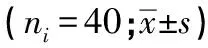
表1 2组血流动力学指标比较
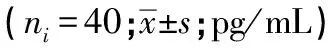
表2 2组MT、ET-1水平比较
MT对外源性刺激引起的过氧化反应、自由基增加有明显的抑制作用,在高同型半胱氨酸大鼠试验中,MT能改善血管内皮的舒张功能,在内皮细胞的损伤中,MT可发挥抗细胞凋亡、抗炎的作用[13]。观察组治疗后的MT显著高于对照组,这是因为连续SGB能够刺激MT的分泌,减轻内皮的损伤,防治脑血管痉挛的发生发展。因此,在颅内动脉瘤介入治疗中,可将MT作为评估病人预后的指标之一。ET-1是在人体血管系统中合成的一种氨基酸肽,对细胞生长、胚胎发育、神经功能均有影响,但主要是通过与心脏肌肉组织、脑组织内的受体结合,促使心脏及脑血管收缩,从而调节心率、升高血压[14]。所以,ET-1的血浆水平可提示血管平滑肌是否处在紧张状态或心脑功能障碍的程度。观察组治疗后的ET-1显著低于对照组,分析与连续SGB能抑制ET-1的合成与释放,促进血管扩张、降低血压有关。所以,对照组脑血管痉挛发生率12.50%(5/40)显著高于观察组脑血管痉挛发生率5.00%。2组术后均有脑水肿发生,这考虑与血脑屏障功能结构损坏、脑血流及微循环异常、脑细胞代谢障碍等有关[15]。对此,笔者建议加强颅内动脉瘤的治疗前评估,以明确血脑屏障功能的损害程度,并给予综合性脑水肿治疗,以减少微循环障碍、维持细胞内外渗透压的平衡。此外,复杂部位的动脉瘤进行介入治疗时,填充或牵拉过度也会引起脑血管痉挛,尤其是夹闭或结扎等手术失败病人,其动脉瘤破裂的血液流入蛛网膜下腔后,极易引起脑血管痉挛[16-17]。
综上所述,连续SGB能有效促进ET-1升高,抑制ET-1增长,从而降低颅内动脉瘤介入术后的脑血管痉挛等并发症发生率。但本文未对不同时间段的脑动脉血流情况进行详细分析,在今后的临床中还需扩大样本数量、细化研究内容。

