PDCA循环法在队属医院感染控制中的应用效果
陈莉 李覃 李灵芝
队属医院是部队实施平战时卫勤保障的骨干力量,以保障部队、服务群众为目标,承担总队官兵的医学观察和隔离治疗任务以及地方患者的医疗诊治工作。由于职能任务属性多样化,需增强处置“突发性、持续性、破坏性”状况应急能力,对医院建设、转型提出了更高要求[1]。戴明循环法(plan-do-check-action,PDCA)是一种关注质量提升、规范流程、效果反馈的持续改进管理模式[2]。为进一步提升队属医院综合保障能力,本文通过分析某队属医院在感染控制中对于组织框架、人员配置、防护措施等方面存在的问题及产生原因,应用PDCA循环理论设计优化管理流程,有针对性地关注感染控制工作过程中暴露出来的问题隐患,精细管理策略,改进感染控制管理质量,为防范和有效应对突发公共卫生事件提供参考。
1 资料与方法
1.1 一般资料
选取2019年6月—2021年6月,某队属医院医生、护士、技师三类人员共75名作为研究对象,其中医生30名,护士30名,技师15名,副高职、中职、初职分别占8.00%(6/75)、30.67%(23/75)、61.33%(46/75);硕士及以上9.33%(7/75)、本科57.33%(43/75)、大专33.33%(25/75);工作年限<3年5.33%(4/75),3~5年10.67%(8/75),6~10年41.33%(31/75),11~20年21.33%(16/75),>20年21.33%(16/75)。
1.2 方法
1.2.1 计划(plan,P)
计划阶段通过头脑风暴法从政策文件、迫切性、可行性、知识技能水平等方面分析感染控制存在的问题,确定以“提高手卫生”为主线采用鱼骨图分析手卫生依从性低的主要原因如图1所示。根据影响手卫生依从性的主要因素,及时组织人员学习相关制度规范和文件精神,逐条拟定针对性整改措施及执行方案:(1)成立感染控制工作组,多部门联合管控,科学有效地进行监督检查。(2)加强手卫生培训与考核力度,强化防控意识和对手卫生的认知。(3)设备物资及后勤保障及时到位,改善硬件条件[3]。

图1 手卫生依从性鱼骨图
1.2.2 实施(do,D)
(1)建章立制,结合医院、科室实际,依据《WHO医疗机构手卫生指南》《医务人员手卫生规范》等卫生行业标准[4],制定并完善医疗用品管理、职业防护等规章制度或操作规程,改进排班制度,避免人员过度疲劳。(2)通过邀请专家授课、院内讲座、公众号平台、宣传海报、技能示范等多种途径开展线上、线下培训,提高人员防护意识和技能。(3)卫勤处和护理部组织实施对手卫生的专项考核,根据不同科室感染控制的不同薄弱环节、重点方向、易出现问题等制定不同的考核内容与考核方式。(4)更新洗手器材及装置,配备非手触式水龙头和干手设备。(5)完善治疗车、走廊、病房等不同区域洗手液、干手用品、速干手消毒剂的配置。
1.2.3 检查(check,C)
(1)定期检查防护物品领用量并及时补充,根据不同科室风险程度制定相应的卫生耗材床日消耗量。(2)院、科两级督查组及时反馈异常监测结果,定期在质量讲评会、院周会上分析检查数据、提出改进措施并进行整改后复查。(3)建立奖惩机制,将手卫生指标和考核结果同绩效挂钩,提高科室对手卫生管理工作的重视程度。
1.2.4 处理(action,A)
总结分析本次PDCA循环中效果较好的措施并推广固化,对出现的问题进行指导整改,将其纳入下一个PDCA循环。整改期限后再次检查,若效果仍然不理想,则重新评估方案,修改计划,促进感染控制管理质量持续改进[5]。
1.3 观察指标
在不告知被调查对象的情况下对医生、护士、技师三类人员感染控制执行情况进行随机抽样调查,同时收集相关场所视频监控信息观察人员执行情况。根据文献[6-8]报道结合医院实际,纳入手卫生依从率及感染控制考核(结合医院实际选择5个手卫生时刻:接触患者前、无菌操作前、接触患者后、血液/体液等暴露后、接触患者周围物品后;手卫生依从率计算公式:手卫生依从率=实际执行手卫生次数/应执行手卫生次数×100%),计算医生、护士、技师三类人员的平均值;洗手方法(按照七步洗手法要求考核洗手方法检验对感染控制实操技能的掌握情况)、防护措施、手表面清洁消毒合格率(卫生手消毒监测细菌菌落数应≤10 CFU/cm2,外科手消毒:监测的细菌菌落数应≤5 CFU/cm2)等指标,按照《医务人员手卫生规范》(WS/T 313-2019)、《医院消毒卫生标准》(GB15982-2012)、《医院隔离技术规范》进行评价,同上计算三类人员的平均值[9-11]。
1.4 统计学方法
采用SPSS 22.0统计学软件对数据进行统计分析,计数资料以n(%)表示,行χ2检验,计量资料以(±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结果
2.1 医生、护士、技师三类人员手卫生依从率比较
实施前医生、护士、技师三类人员手卫生依从率相比差异有统计学意义(P<0.01), PDCA循环管理后与实施前,医生、护士、技师三类人员五个手卫生时刻的依从率均明显提高,差异有统计学意义(P< 0.05),见表1。

表1 (续)

表1 (续)

表1 (续)

表1 (续)
表1 PDCA 循环实施前后不同人员手卫生依从率(%,±s)

表1 PDCA 循环实施前后不同人员手卫生依从率(%,±s)
时间 接触患者前 F值 P值医生 护士 技师实施前 54.79±3.55 60.21±3.48 48.53±3.08 59.563 <0.001实施后 71.67±3.68 75.74±3.09 64.52±5.45 53.047 <0.001 t值 18.082 18.278 9.893 - -P值 <0.001 <0.001 <0.001 - -
2.2 医生、护士、技师三类人员洗手流程各步骤合格率比较
实施前,除腕步骤以外,医生、护士、技师三类人员洗手流程各步骤相比差异有统计学意义(P<0.01),PDCA循环后与实施前比较,医生、护士、技师三类人员洗手流程各步骤合格率均明显提高,差异有统计学意义(P<0.05),见表2。

表2 (续)

表2 (续)
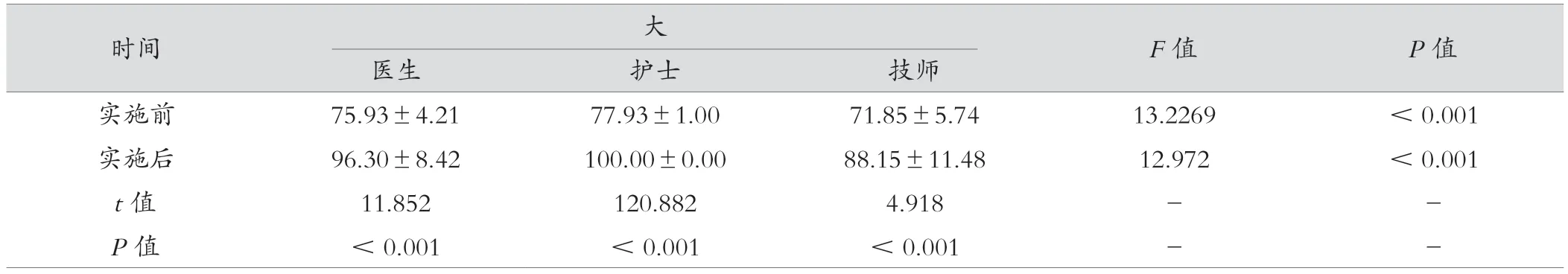
表2 (续)

表2 (续)

表2 (续)

表2 (续)
表2 PDCA 循环实施前后洗手流程各步骤合格率(%,±s)

表2 PDCA 循环实施前后洗手流程各步骤合格率(%,±s)
时间 内 F值 P值医生 护士 技师实施前 86.75±2.56 86.75±2.38 78.53±9.39 18.367 <0.001实施后 98.75±3.81 100.00±0.00 90.20±12.01 15.248 <0.001 t值 14.319 30.493 2.965 - -P值 <0.001 <0.001 0.006 - -
2.3 医生、护士、技师三类人员防护措施合格率比较
如表3所示,PDCA 循环实施前,除防护服这一项差异无统计学意义(P>0.05),其他各项防护措施,医生、护士、技师三类人员相比差异有统计学意义(P<0.05);PDCA 循环实施前与实施后相比,医生、护士、技师三类人员差异有统计学意义(P< 0.05)。

表3 (续)

表3 (续)
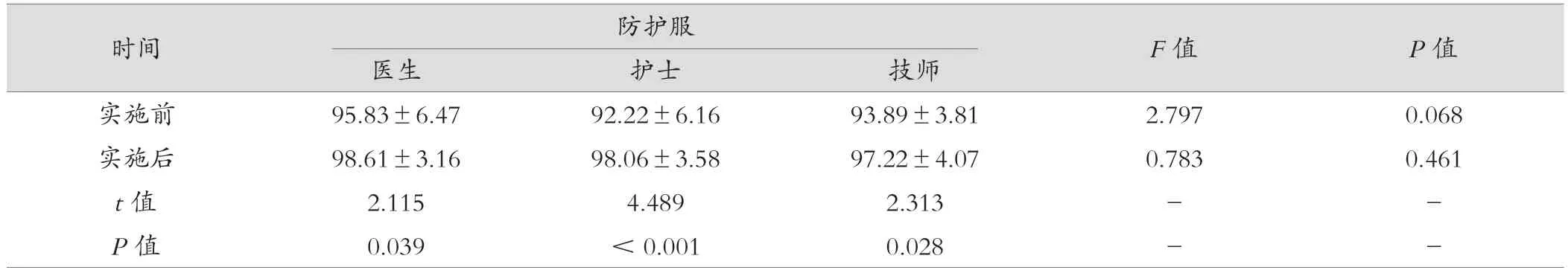
表3 (续)

表3 (续)
表3 PDCA 循环实施前后执行防护措施合格率(%,±s)

表3 PDCA 循环实施前后执行防护措施合格率(%,±s)
时间 防护口罩 F值 P值医生 护士 技师实施前 95.28±6.81 89.72±6.81 85.56±3.81 13.507 <0.001实施后 98.33±3.39 96.11±4.23 93.89±3.81 7.074 0.002 t值 2.196 4.366 5.988 - -P值 0.032 <0.001 <0.001 - -
2.4 医生、护士、技师三类人员手表面清洁消毒合格率比较
对医护人员手进行采样,通过检测手表面清洁消毒合格率进行感染控制监控。如表4所示,医生、护士、技师三类人员相比差异有统计学意义(P<0.05),PDCA循环后与实施前,医生、护士、技师三类人员手表面检测合格率均显著提升,差异有统计学意义(P<0.05)。
表4 PDCA 循环实施前后不同人员手表面清洁消毒合格率(%,±s)

表4 PDCA 循环实施前后不同人员手表面清洁消毒合格率(%,±s)
时间 医生 护士 技师 F值 P值实施前 87.88±5.11 90.53±2.07 78.64±2.95 51.822 <0.001实施后 94.70±1.72 95.30±0.83 90.15±2.93 45.695 <0.001 t值 9.327 8.284 10.722 - -P值 <0.001 <0.001 <0.001 - -
3 讨论
有报道指出,医务人员对感染控制知识技能的掌握程度、执行力度与医院感染事件的发生密切相关[12],其中手卫生是预防控制医院感染最基本、最有效的措施之一。多数医院感染的暴发都与手卫生设施老旧或人员依从性、规范性不足有关[13]。本研究通过头脑风暴法结合鱼骨图确定导致医务人员手卫生依从性低的主要原因后,通过PDCA循环管理模式,将计划、执行、检查、处理4个环节不断强化并衔接,形成周期循环从而解决问题。通过对医务人员执行手卫生5个时刻、七步洗手法步骤进行PDCA循环管理后发现,手卫生依从率和洗手方法均显著提升。分析原因可能在于,首先建立完善了更具可行性的组织架构,确保各项感染控制制度能够落实到位;在此基础上对手卫生相关设施进行升级更新、对手卫生物品耗材采取精细化管理、制定奖惩机制等措施,这些都为提高手卫生水平提供了有力保障。
除了加强手卫生管理,感染控制还需做好手表面清洁消毒工作。环境空气、器械设备以及患者/医务人员高频接触的物品表面均可作为病原体载体,定植菌能够由此通过污染医务人员的手进行传播[14-15]。本研究中,应用PDCA循环法加强感染控制管理,医务人员手表面清洁消毒合格率均显著提升。医生、护士手卫生依从率与洗手方法合格率均明显高于技师组,分析其原因可能在于部分技师人员工作中存在较多触摸环境物品的情况,或者手卫生意识薄弱、对手卫生重视程度不足。医生、护士在医疗活动中与患者直接接触的机会较多,无菌操作观念和防护意识较强,表现为诊疗活动中(如实施无菌操作、接触患者血液/体液等污染物)的手卫生指标合格率高于非诊疗活动(如接触患者前、接触患者周围物品)。
熟练掌握正确的防护知识和技能亦是保护自身免于感染的重要基础。有研究显示,即便是专业医务人员,仍然存在防护用品选用、穿脱不当等防护行为的欠缺。邱友霞等[16]报道,现场演示培训后个人防护用品穿脱合格率56.2%,采用一对一实操培训后,个人防护用品穿脱考核合格率提高到85.2%。本研究发现,PDCA循环前人员防护行为规范各指标中穿戴/脱卸防护用品及工作结束后采取的其他防护措施合格率较低,提示人员对安全防护的认知和重视程度还不够。采用PDCA循环管理后,通过深入学习规章制度以及加强考核力度,增强人员防范意识,降低职业暴露的风险;通过规范有效的防护知识和技能培训,显著提升人员对感染防控的认知水平和对感染控制理论技能的掌握程度。比较不同岗位人员的防护行为规范显示,医生、护士整体优于技师,原因可能在于部分技师人员直接接触患者、医疗废物、污染物等的机会相对较少,容易忽视对个人的防范,防护合格率较低。需要注意的是,部分医务人员由于心理压力可能出现防护越多越安全的认识误区,导致防护服、隔离衣的过度使用或防护服与隔离衣叠穿等问题,一旦穿着过多的防护用品反而可能因发生污染时或松脱时不易被察觉,或者增加穿脱步骤等原因增加感染风险[4]。因此,应遵循规范要求,科学防控,根据可能接触感染患者风险的高低合理适度地选择防护用品,既要防止防护不足,又要避免防护过度。由于纳入本研究的人员和检测样本量相对较少,同时缺少对不同岗位人员风险程度认知情况的详细调查,研究结果仍然存在一定的局限性,未来还需进一步扩大样本量,深入探讨提升队属医院感染控制管理质量的有效策略,为创造健康医疗环境、使感染控制工作持续维持在较高水平奠定坚实基础。
综上所述,队属医院是部队重要的基层医疗机构,通过实施PDCA循环对各项工作进行更合理的配置、培训与考核评价,及时发现漏洞和短板,在纠错和弥补不足的过程中不断改进完善,对于指导基层部队监测水平和预警能力,为官兵健康保驾护航具有重要意义。

