右佐匹克隆联合rTMS治疗脑卒中后睡眠障碍
李柄佑 李树娟 王贺健 任晓兰 勾丽洁
(承德医学院附属医院 1康复医学科,河北 承德 067000;2神经内科)
脑卒中后睡眠障碍(PSSD)是脑卒中后常见的并发症,表现形式多样〔1〕。流行病学表明〔2〕,20%~78%的脑卒中患者受睡眠障碍困扰。PSSD与神经精神及神经感知关系密切,使患者极易产生精神心理负担,从而加重脑卒中危险因素,进而增加脑卒中复发风险。目前PSSD的发病机制尚不明确,PSSD与心理因素之间存在关系,孙阳等〔3〕研究表明PSSD患者抑郁、躯体化、焦虑、敌对、精神病性5个因子分均高于非睡眠障碍者,心理因素可能是致PSSD的重要因素。目前研究发现,大脑半球功能异常偏侧化改变可能是情感障碍起病的重要环节之一〔4〕,脑功能偏侧化必须保持在一定的范围内,否则就会出现异常的精神活动。重复经颅磁刺激(rTMS)能直接调节大脑皮质兴奋性,纠正大脑半球异常偏侧化,进而改善患者情绪。基于以上,本研究拟通过随机对照方法研究右佐匹克隆联合rTMS对PSSD的影响,从大脑半球功能偏侧化角度探讨PSSD的可能发病机制。
1 资料与方法
1.1一般资料 纳入标准:①符合《中国各类主要脑血管病诊断要点2019》〔5〕中缺血性脑卒中的诊断要点;②左侧大脑半球脑梗死,右利手,年龄18~75岁;③近2 w内未服用镇静促眠药,1年内未接受rTMS治疗;④意识清醒,生命体征平稳,无明显的认知及言语障碍;⑤无rTMS治疗禁忌证;⑥能够配合完成相关量表评定,签署知情同意书;⑦脑卒中前无睡眠障碍及焦虑、抑郁等精神障碍疾病;⑧匹兹堡睡眠质量指数(PSQI)量表评分>7分。排除标准:①脑卒中后病情严重或伴有严重功能障碍不能配合检查者;②合并严重心、肺功能疾患或其他严重疾病不能配合完成检查者。选取于2018年11月至2020年11月在承德医学院附属院康复科住院治疗的60例PSSD患者,按照随机数字表法分为药物组及联合治疗组,分别予以药物治疗及药物联合磁刺治疗,每组各30例患者;选取30例健康受试者为正常组,作为正常对照,3组性别、年龄及文化程度等一般资料组间比较无统计学差异(P>0.05),且药物组与联合治疗组病程组间比较无统计学差异(P>0.05),见表1。
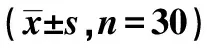
表1 3组一般资料比较
1.2方法 基础治疗包括基础药物及康复治疗。基础药物治疗:入组患者均参考《中国脑血管病防治指南》的防治方案执行,控制患者的血压、血糖、血脂在正常范围内,并给予必要的对症及支持治疗;康复治疗:按照患者的个体的神经功能缺损情况,给予必要的康复治疗,包括物理治疗、作业治疗及矫形器等辅具治疗。药物组遵从目前临床治疗PSSD的常规用药方案,从入组观察之日开始持续给予右佐匹克隆治疗,用药时间6 w,治疗过程中无药物调整。右佐匹克隆为江苏天士力帝益药业有限公司生产,商品名:文飞,药品批号:国药准字H20070069,规格:3 mg×6片,入睡前口服一次(3 mg)。联合治疗组从开始观察起,用药的剂量、时间及疗程药物组,并在药物的基础上联合rTMS治疗。治疗的第1、2天给予右侧背外侧前额叶(DLPFC)80% 运动阈值(MT)1 Hz低频刺激,每次刺激总数1 300次刺激〔4〕。从第3天起行80% MT双侧DLPFC治疗,左侧DLPFC采用5 Hz高频治疗,每次总刺激量660次刺激;然后进行右侧DLPFC 1 Hz低频治疗,每次总刺激量640次刺激。每天治疗1次,连续治疗5 d后休息2 d,共治疗15次。
1.3观察指标 分别于治疗前、治疗后3 w及治疗后6 w行PSQI 、汉密尔顿抑郁(HAMD)量表、汉密尔顿焦虑(HAMA)量表及功能综合评定(FCA)量表评定,评估患者睡眠、情绪及功能改善情况。3组在治疗前及药物组、药物联合磁刺激组治疗后3 w及6 w由神经电生理室人员测量MT。(1) MT:采用武汉依瑞德经公司生产经颅磁刺激仪“8”字线圈置于受试者一侧颞部刺激运动皮质,通过美国尼高力公司生产的肌电图/诱发电位仪在对侧处于静息的拇短展肌记录运动诱发电位(MEP),调节刺激部位和磁刺激量至10次刺激中至少有5次诱发的MEP波幅大于50 μV,该刺激量即为MT,观察MT值〔6〕。(2)PSQI包括入睡时间、睡眠时间、睡眠障碍、睡眠效率、睡眠质量、日间功能障碍及催眠药物等7个因子。(3)HAMD为临床上普遍应用的抑郁症状他评量表,本研究应用24项版本。(4)HAMA为临床上普遍应用的焦虑症状他评量表,包括14个项目。该量表项目采用0~4分的5级评分法。(5)FCA包括运动功能、认知功能两大项,共18小项。
1.4统计学方法 采用SPSS21.0软件行单因素方差分析、独立样本t检验或配对t检验。
2 结 果
治疗前,药物组与联合治疗组PSQI、HAMD、HAMA、FCA评分及MT值组间比较差异均无统计学意义(P>0.05)。正常组PSQI、HAMD、HAMA左侧大脑半球MT值均显著低于药物组及联合治疗组(P<0.05),FCA显著高于药物组及联合治疗组(P<0.05)。正常组左侧MT显著低于右侧(P<0.05)。治疗后3 w,药物组及联合治疗组FCA评分较治疗前显著提高(P<0.05),PSQI评分较治疗前显著降低(P<0.05),且联合治疗组PSQI、HAMD、HAMA评分显著低于药物组(P<0.05);联合治疗组HAMD及HAMA评分较治疗前显著降低(P<0.05),药物组HAMD及HAMA评分较治疗前无明显变化(P>0.05)。治疗后3 w,联合治疗组左侧大脑半球MT值较治疗前、药物组治疗后3 w及本组右侧MT显著降低(均P<0.05)。治疗后6 w,药物组及联合治疗组FCA评分较治疗后3 w显著提高(P<0.05),PSQI评分较治疗后3 w无明显变化(P>0.05),联合治疗组PSQI评分、HAMD及HAMA评分显著低于药物组(P<0.05)。治疗后6 w,药物组及联合治疗组双侧大脑半球MT值较治疗后3 w无明显变化(P>0.05),联合治疗组左侧大脑半球MT值显著低于右侧大脑半球及药物组MT值(P<0.05)。见表2。
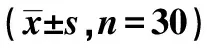
表2 3组治疗前、治疗后3 w及治疗后6 w PSQI、HAMD、HAMA、FCA评分及MT值比较
3 讨 论
本研究结果显示,健康受试者左侧大脑半球运动皮层兴奋性高于右侧大脑半球,左右大脑半球运动皮层兴奋性存在不对称性,这与现有既往研究结果相同〔7〕。药物组及联合治疗组左右大脑半球运动皮层兴奋性存在被打破现象。PSSD患者存在明显焦虑、抑郁症状,经过药物联合rTMS治疗,PSSD患者焦虑抑郁情绪得到改善,而单纯药物治疗患者焦虑及抑郁症状无明显变化。药物组及联合治疗组患者睡眠状况及运动功能均较前改善,且药物联合rTMS治疗对PSSD患者睡眠情况的改善优于单纯药物治疗组,两组患者运动功能改善程度较前无明显差异,这可能与联合治疗组rTMS治疗部位为DLPFC非皮质运动区相关。
rTMS是一种非侵入性无痛神经系统检查及治疗技术,在脑卒中康复领域中的应用日趋广泛〔8〕。其基本原理是利用脉冲磁场改变皮层神经细胞的膜电位,使之产生感应电流,影响脑内代谢和神经电活动。既往rTMS在睡眠研究应用较少,近些年研究者对这方面的兴趣增加,研究表明〔9〕rTMS改变了不同脑区内5-羟色胺,N-甲酰,D-门冬氨酸等受体,影响其神经元兴奋性的表达,进而改善睡眠。Reiter〔10〕研究发现,交叉磁场可改体内褪黑素的合成和分泌,从而调节人体生物钟的功能。目前已有rTMS用于治疗睡眠障碍的临床报道,但其具体作用机制尚不清楚。既往相关的报道〔11~14〕表明rTMS可纠正抑郁症患者脑功能的异常偏侧化,进而有效改善抑郁症患者的睡眠。
人类大脑半球在结构和功能上存在偏侧化,左半球较右半球占优势而被称为优势半球〔15〕。既往研究发现〔11,16~18〕两侧前额叶的皮层兴奋性及在情绪的加工过程中的功能存在不对称,左侧额叶主要参与正性情绪的产生和调节并且皮层兴奋性高,右侧额叶主要参与负性情绪的产生和调节并且皮层兴奋性低,杏仁核与负性情绪的产生密切相关。前额叶→杏仁核自上而下的连接与杏仁核→前额叶自下而上连接相互制约,左侧前额叶功能弱化与兴奋性降低、右侧前额叶与杏仁核功能相对升高,使正、负性情绪产生及调节功能平衡紊乱,与抑郁症发病密切相关。PSSD患者存在明显抑郁症状,且本研究发现PSSD患者也存在大脑半球异常偏侧化现象,这也许是PSSD患者睡眠障碍的生物学因素之一。
目前研究发现与睡眠有关的解剖为3个互相联系的系统〔19,20〕:觉醒系统、睡眠系统和快速动眼睡眠系统。其中丘脑是调节睡眠与觉醒节律的重要结构,包括诱导睡眠和引导觉醒两种机制,可能是诱导睡眠和引导觉醒的“最后共同通路”。 PSSD患者脑功能偏侧化被打破后,可能导致前额叶→杏仁核连接功能相关的认知控制功能降低,同时对丘脑的调节产生异常,这样就能够解释为什么PSSD患者多伴有抑郁症状。
本研究发现大脑半球功能异常偏侧化可能与PSSD患者的发病密切相关,右佐匹克隆与右佐匹克隆联合rTMS两种治疗方法均对改善PSSD患者睡眠情况疗效明显,但后者疗效明显优于前者。右佐匹克隆联合rTMS可能通过恢复PSSD患者大脑半球偏侧化而起到治疗作用。由于试验周期的影响,本试验只进行了左侧大脑半球PSSD患者的研究,对于右侧大脑半球PSSD患者还需进一步研究。

