儿童眼与老视眼睫状肌厚度在调节中变化的研究
陈思佳,李安琪,曲 超,2
(1.西南医科大学临床医学院,四川 泸州 646000;2.四川省医学科学院·四川省人民医院眼科,四川 成都 610072)
随着人口老龄化的增加,预测到2050年,全球老视的发生率将增加到18亿人,老视可能成为21世纪最紧迫的视觉问题之一[1],老视的发生通常被认为是调节力的下降,而睫状肌的收缩是调节时的唯一主动因素[2]。因此,了解睫状肌的形态及调节时的变化,对我们阐明眼的调节机制及老视发生的基础至关重要。受限于睫状体的位置及设备,既往对于睫状体的观察多以组织形态学为主,而尸体眼本身会有离体缺血的变化,以及固定液带来的组织皱缩,这会对结果造成一定的影响。目前MRI及超声生物显微镜(UBM)用来对睫状体进行观察[3, 4],MRI 检查精度相对欠缺;UBM穿透性好,但是接触性检查,并且要求患者有一定的配合度。随着设备的更新,目前扫频源 OCT 具有更高的图像捕获速度,更大的穿透力,成为睫状体检查的手段之一。因此本研究使用前段光学相干断层扫描仪(AS-OCT)观察儿童眼与老视眼睫状肌在调节中的变化,探讨睫状肌的调节机制及其与老视发生的关系。
1 资料与方法
1.1 一般资料选取四川省人民医院2021年12月至2022年5月眼科门诊患者37例,纳入标准:①儿童组:年龄6~13岁,等效球镜屈光度在-2.0D~+1.0D,最佳矫正视力≥1.0。②老视组:年龄40~55岁,等效球镜屈光度在-1.0D~+1.0D,最佳矫正视力≥1.0。排除标准:任何可能影响视力的内眼疾病,内眼手术病史,外伤史,斜视,眼球无法固视,检查时不能配合,检查前使用影响睫状肌调节药物。其中男14例,女23例,儿童组21例42只眼,年龄(9.80±1.78)岁,老视组16例32只眼,年龄(48.87±5.55)岁。本研究已获得患者及志愿者知情同意,经医院伦理委员会批准。
1.2 方法所有屈光不正儿童使用OK镜(orthokeratology lens角膜塑形镜)矫正视力,检测当日未佩戴。进行非调节状态检查时,患者闭眼休息10分钟后,在探头前睁眼后看清距镜子2.5米处视标,然后拍摄患者鼻侧睫状体图像。在患者33 cm处设视标,使患者看清视标,此时为调节状态,拍摄患者鼻侧睫状体图像。
1.3 观察指标利用OCT自带软件,自巩膜突后平行于巩膜面画一条3 mm长的直线,分别测量睫状肌的观察指标:①睫状肌垂直于巩膜面的最大厚度为CMm;②沿巩膜突后子午线方向1、2、3 mm处垂直于巩膜面的睫状肌厚度(CM1、CM2、CM3),测量调节及非调节状态的睫状肌厚度,多次测量后取平均值。
1.4 统计学方法采用SPSS 25.0统计软件分析数据。计量资料以均数±标准差表示,两组间比较采用独立样本t检验,各组内比较采用配对样本t检验。P<0.05为差异有统计学意义。
2 结果
2.1 非调节状态两组睫状肌厚度比较非调节状态时儿童组睫状肌厚度与老视组对比,儿童睫状肌厚度大于老视组,并且在巩膜突后1 mm及睫状肌最大厚度处差异有统计学意义(P<0.01),而在巩膜突后2、3 mm处,差异无统计学意义(P>0.05)。见表1。
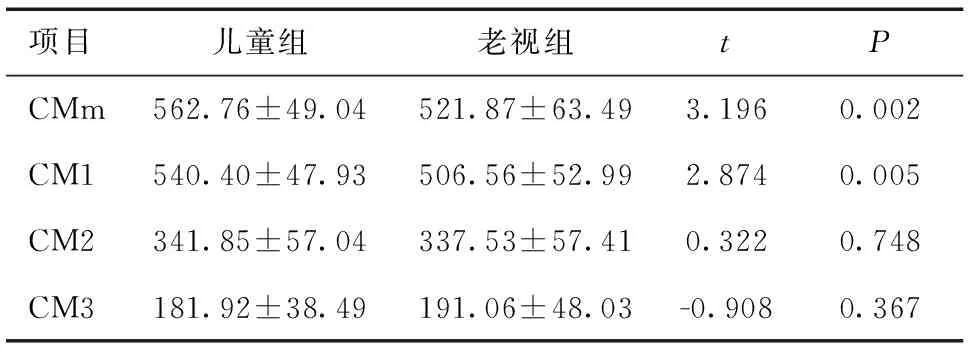
表1 非调节状态两组睫状肌厚度比较
2.2 调节状态两组睫状肌厚度比较调节状态时儿童组与老视组对比,儿童组睫状肌厚度大于老视组,并且在巩膜突后1 mm及睫状肌最大厚度处差异有统计学意义(P<0.001),在巩膜突后2、3 mm处,差异无统计学意义(P>0.05)。见表2。
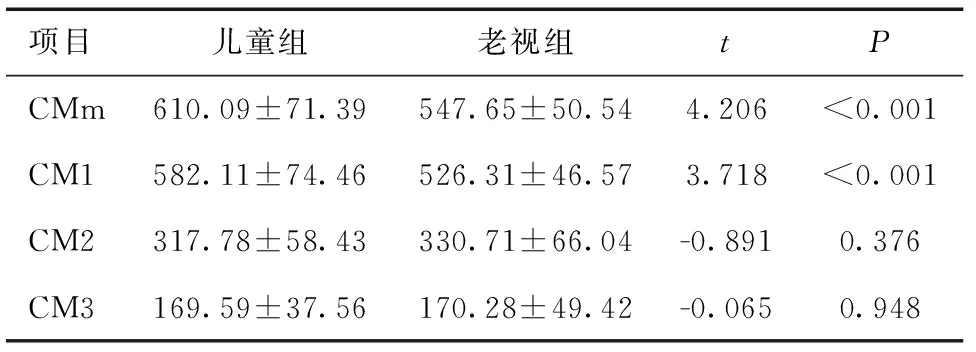
表2 调节状态两组睫状肌厚度比较
2.3 两组不同部位睫状肌厚度变化比较调节前后两组在CMm及CM1处差值变化,儿童组增厚大于老视组,差异有统计学意义(P<0.05),在CM2及CM3处差异无统计学意义(P>0.05)。见表3。
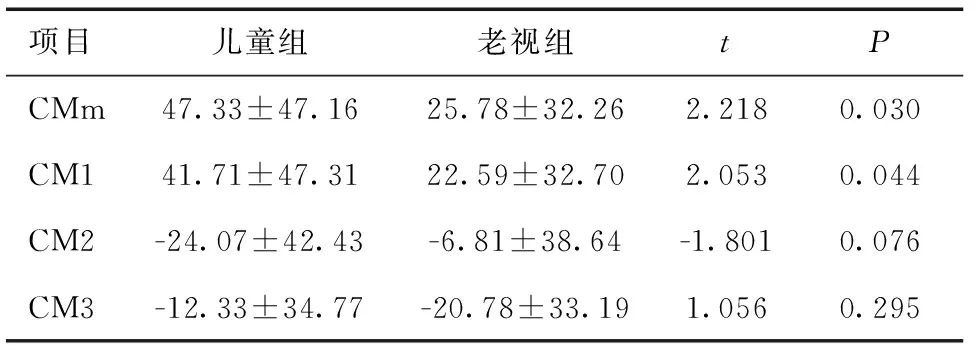
表3 两组调节前后不同部位睫状肌厚度变化比较
2.4 调节前后各组内睫状肌厚度变化比较调节前后睫状肌厚度的变化中,儿童组表现为调节后前部睫状肌(CMm、CM1)增厚,后部睫状肌(CM2、CM3)变薄,差异有统计学意义(P<0.05)。见表4。老视组调节后前部睫状肌(CMm、CM1)增厚,后部睫状肌CM3处变薄,差异有统计学意义(P<0.05),但调节后在CM2处变化差异无统计学意义(P>0.05)。见表5。
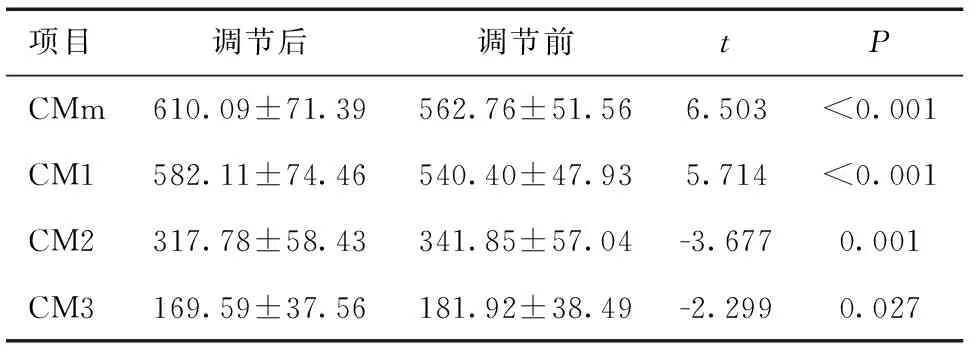
表4 儿童组调节前后睫状肌厚度的变化比较

表5 老视组调节前后各部分睫状肌厚度变化
3 讨论
距离眼前较近的物体通常成像于视网膜后,眼球自动改变屈光使物体成像于视网膜上就称为调节,而老视的实质是眼的调节能力下降,出现视近困难,通常认为是伴随年龄增长出现的晶体变硬及睫状肌萎缩导致调节力下降[5]。基于一些经典的研究,以往临床医生认为,调节能力在出生时最大,然后随着年龄的增长逐渐下降;随着对睫状肌的了解,发现调节能力的下降似乎从青少年时期开始,10岁时调节能力达到顶峰,50岁后调节能力下降至0[6]。
在本研究中,调节时儿童组表现出CMm及CM1处睫状肌的增厚,在CM2及CM3处睫状肌变薄;老视组在调节时表现出CMm、CM1处睫状肌增厚,CM2处无明显变化,CM3处变薄。因此本研究认为,调节时睫状肌前部增厚,调节是由前部睫状肌的收缩产生;其实在既往许多研究中,都观察到睫状肌CM1处增厚及CM3处变薄的结果。但关于CM2处睫状肌的变化,存在不同的结论。Lewis对6~12岁儿童眼的观察中发现,CM2处睫状肌厚度不变,尽管机制不明确,但他认为CM2处睫状肌在调节中可能起到 “支点”的作用[7];而Farouk同样对6~12岁的儿童观察,发现调节时CM2处睫状肌厚度变薄[8],这与本研究中儿童眼的观察一致。Shepperd等对19~34岁青年人的观察中发现CM2处睫状肌调节时变薄[9],而Lossing等使用前节OCT对23~28岁青年人的睫状肌观察发现,调节时CM2处睫状肌厚度无明显变化,但他认为扩大样本量可以观察到与Shepperd一致的结果[10]。本研究中,老视眼组的睫状肌CM2处在调节中无明显变化,出现儿童组与老视组在同一位置变化差异,推测可能与年龄相关的前部睫状肌前移及睫状肌前长的缩短相关,在Shepperd与Davies的研究中,报道了随着年龄增加的睫状肌总长与睫状肌前部长度的缩短[11]。同样PARDUE在尸体眼的观察中也发现睫状肌前部长度随着年龄增加而缩短[12]。
在本研究的观察中,两组均表现为前部睫状肌增厚,并且儿童眼增厚明显大于老视眼。尽管多项研究都在指向前部睫状肌的增厚是调节的原因,但是大家似乎都认为仅是环形肌收缩的作用。通过解剖可知,睫状体冠部是巩膜突后2 mm的睫状体,由睫状突、环形肌、放射肌及纵行肌组成,其中放射肌占比最多。在Tamm的研究中环形肌占比随着年龄增长而增加,放射肌占比随着年龄增长而减少[13]。放射肌随着年龄逐渐萎缩,继而表现出的调节能力下降,这是符合人体正常生长过程,而环形肌随着年龄增长而肥大,这与生长发育似乎相悖,但由于环形肌特殊的位置,它在调节时的收缩确实有利于睫状肌内聚状态的形成。因此,本研究认为放射肌的收缩在调节时起主要作用,Yeshaolei等的报道中发现,OCT捕获的睫状体运动图像中前部放射肌收缩切迹[14],同样表明调节时放射肌的主要作用。
综上所述,调节时前部睫状肌增厚,前部睫状肌的收缩在调节中起主要作用;相比于儿童眼,老视眼的前部睫状肌厚度变薄,并且调节时前部睫状肌厚度变化弱于儿童眼,前部睫状肌厚度的下降可能与老视的形成相关。但本研究样本量较小,且仅对约3D的调节反应进行测量,对于儿童眼及老视眼在不同调节量的各部位睫状肌厚度变化存在的差异还需进一步研究。

