血清CMKLR1、FSTL1水平与糖尿病视网膜病变严重程度相关性
吴苏敏,周 欣,王丽波
(江苏省昆山市第一人民医院眼科,江苏 昆山 215300)
糖尿病是临床中常见的慢性疾病,近年来,随着人们生活方式的改变,其发病率呈逐年升高趋势[1]。视网膜病变是糖尿病患者常见的一种微血管并发症,也是其致盲的主要原因[2]。目前糖尿病视网膜病变(diabetic retinopathy,DR)的发病机制尚不清楚,有研究表明,DR不仅与糖尿病病程、血糖水平有关,同时还可能与脂肪代谢紊乱存在一定的关系。目前临床中尚缺乏对DR严重程度进行评估的特异性指标[3]。相关研究报道,趋化因子样受体1(serum chemokine-like receptor 1,CMKLR1)为一种G蛋白偶联受体,是趋化脂肪因子Chemerin的内源性配体,其参与炎症反应、脂质代谢及免疫应答等多种过程[4]。卵泡抑素样蛋白1(follistatin-like protein-1,FSTL1)为一种分泌蛋白,广泛存在于哺乳动物的组织中,其主要由间质细胞产生,与DR的发生发展密切相关[5]。目前血清CMKLR1、FSTL1水平与DR严重程度的关系目前尚不明确。鉴于此,本研究通过对本院收治的2型糖尿病(type 2 diabetes ,T2DM)患者为研究对象,针对上述问题进行探讨,现将研究结果进行如下报告。
1 资料与方法
1.1一般资料 选取2018年4月—2021年3月本院收治的T2DM患者206例为研究对象,依据DR程度分为糖尿病无DR组(67例)、背景期DR组(82例)及增殖期DR组(57例),另选择同一时间段在本院进行体检的50例健康志愿者作为对照组。
本研究经医院医学伦理委员会批准同意。患者对本研究知情同意并签署同意书。
1.2纳入标准与排除标准 纳入标准:均符合T2DM的诊断标准[6];T2DM患者DR诊断及分期标准[7]:①眼底出现微血管瘤为Ⅰ期;②眼底可看到硬性渗出为Ⅱ期;③眼底可以发现有棉絮斑,通过荧光造影检查,可以看到有无灌注区的出现为Ⅲ期;④眼底检查发现有新生血管为Ⅳ期;⑤新生血管若发生出血,导致玻璃体的出血,同时引起了增殖的出现为Ⅴ期;⑥若增殖牵拉视网膜导致视网膜的脱离则为Ⅵ期。其中背景期DR为Ⅰ~Ⅲ期;增殖期DR为Ⅳ~Ⅵ期;年龄>18岁。
排除标准:存在心、脑、肺等重要脏器疾病者;合并免疫系统或神经系统疾病者;合并慢性感染者;伴有屈光改变、白内障、青光眼等眼部疾病者;妊娠或哺乳期妇女。
1.3血清CMKLR1、FSTL1测定方法 所有研究对象入院当天(对照组于体检当天)采用真空采血针抽取外周静脉血液5 mL,3 200 r/min离心10 min,分离血清,并置于-20 ℃冰箱中保存待测。血清CMKLR1、FSTL1均采用酶联免疫吸附法[8]进行测定(试剂盒均购于上海酶联生物科技有限公司)。
1.4影响DR严重程度的因素 收集影响DR严重程度的有关资料,主要包括性别、年龄、体重指数(body mass index,BMI)、是否合基础疾病(高血压、高血脂症、冠心病)、是否合并糖尿病肾病、是否合并大血管病变(心脑血管疾病、周围动脉阻塞性病变)、合并大血管病变、空腹血糖(fasting blood glucose,FPG)、餐后2 h血糖(2 h postprandial blood glucose,2 hPG)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、总胆固醇、三酰甘油、血红蛋白、纤维蛋白原、C反应蛋白、肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、血清CMKLR1、FSTL1水平,进行Logistic回归分析。
1.5统计学方法 应用SPSS 20.0统计软件分析数据,计量资料采用单因素方差分析、SNK-q检验、t检验,计数资料采用χ2检验。采用Logistic回归分析探讨影响DR发生的相关因素。绘制受试者工作特征曲线(receiver operating characteristic curve,ROC),以曲线下面积(area under curve,AUC)评价血清CMKLR1、FSTL1对DR的诊断效能。P<0.05为差异有统计学意义。
2 结 果
2.1对比4组研究对象临床资料及血清CMKLR1、FSTL1水平 4组研究对象性别、年龄、BMI基线资料比较,差异均无统计学意义(P>0.05);背景期DR组和增殖期DR组糖尿病病程均长于糖尿病无DR组(P<0.05),增殖期DR组糖尿病病程又长于背景期DR组(P<0.05);4组研究对象组间FPG、2 hPG、HbA1c、CMKLR1及FSTL1水平对比,差异均有统计学意义(P<0.05);糖尿病无DR组、背景期DR组及增殖期DR组FPG、2 hPG、HbA1c、CMKLR1及FSTL1水平均高于对照组(P<0.05);背景期DR组和增殖期DR组FPG、HbA1c、CMKLR1及FSTL1水平均高于糖尿病无DR组(P<0.05),增殖期DR组FPG、HbA1c、CMKLR1及FSTL1水平又均高于背景期DR组(P<0.05)。见表1。
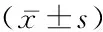
表1 4组研究对象临床资料及血清CMKLR1、FSTL1水平比较Table 1 Comparison of clinical data and serum levels of CMKLR1 and FSTL1 in four groups

表1 (续)
2.2发生DR和未发生DR糖尿病患者临床资料比较 发生DR组糖尿病病程、合并糖尿病肾病占比、合并大血管病变占比、尿微量白蛋白、HbA1c、C反应蛋白、TNF-α、CMKLR1及FSTL1均高于未发生DR组(P<0.05),见表2。
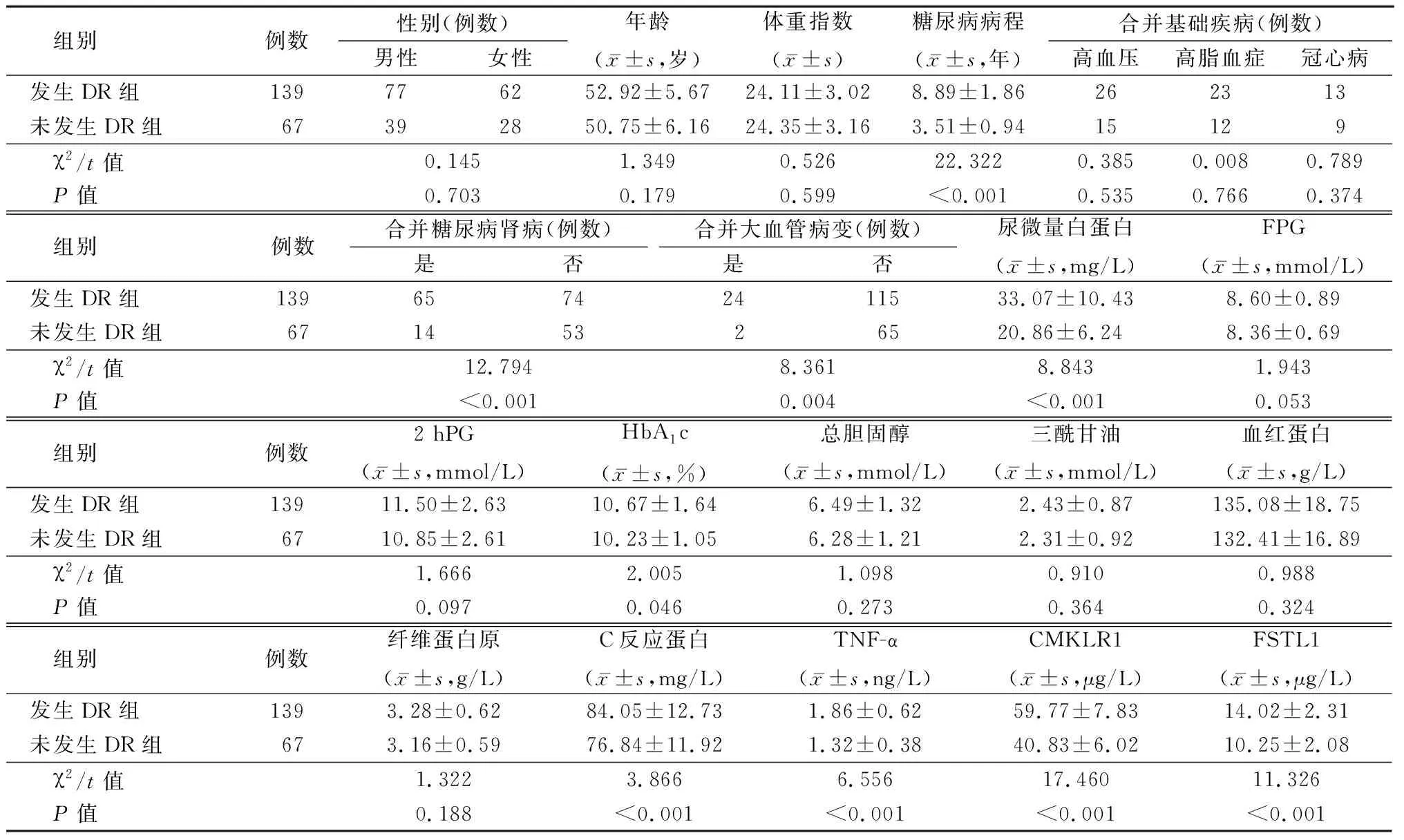
表2 发生DR和未发生DR糖尿病患者临床资料比较Table 2 Comparison of clinical data of diabetic patients with DR and without DR
2.3影响糖尿病患者DR发生的多因素分析 将糖尿病患者是否发生DR为因变量(Y),发生DR=1,未发生DR=0,自变量赋值见表3,进行Logistic回归分析。多因素分析结果显示,糖尿病病程、合并糖尿病肾病、血清CMKLR1及FSTL1水平均为影响糖尿病患者发生DR的危险因素(OR=3.330、2.746、2.762、2.724,P<0.05),见表4。

表3 影响DR严重程度的自变量赋值Table 3 Assignments of independent variables that affected the severity of DR
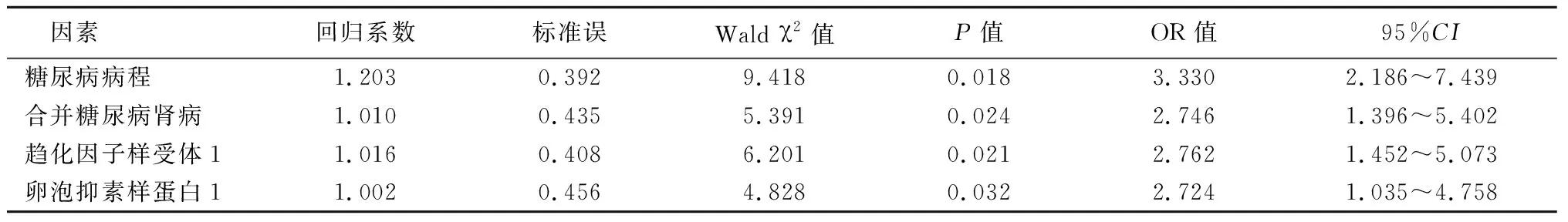
表4 影响糖尿病患者发生DR的多因素分析Logistic回归分析Table 4 Multivariate logistic regression analysis of factors affecting DR in diabetic patients
2.4血清CMKLR1、FSTL1对DR的诊断效能 ROC分析显示,血清CMKLR1、FSTL1诊断糖尿病患者DR发生的最佳截断点分别为49.39 μg/L、11.64 μg/L;血清CMKLR1、FSTL1两者联合的特异度97.01%高于血清CMKLR1、FSTL1水平单独进行评估的特异度,且血清CMKLR1、FSTL1两者联合诊断糖尿病患者DR发生的AUC为0.903,高于血清CMKLR1、FSTL1水平单独预测的AUC(Z=3.556,P=0.008;Z=3.278,P=0.010),见图1,表5。

图1 血清CMKLR1、FSTL1对糖尿病患者DR诊断的ROC图Figure 1 ROC curve of serum CMKLR1 and FSTL1 for the diagnosis of DR in diabetic patients

表5 血清CMKLR1、FSTL1对糖尿病患者DR诊断的ROC分析Table 5 ROC analysis of serum CMKLR1 and FSTL1 in the diagnosis of DR in diabetic patients
3 讨 论
DR是糖尿病患者常见的并发症,临床表现为特异性眼底结构改变,可导致眼组织、神经及血管微循环改变,严重影响了患者的视力及眼部健康[9]。相关研究表明,血清CMKLR1、FSTL1均与DR的发生相关。对血清CMKLR1、FSTL1水平与DR严重程度的关系进行探讨,对该类患者的临床治疗、病情评估等方面具有重要的指导意义[10-11]。
本研究结果显示,背景期DR组和增殖期DR组糖尿病病程均长于糖尿病无DR组,增殖期DR组糖尿病病程又长于背景期DR组;糖尿病无DR组、背景期DR组及增殖期DR组FPG、2 hPG、HbA1c、CMKLR1及FSTL1水平均高于对照组;背景期DR组和增殖期DR组FPG、HbA1c、CMKLR1及FSTL1水平均高于糖尿病无DR组,增殖期DR组FPG、HbA1c、CMKLR1及FSTL1水平又均高于背景期DR组,提示血清CMKLR1、FSTL1水平与DR严重程度存在一定的相关性。本研究结果表明,发生DR组糖尿病病程、合并糖尿病肾病占比、合并大血管病变占比、尿微量白蛋白、HbA1c、C反应蛋白、TNF-α、CMKLR1及FSTL1均高于未发生DR组,并经Logistic多因素分析结果显示,糖尿病病程、合并糖尿病肾病、血清CMKLR1及FSTL1水平均为影响糖尿病患者发生DR的危险因素,提示以上因素均为影响糖尿病患者发生DR的危险因素,临床中需逐一控制各项因素对糖尿病患者的影响,以降低DR的发生率。随着糖尿病患者病程的延长,DR的发病风险、严重程度也随之相应增加[12]。糖尿病肾病与DR两者均为由微血管发生异常病理改变所引起的,发生病理的本质相同[13-14],故合并糖尿病肾病患者DR的发生风险较高。CMKLR1与配体结合后可促使细胞内钙离子的释放,并通过调控转录因子、ERK1等信号通路,并作用于单核巨噬细胞、中性粒细胞等炎症细胞因子,以介导炎症反应的发生、发展[15-16],分析原因可能是由于随着糖尿病病程的不断延长,糖尿病患者的胰岛素抵抗日益明显,致使CMKLR1表达出现异常。FSTL1为卵泡抑制素家族成员之一,具有细胞外钙结合卵、泡抑制素样结合域,据相关研究报道,其在DR进程中发挥着重要作用[17-18]。ROC分析显示,血清CMKLR1、FSTL1诊断糖尿病患者DR发生的最佳截断点分别为49.39 μg/L、11.64 μg/L;血清CMKLR1、FSTL1两者联合的特异度、AUC分别为97.01%、0.903高于血清CMKLR1、FSTL1水平单独进行评估的特异度、AUC,提示血清CMKLR1、FSTL1水平对糖尿病患者DR发生的诊断效能较高,可作为临床评估DR发生的重要参考指标。
综上所述,血清CMKLR1、FSTL1水平与DR严重程度存在一定的相关性,且血清CMKLR1、FSTL1水平对糖尿病患者DR发生的诊断效能较高,可作为临床评估DR发生的重要参考指标;建议在临床中对糖尿病患者血清CMKLR1、FSTL1水平进行检测,若存在异常及时采取相应的措施进行调控,以降低DR的发生率。

