骨水泥明胶海绵复合体椎内预填充技术在椎体成形术中预防骨水泥渗漏的临床观察
廖一峰,周呈强,李华,朱自强,王斌,唐雪彬,张亚中,王云清*
(1.徐州医科大学研究生院,江苏 徐州 221004;2.徐州医科大学第二附属医院,江苏 徐州 221006)
随着我国老龄化社会的加重,因骨质疏松导致椎体压缩骨折的发病率呈逐年上升趋势,每年发病率约为3.07/‰[1]。经皮椎体成形术(percutaneous vertebroplasty,PVP)是目前国内外公认治疗骨质疏松性椎体压缩骨折(osteoporosis vertebra compressed fracture,OVCF)的经典手术方式,但该手术最常见的并发症为骨水泥渗漏[2],可影响手术疗效,甚至出现脊髓损伤、肺栓塞等严重并发症。因此,如何预防术中骨水泥渗漏是目前研究的难点与热点。2020年1月至2021年6月徐州医科大学第二附属医院骨科采用明胶海绵复合骨水泥椎内预填充技术联合PVP治疗OVCF取得满意疗效,且可有效降低骨水泥渗漏率,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:(1)年龄≥65岁;(2)骨质疏松症患者,双能X线吸收法(dualenergy X-ray absorptiometry,DXA)测定骨密度T值≤-2.5 SD;(3)脊柱单一节段新鲜椎体骨折,且骨折压缩率≤50%;(4)X线、CT检查可见椎体压缩或骨皮质不连续,MRI检查脂肪抑制序列成像有椎体水肿征;(5)无脊髓神经受压损害、无相关手术禁忌证。排除标准:(1)怀疑脊柱感染或恶性肿瘤患者;(2)合并有严重内科疾病或凝血功能异常患者;(3)随访资料不全或不配合手术患者。纳入80例患者,根据是否采用骨水泥明胶海绵复合体椎内预填充技术,将其分为对照组40例(常规PVP手术)和实验组40例(骨水泥明胶海绵复合体椎内预填充联合PVP)。两组患者性别、年龄、病程、骨折椎体数比较,差异无统计学意义(P>0.05,见表1),具有可比性。两组手术均由经验丰富的同一手术组高年资副主任医师完成。
1.2 手术方法 实验组:患者俯卧于手术台“U”型垫,适当抬高手术床头和床尾,使手术床腰桥反向呈“V”型,伤椎呈过伸体位进行复位。G型臂透视下进行伤椎定位并观察复位情况,复位满意后常规消毒铺巾,局麻下开始手术。采用双侧椎弓根入路,通过靶向穿刺技术,以骨折缺损或椎内裂隙处为穿刺靶点,下胸椎和腰椎选用直径3.0 mm穿刺针,穿刺至椎体前中1/3,透视见位置满意后,按照操作要求更换直径4.2 mm的工作套筒,插入骨钻钻至椎体前缘,术中严格透视观察,避免损伤椎体前缘骨皮质。取一块完整的吸收性明胶海绵(6.0 cm×2.0 cm×0.5 cm),将其剪成细条状备用,配制骨水泥,当骨水泥处于稀薄期时,用骨水泥浸润明胶海绵,配制成骨水泥明胶海绵复合体。将配制好的骨水泥明胶海绵复合体放入工作套筒中,使用推注器将复合体推送至骨折缺损或椎内裂隙处,透视见填充位置满意后,放入装有骨水泥的推注器,缓慢推注骨水泥,术中密切注意骨水泥弥散及渗漏情况。骨水泥变硬后,旋转并折断骨水泥柱,拔出工作套筒,无菌纱布压迫止血,敷料包扎切口。
对照组:未填充骨水泥明胶海绵复合体,采用常规PVP手术。
1.3 术后处理 手术后常规卧床休息1~3 d,佩戴腰围适当下地活动,并进行系统的抗骨质疏松治疗。
1.4 评价指标 记录并比较两组手术时间、骨水泥用量;比较术前和术后不同时间段的疼痛视觉模拟评分(visual analogue scale,VAS)、Oswestry功能障碍指数(Oswestry dability index,ODI)及伤椎Cobb角,其中ODI指数以疼痛、生活自理、提物、行走、坐、站立、睡眠7项得分总值/35×100%为准;比较残余疼痛、骨水泥渗漏率、邻近椎体骨折率等并发症发生情况,残余疼痛评定以术后末次随访时VAS评分≥3分为标准。
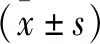
2 结 果
80例患者均顺利完成手术,无脊髓损伤、肺栓塞及切口感染等并发症出现。术后随访12~18个月,平均(13.98±1.93)个月。两组手术时间、骨水泥用量比较差异无统计学意义(P>0.05,见表2)。与术前1 d相比,两组术后3 d、术后1年VAS评分、ODI指数、伤椎Cobb角显著降低(P<0.05);两组术后3 d与术后1年VAS评分、ODI指数相比,差异有统计学意义(P<0.05);两组术后3 d与术后1年伤椎Cobb角相比,差异无统计学意义(P>0.05,见表3~5)。
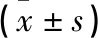
表2 两组手术时间和骨水泥用量相比
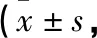
表3 两组VAS评分比较分)
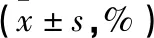
表4 两组ODI指数比较
表5 两组伤椎Cobb角比较
实验组术后残余疼痛、骨水泥渗漏率明显低于对照组,差异有统计学意义(P<0.05)。两组术后邻近椎体骨折相比,差异无统计学意义(P>0.05,见表6)。
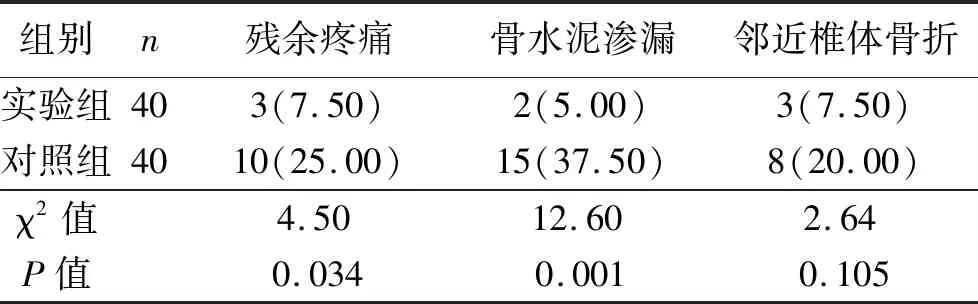
表6 两组术后并发症比较[例(%)]
典型病例为一80岁女性患者,因“腰背部疼痛伴活动受限1 d”入院。入院后结合患者病史及影像学检查诊断为T12压缩性骨折,排除手术禁忌后,在局部麻醉下行骨水泥明胶海绵复合体椎内预填充联合PVP术,术后未出现骨水泥渗漏。手术前后影像学资料见图1~7。
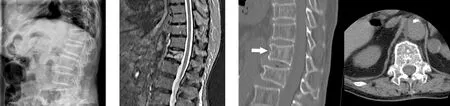
图1 术前侧位X线片示T12椎体前缘楔形变 图2 术前MRI示T12椎体新鲜压缩骨折 图3 术前矢状位、横断位CT示T12椎体骨皮质不连续
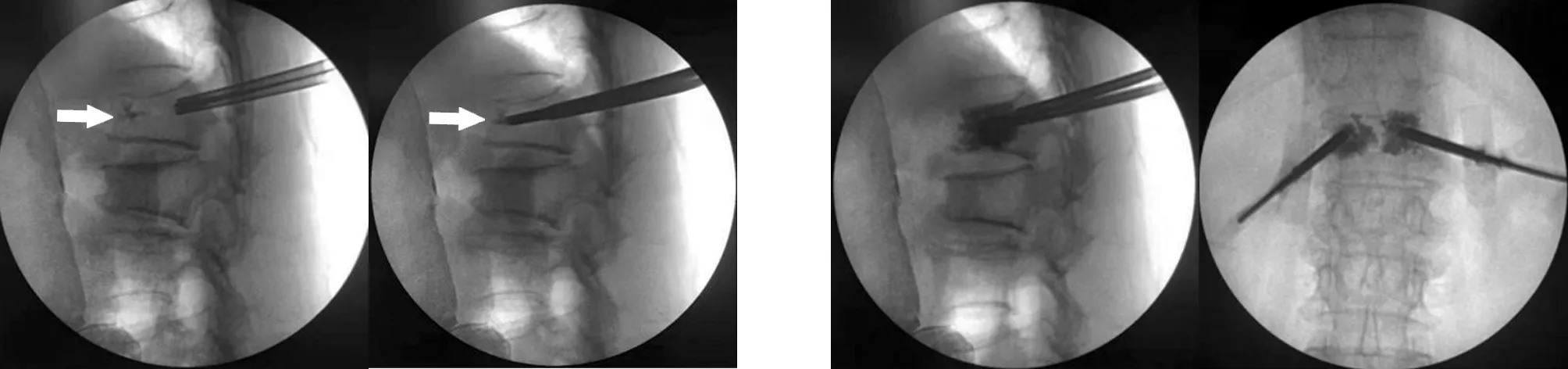
图4 术中将骨水泥明胶海绵复合体填塞至骨折端 图5 术中正侧位片示椎体骨水泥填充良好,无渗漏
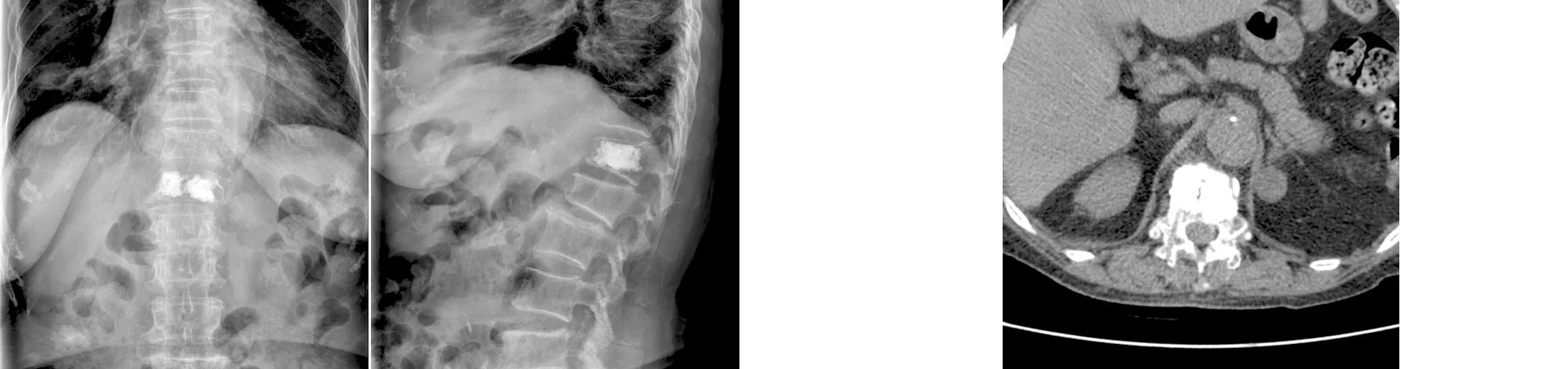
图6 术后正侧位X线片示骨水泥分布良好,无渗漏 图7 术后横断位CT示椎体前缘骨水泥填充良好,无渗漏
3 讨 论
PVP因具有创伤小、手术时间短、安全性高、疗效确切等优势,已逐渐成为OVCF的首选治疗方式[3]。但在实际操作过程中,易发生骨水泥渗漏等相关并发症,据有关文献报道称PVP术中骨水泥渗漏的发生率可达到5%~80%[4]。影响骨水泥渗漏的因素主要包括:术者的经验、手术方式的选择;骨水泥的黏度、注入时机及注入量;椎体裂隙、周壁的完整性以及骨折压缩程度等[5-8]。骨水泥主要通过骨折端缺损及椎基底静脉血管两种途径发生渗漏[9]。骨折端缺损导致的渗漏常以椎前、椎旁及椎间隙为主,椎旁的骨水泥渗漏易出现术后残留疼痛,而椎间隙骨水泥渗漏远期可增加邻近椎体再骨折[10]。如何有效的降低骨水泥渗漏成为临床治疗中急需解决的难题之一。
目前可弯曲椎体成形装置、侧开口推注套管、骨填充网袋等[11-13]新技术、新材料的应用,在一定程度上可以减少骨水泥渗漏的发生,但大多数仍处于实验阶段,临床应用有限且价格高昂,难以在临床大规模实现。Bhatia等[14]首次在PVP临床操作中预注射明胶海绵,减少术中骨水泥渗漏,安全有效。国内学者徐林飞等[15]报道称,体外实验预先填塞明胶海绵,可有效减少骨水泥渗漏发生率。目前普遍认为[16-17],明胶海绵通过机械屏障、骨水泥黏度变化、骨水泥流动性降低、固化时间缩短等机制可以减少骨水泥渗漏的发生。明胶海绵是一种由明胶制成的条块状物,其质软多孔,具有良好的渗透性、生物相容性和可降解性,在临床手术中广泛用于止血、介入栓塞等治疗,但存在术中透视无法显影、填充位置无法追踪等问题。本研究将明胶海绵和骨水泥相结合,既可以利用骨水泥透视能显影的特点,从而有效追踪明胶海绵的位置,又可以发挥明胶海绵止血、填塞等优势。通过导引靶区穿刺技术[18]将骨水泥明胶海绵复合体精准推送至椎体裂隙或皮质缺损处,从而最大程度的降低骨水泥渗漏的发生。本研究结果显示,在实验组中只有2例发生骨水泥渗漏,3例有术后残余疼痛,其骨水泥渗漏率、术后残余疼痛明显低于对照组(P<0.05),证实该技术能有效降低骨水泥渗漏率和减轻术后残余疼痛发生率,同时也不会增加手术时间和骨水泥用量,与对照组相比,差异无统计学意义(P>0.05)。在术后VAS评分、ODI指数、伤椎Cobb角方面,两组之间比较差异无统计学意义(P>0.05),说明该技术并不影响疾病的转归。
分析骨水泥明胶海绵复合体预填充技术降低骨水泥渗漏的作用机制,笔者认为可能有以下几个方面:(1)骨水泥明胶海绵复合体位置可被追踪,便于术中将复合体填充至椎体裂隙或皮质缺损处;(2)机械屏障作用:复合体经工作套筒进入椎体后,变成黏糊状,封堵在椎体裂隙或皮质缺损处,形成一定的机械屏障;(3)明胶海绵可以有效提高骨水泥的黏度,减少骨水泥的流动性;(4)明胶海绵与骨水泥结合后能够缩短骨水泥凝固时间;(5)复合体中的少量骨水泥可通过弥散作用将椎体裂隙或皮质缺损进行封堵,起到小剂量间歇推注的作用。在手术操作过程中,笔者认为应注意以下几个要点:(1)明胶海绵裁剪大小要合适,不宜过大,太大对通过工作套筒的复合体有影响;(2)根据患者术前影像学资料,评估椎体骨折或骨缺损的位置,术中采用导向靶区穿刺技术将复合材料“精准填充”在椎体骨折或骨缺损内,切勿用力过大,造成二次损伤;(3)骨水泥注射时机应尽量在拉丝期内完成,稀薄期时骨水泥黏度低、弥散性好,易造成渗漏;面团期时骨水泥黏度高、流动性差,影响弥散。
综上所述,骨水泥明胶海绵复合体椎内预填充技术可有效降低骨水泥渗漏率和减轻术后残余疼痛发生率,为临床治疗提供了一个良好的技术选择。

